Med normal plassering av e.o.s. R II > R I > R III .
- R-bølgen kan være fraværende i den forbedrede lednings-aVR;
- Med et vertikalt arrangement av e.o.s. R-bølge kan være fraværende i avledning aVL (på EKG til høyre);
- Normalt er amplituden til R-bølgen i avledning aVF større enn i standardledning III;
- I brystledningene V1-V4 bør amplituden til R-bølgen øke: R V4 > R V3 > R V2 > R V1;
- Normalt kan r-bølgen være fraværende i avledning V1;
- Hos unge mennesker kan R-bølgen være fraværende i avledninger V1, V2 (hos barn: V1, V2, V3). Imidlertid er et slikt EKG ofte et tegn på hjerteinfarkt i den fremre interventrikulære septum av hjertet.
3. Q, R, S, T, U bølger
Q-bølgen er ikke bredere enn 0,03 s; i ledning III er den opptil 1/3-1/4 R, i brystledninger - opptil 1/2 R. R-bølgen er den største, variabel i størrelse (5-25 mm), dens amplitude avhenger av retningen av hjertets elektriske akse. Hos friske mennesker kan det oppstå splitting, hakk i R-bølgen i en eller to avledninger. Ytterligere positive eller negative tenner er betegnet R’, R” (r’, r”) eller S’, S” (s’, s”). I dette tilfellet er tenner av større størrelse (R og S mer enn 5 mm, Q mer enn 3 mm) angitt med store bokstaver, og mindre med små bokstaver. Splitting, hakk med høye R-bølger (spesielt på toppen) indikerer et brudd på intraventrikulær ledning. Splitting, hakk av lavamplitude R-bølger regnes ikke som patologiske endringer. Den observerte ufullstendige blokaden av høyre buntgren av Giss (splitting av R III, RV1, RV2), er som regel ikke ledsaget av en utvidelse av QRS-komplekset.
Hvis summen av amplitudene til R-bølgene i I, II, III-ledninger er mindre enn 15 mm, er dette et lavspennings-EKG, det observeres ved fedme, myokarditt, perikarditt, nefritt. S-bølgen er negativ, ustabil, verdien avhenger av retningen til hjertets elektriske akse, bredden er opptil 0,03-0,04 s. Splitting, hakk av S-bølgen vurderes på samme måte som R-bølgen. T-bølgen har en høyde på 0,5-6 mm (fra 1/3-1/4 i standard fører til 1/2 R i brystet) , den er alltid positiv i I, II, AVF-avledninger. I III, AVD-ledninger, kan T-bølgen være positiv, glattet, bifasisk, negativ, i AVR-ledningene er den negativ. I brystledningene er T-bølgen V1-V2 positiv, på grunn av det særegne ved hjertets posisjon, og TV1 kan være negativ. Både redusert og forstørret T-bølge betraktes som et tegn på patologi (betennelse, sklerose, dystrofi, elektrolyttforstyrrelser, etc.). I tillegg er retningen til T-bølgen av stor diagnostisk betydning.U-bølgen er ustabil, strukket, flat, øker kraftig ved hypokalemi, etter injeksjon av adrenalin, behandling med kinidin, og med tyreotoksikose. En negativ U-bølge observeres med hyperkalemi, koronar insuffisiens, ventrikulær overbelastning. Varigheten ("bredden") av intervaller og tenner måles i hundredeler av et sekund og sammenlignes med normen; intervaller P-Q, QRS, Q-T, R-R, som regel, måles i den andre ledningen (tennene er klarest i denne ledningen), varigheten av QRS ved mistanke om patologi vurderes i ledningene V1 og V4-5.
EKG for rytmeforstyrrelser, ledningsforstyrrelser, atrie- og ventrikkelhypertrofi
Sinus bradykardi:
EKG skiller seg lite fra det normale, med unntak av en sjeldnere rytme. Noen ganger, med alvorlig bradykardi, reduseres amplituden til P-bølgen og varigheten av P-Q-intervallet øker litt (opp til 0,21-0,22).
Syk sinus syndrom:
Sick sinus syndrome (SSS) er basert på en reduksjon i automatismefunksjonen til SA-noden, som oppstår under påvirkning av en rekke patologiske faktorer. Disse inkluderer hjertesykdommer (akutt hjerteinfarkt, myokarditt, kronisk iskemisk hjertesykdom, kardiomyopati, etc.), som fører til utvikling av iskemi, dystrofi eller fibrose i området av SA-knuten, samt forgiftning med hjerteglykosider, b-adrenerge blokkere, kinidin.
Det er karakteristisk at under en test med en dosert fysisk aktivitet eller etter administrering av atropin, har de ikke en tilstrekkelig økning i hjertefrekvensen. Som et resultat av en betydelig reduksjon i automatikkfunksjonen til hovedpacemakeren - SA-noden - skapes betingelser for periodisk erstatning av sinusrytme med rytmer fra automatikksentre i II og III-ordenen. I dette tilfellet oppstår forskjellige ikke-sinus ektopiske rytmer (oftere atrie, fra AV-forbindelsen, atrieflimmer og flutter, etc.).
Sammentrekningene av hjertet hver gang skyldes impulser som kommer fra forskjellige deler av hjertets ledningssystem: fra SA-knuten, fra de øvre eller nedre delene av atriene, AV-krysset. Slik migrasjon av pacemakeren kan forekomme hos friske personer med økt vagaltus, samt hos pasienter med koronar hjertesykdom, revmatisk hjertesykdom, ulike infeksjonssykdommer og SU-svakhetssyndrom.
Atriell ekstrasystol og dets karakteristiske trekk:
1) for tidlig utseende av hjertesyklusen;
2) deformasjon eller endring i polariteten til P-bølgen til ekstrasystolen;
3) tilstedeværelsen av et uendret ekstrasystolisk ventrikulært QRST-kompleks;
4) tilstedeværelsen etter ekstrasystolen av en ufullstendig kompenserende pause.
Ekstrasystoler fra AV-krysset:
De viktigste EKG-tegnene på det er.
1) for tidlig ekstraordinært utseende på EKG av et uendret ventrikulært QRS-kompleks;
2) en negativ P-bølge i ledninger I, III og AVF etter et ekstrasystolisk QRS-kompleks eller fravær av en P-bølge;
3) tilstedeværelsen av en ufullstendig kompenserende pause.
EKG-tegn på ventrikulær ekstrasystol:
1) for tidlig ekstraordinært utseende på EKG av et endret ventrikulært QRS-kompleks;
2) betydelig utvidelse og deformasjon av det ekstrasystoliske QRS-komplekset (0,12 s eller mer);
3) plasseringen av RS-T-segmentet og T-bølgen til ekstrasystolen er uoverensstemmende med retningen til hovedbølgen til QRS-komplekset;
4) fraværet av en P-bølge før den ventrikulære ekstrasystolen;
5) tilstedeværelsen i de fleste tilfeller etter ekstrasystolen av en fullstendig kompenserende pause.
1) hyppige ekstrasystoler;
2) polytopiske ekstrasystoler;
3) sammenkoblede eller gruppe ekstrasystoler;
4) tidlige ekstrasystoler av type R på T.
EKG-tegn på atriell paroksysmal takykardi:
De mest karakteristiske er:
1) plutselig starter og slutter angrep med økt hjertefrekvens opp til 140-250 per minutt mens du opprettholder riktig rytme;
2) tilstedeværelsen av en redusert, deformert, bifasisk eller negativ P-bølge foran hvert ventrikulært QRS-kompleks;
3) normale, uendrede ventrikulære QRS-komplekser.
av-paroksysmal takykardi:
Ektopisk fokus er lokalisert i regionen av av-krysset.
De mest karakteristiske tegnene:
1) plutselig starter og slutter angrep med økt hjertefrekvens opp til 140-220 per minutt mens du opprettholder riktig rytme;
2) tilstedeværelsen i ledninger II, III og AVF av negative P-bølger plassert bak QRS-kompleksene eller smelter sammen med dem og ikke registrert på EKG;
3) normale uendrede ventrikulære QRS-komplekser.
Ventrikulær paroksysmal takykardi:
Som regel utvikler det seg på bakgrunn av betydelige organiske endringer i hjertemuskelen. Dens mest karakteristiske trekk er:
1) et plutselig innsettende og sluttende angrep med økt hjertefrekvens opp til 140-220 per minutt mens riktig rytme opprettholdes i de fleste tilfeller;
2) deformasjon og utvidelse av QRS-komplekset i mer enn 0,12 s med et disharmonisk arrangement av S-T-segmentet og T-bølgen;
3) "fangede" sammentrekninger av ventriklene blir noen ganger registrert - normale QRS-komplekser, som innledes med en positiv P-bølge.
Tegn på atrieflimmer:
De mest karakteristiske egenskapene er.
1) tilstedeværelsen på EKG av hyppige - opptil 200-400 per minutt - vanlige, lignende atrielle F-bølger, som har en karakteristisk sagtannform (ledninger II, III, AVF, V1, V2);
2) tilstedeværelsen av normale uendrede ventrikulære komplekser, som hver er innledet av et visst (vanligvis konstant) antall atriebølger F (2: 1, 3: 1, 4: 1) - den riktige formen for atrieflutter.
Atrieflimmer (flimmer):
De mest karakteristiske EKG-tegnene på atrieflimmer er:
1) fraværet av P-bølgen i alle avledninger;
2) tilstedeværelsen gjennom hele hjertesyklusen av tilfeldige bølger f, med forskjellige former og amplituder. F-bølger registreres bedre i avledninger V1, V2, II, III og AVF;
3) uregelmessighet av ventrikulære komplekser - rettet ventrikulær rytme (R-R intervaller av forskjellig varighet);
4) tilstedeværelsen av QRS-komplekser, som i de fleste tilfeller har en normal uendret rytme uten deformasjon og utvidelse.
Fladder og ventrikkelflimmer:
Med ventrikkelflutter på EKG registreres en sinusformet kurve med hyppige, rytmiske, ganske store, brede bølger (alle elementer i ventrikkelkomplekset kan ikke skilles).
EKG-tegn på ufullstendig sinoatrial blokade er:
1) periodisk tap av individuelle hjertesykluser (P-bølger og QRST-komplekser);
2) en økning på tidspunktet for tap av hjertesykluser av pause mellom to tilstøtende P- eller R-tenner med nesten 2 ganger (sjeldnere - 3 eller 4 ganger) sammenlignet med de vanlige P-P-intervallene.
EKG-tegn på ufullstendig intraatriell blokade er:
1) en økning i varigheten av P-bølgen mer enn 0,11 s;
2) splitting av R-bølgen.
1. grads AV-blokk:
Atrioventrikulær blokade av 1. grad er preget av en nedgang i atrioventrikulær ledning, som på EKG manifesteres ved en konstant forlengelse av P-Q-intervallet til mer enn 0,20 s. Formen og varigheten av QRS-komplekset endres ikke.
2. grads AV-blokk:
Det er preget av intermitterende opphør av ledning av individuelle elektriske impulser fra atriene til ventriklene. Som et resultat av dette er det fra tid til annen tap av en eller flere ventrikulære sammentrekninger. På EKG for øyeblikket registreres bare P-bølgen, og det ventrikulære QRST-komplekset som følger etter det, er fraværende.
Det er tre typer atrioventrikulær blokade av 2. grad:
1 type - Mobitz type 1.
Det er en gradvis, fra ett kompleks til et annet, retardasjon av ledning gjennom AV-knuten opp til en fullstendig forsinkelse på én (sjelden to) elektriske impulser. På EKG - en gradvis forlengelse av P-Q-intervallet, etterfulgt av prolaps av det ventrikulære QRS-komplekset. Perioder med gradvis økning i P-Q-intervallet etterfulgt av prolaps av ventrikkelkomplekset kalles Samoilov-Wenckebach-perioder.
Høygrads (dyp) AV-blokade:
På EKG faller enten hvert sekund (2: 1), eller to eller flere påfølgende ventrikkelkomplekser (3: 1, 4: 1) ut. Dette fører til en skarp bradykardi, på bakgrunn av hvilke bevissthetsforstyrrelser kan oppstå. Alvorlig ventrikulær bradykardi bidrar til dannelsen av erstatningssammentrekninger og rytmer.
3. grads atrioventrikulær blokk (fullstendig AV-blokk):
Det er preget av en fullstendig opphør av impulsledning fra atriene til ventriklene, som et resultat av at de blir begeistret og redusert uavhengig av hverandre. Frekvensen av atriesammentrekninger - 70-80 per minutt, ventrikler - 30-60 per minutt.
Hjerteblokker:
Enkeltstråleblokade - nederlaget til en gren av bunten til His:
1) blokade av høyre ben av bunten av His;
2) blokade av venstre fremre gren;
3) blokade av venstre bakgren.
1) blokade av venstre ben (fremre og bakre grener);
2) blokade av høyre ben og venstre fremre gren;
3) blokade av høyre ben og venstre bakre gren.
Blokade av høyre ben av bunten av His:
Elektrokardiografiske tegn på fullstendig blokade av høyre ben av bunten av His er:
1) tilstedeværelsen i høyre bryst fører V1, V2 av QRS-komplekser av typen rSR1 eller rsR1, som har et M-formet utseende, med R1 > r;
2) tilstedeværelsen i venstre bryst leder (V5, V6) og leder I, AVL av en utvidet, ofte taggete S-bølge;
3) en økning i varigheten av QRS-komplekset opp til 0,12 s eller mer;
4) tilstedeværelsen i ledninger V1 av en negativ eller tofase (- +) asymmetrisk T-bølge.
Blokade av venstre fremre gren av bunten til His:
1) et skarpt avvik av hjertets elektriske akse til venstre (vinkel a -30°);
2) QRS i ledninger I, AVL type qR, III, AVF, II - type rS;
3) den totale varigheten av QRS-komplekset er 0,08-0,11 s.
Blokade av den bakre venstre grenen av bunten til His:
1) et skarpt avvik av hjertets elektriske akse til høyre (a + 120 °);
2) formen på QRS-komplekset i ledninger I, AVL type rS, og i ledninger III, AVF type gR;
3) varighet av QRS-komplekset innen 0,08-0,11 s.
1) tilstedeværelsen i ledninger V5, V6, I, AVL av utvidede deformerte R-type ventrikulære komplekser med en delt eller bred apex;
2) tilstedeværelsen i avledninger V1, V2, AVF av utvidede deformerte ventrikulære komplekser som ser ut som QS eller rS med en delt eller bred topp av S-bølgen;
3) en økning i den totale varigheten av QRS-komplekset opp til 0,12 s eller mer;
4) tilstedeværelsen i avledninger V5, V6, I, AVL av en discordant T-bølge i forhold til QRS. Forskyvning av RS-T-segmentet og negative eller bifasiske (- +) asymmetriske T-bølger.
Blokade av høyre ben og venstre fremre gren av bunten til His:
På EKG er tegn som er karakteristiske for blokaden av høyre ben fikset: tilstedeværelsen i avledning V av deformerte M-formede QRS-komplekser (rSR1), utvidet til 0,12 s eller mer. Samtidig bestemmes et skarpt avvik av hjertets elektriske akse til venstre, noe som er mest karakteristisk for blokaden av venstre fremre gren av His-bunten.
Blokade av høyre ben og venstre bakre gren av bunten til His:
Kombinasjonen av blokade av høyre ben og blokade av venstre bakre gren av His-bunten er bevist ved utseendet på EKG av tegn på blokkade av høyre ben av His-bunten, hovedsakelig i høyre brystledninger (V1 , V2) og avviket til hjertets elektriske akse til høyre (a і 120 °), hvis det ikke er kliniske data om tilstedeværelse av høyre ventrikkelhypertrofi.
Blokade av de tre grenene av bunten til His (trestråleblokkade):
Det er preget av tilstedeværelsen av ledningsforstyrrelser samtidig i tre grener av His-bunten.
1) tilstedeværelse på EKG av tegn på atrioventrikulær blokade på 1, 2 eller 3 grader;
2) tilstedeværelsen av elektrokardiografiske tegn på blokade av to grener av His-bunten.
1) WPW-Wolf-Parkinson-White syndrom.
a) forkorting av P-Q-intervallet;
b) tilstedeværelsen i QRS-komplekset av en ekstra bølge av eksitasjonstrekantbølge;
c) en økning i varigheten og en liten deformasjon av QRS-komplekset;
Elektrokardiogram (EKG) med atriell og ventrikulær hypertrofi:
Hjertehypertrofi er en kompenserende adaptiv reaksjon av myokardiet, som kommer til uttrykk i en økning i massen av hjertemuskelen. Hypertrofi utvikler seg som respons på en økt belastning som oppleves av en eller annen del av hjertet i nærvær av hjerteklaffsykdom (stenose eller insuffisiens) eller med økt trykk i den systemiske eller pulmonale sirkulasjonen.
1) en økning i den elektriske aktiviteten til det hypertrofierte hjertet;
2) bremse ledningen av en elektrisk impuls gjennom den;
3) iskemiske, dystrofiske, metabolske og sklerotiske endringer i hypertrofiert hjertemuskel.
Venstre atriehypertrofi:
Det er mer vanlig hos pasienter med mitral hjertesykdom, spesielt med mitral stenose.
1) bifurkasjon og økning i amplituden til tennene P1, II, AVL, V5, V6 (P-mitrale);
2) en økning i amplituden og varigheten av den andre negative (venstre atrie) fasen av P-bølgen i ledningen V1 (sjeldnere V2) eller dannelsen av negativ P i V1;
3) en økning i den totale varigheten av P-bølgen - mer enn 0,1 s;
4) negativ eller tofase (+ -) P-bølge i III (ikke-permanent tegn).
Hypertrofi av høyre atrium:
Kompensatorisk hypertrofi av høyre atrium utvikler seg vanligvis i sykdommer ledsaget av en økning i trykk i lungearterien, oftest i kronisk cor pulmonale.
1) i avledninger II, III, AVF er P-bølgene høyamplitude, med en spiss apex (P-pulmonale);
2) i avledninger V1, V2 er P-bølgen (eller dens første høyre atriefase) positiv, med en spiss apex;
3) varigheten av P-bølgene ikke overstiger 0,10 s.
Venstre ventrikkel hypertrofi:
Det utvikler seg med hypertensjon, aorta-hjertesykdom, mitralklaffinsuffisiens og andre sykdommer ledsaget av langvarig overbelastning av venstre ventrikkel.
1) en økning i amplituden til R-bølgen i venstre brystledninger (V5, V6) og amplituden til S-bølgen i høyre brystledninger (V1, V2); mens RV4 25 mm eller RV5, 6 + SV1, 2 35 mm (på EKG til personer over 40 år) og 45 mm (på EKG til unge mennesker);
2) utdyping av Q-bølgen i V5, V6, forsvinning eller kraftig reduksjon i amplituden til S-bølgene i venstre brystledninger;
3) forskyvning av hjertets elektriske akse til venstre. I dette tilfellet, R1 15 mm, RAVL 11 mm eller R1 + SIII > 25 mm;
4) med alvorlig hypertrofi i avledninger I og AVL, V5, V6, kan en forskyvning av ST-segmentet under isolinen og dannelsen av en negativ eller tofase (- +) T-bølge observeres;
5) en økning i varigheten av intervallet med intern QRS-avvik i venstre brystledninger (V5, V6) mer enn 0,05 s.
Høyre ventrikkel hypertrofi:
Den utvikler seg med mitralstenose, kronisk cor pulmonale og andre sykdommer som fører til langvarig overbelastning av høyre ventrikkel.
1) rSR1-typen er preget av tilstedeværelsen i ledningen V1 av et delt QRS-kompleks av rSR1-typen med to positive tenner r u R1, hvorav den andre har stor amplitude. Disse endringene observeres med normal bredde av QRS-komplekset;
2) EKG av R-type er karakterisert ved tilstedeværelsen av et QRS-kompleks av typen Rs eller gR i avledning V1 og detekteres vanligvis med alvorlig høyre ventrikkelhypertrofi;
3) S-type EKG er preget av tilstedeværelsen i alle brystavledninger fra V1 til V6 av QRS-komplekset av rS- eller RS-typen med en uttalt S-bølge.
1) forskyvning av hjertets elektriske akse til høyre (vinkel mer enn +100°);
2) en økning i amplituden til R-bølgen i høyre brystavledninger (V1, V2) og amplituden til S-bølgen i venstre brystavledninger (V5, V6). I dette tilfellet kan kvantitative kriterier være: amplitude RV17 mm eller RV1 + SV5, 6 > 110,5 mm;
3) utseendet i avledninger V1 av et QRS-kompleks som rSR eller QR;
4) forskyvning av ST-segmentet og utseendet til negative T-bølger i ledninger III, AVF, V1, V2;
5) en økning i varigheten av intervallet med internt avvik i høyre brystavledning (V1) med mer enn 0,03 s.
Hvilken tilstand av myokard reflekterer R-bølgen på EKG-resultatene?
Tilstanden til hele organismen avhenger av helsen til det kardiovaskulære systemet. Når det oppstår ubehagelige symptomer, søker de fleste medisinsk hjelp. Etter å ha mottatt resultatene av et elektrokardiogram i hendene, er det få som forstår hva som står på spill. Hva representerer p-bølgen på et EKG? Hvilke alarmerende symptomer krever medisinsk tilsyn og til og med behandling?
Hvorfor utføres et elektrokardiogram?
Etter undersøkelse hos kardiolog begynner undersøkelsen med elektrokardiogram. Denne prosedyren er veldig informativ, til tross for at den utføres raskt, krever ikke spesiell opplæring og ekstra kostnader.
Kardiografen fanger opp passasjen av elektriske impulser gjennom hjertet, registrerer hjertefrekvensen og kan oppdage utviklingen av alvorlige patologier. Bølgene på EKG gir en detaljert ide om de forskjellige delene av myokardiet og hvordan de fungerer.
Normen for et EKG er at forskjellige bølger er forskjellige i forskjellige avledninger. De beregnes ved å bestemme størrelsen i forhold til projeksjonen av EMF-vektorene på tilordningsaksen. Tannen kan være positiv eller negativ. Hvis den er plassert over kardiografiens isolin, anses den som positiv, hvis den er under - negativ. En bifasisk bølge registreres når tannen i eksitasjonsøyeblikket går fra en fase til en annen.
Viktig! Et elektrokardiogram av hjertet viser tilstanden til det ledende systemet, som består av bunter av fibre som impulser passerer gjennom. Ved å observere rytmen til sammentrekninger og funksjonene til rytmeforstyrrelser, kan ulike patologier sees.
Ledningssystemet til hjertet er en kompleks struktur. Det består av:
- sinoatrial node;
- atrioventrikulær;
- ben av bunten av Hans;
- Purkinje fibre.
Sinusknuten, som pacemaker, er kilden til impulser. De dannes med en hastighet på en gang per minutt. Ved ulike lidelser og arytmier kan impulser skapes oftere eller sjeldnere enn normalt.
Noen ganger utvikler bradykardi (langsom hjerterytme) på grunn av at en annen del av hjertet overtar funksjonen til pacemakeren. Arytmiske manifestasjoner kan også være forårsaket av blokader i ulike soner. På grunn av dette blir den automatiske kontrollen av hjertet forstyrret.
Hva viser EKG
Hvis du kjenner til normene for kardiogramindikatorer, hvordan tennene skal være plassert hos en sunn person, kan mange patologier diagnostiseres. Denne undersøkelsen utføres på sykehus, poliklinisk og i akuttkritiske tilfeller av ambulanseleger for å stille en foreløpig diagnose.
Endringer reflektert i kardiogrammet kan vise følgende forhold:
- rytme og hjertefrekvens;
- hjerteinfarkt;
- blokkering av hjertets ledningssystem;
- brudd på metabolismen av viktige sporstoffer;
- blokkering av store arterier.
Åpenbart kan en elektrokardiogramstudie være veldig informativ. Men hva består resultatene av de innhentede dataene av?
Merk følgende! I tillegg til tennene er det segmenter og intervaller i EKG-bildet. Når du vet hva som er normen for alle disse elementene, kan du stille en diagnose.
Detaljert tolkning av elektrokardiogrammet
Normen for P-bølgen er plasseringen over isolinen. Denne atriebølgen kan bare være negativ i ledninger 3, aVL og 5. Den når sin maksimale amplitude i ledninger 1 og 2. Fraværet av en P-bølge kan indikere alvorlige brudd i ledningen av impulser i høyre og venstre atrium. Denne tannen gjenspeiler tilstanden til denne spesielle delen av hjertet.
P-bølgen dechiffreres først, siden det er i den at den elektriske impulsen genereres, overført til resten av hjertet.
Splitting av P-bølgen, når to topper dannes, indikerer en økning i venstre atrium. Ofte utvikler bifurkasjon med patologier i bikuspidalklaffen. Den dobbeltpuklede P-bølgen blir en indikasjon for ytterligere hjerteundersøkelser.
PQ-intervallet viser hvordan impulsen går til ventriklene gjennom den atrioventrikulære noden. Normen for denne delen er en horisontal linje, siden det ikke er noen forsinkelser på grunn av god ledningsevne.
Q-bølgen er normalt smal, dens bredde er ikke mer enn 0,04 s. i alle avledninger, og amplituden er mindre enn en fjerdedel av R-bølgen. Hvis Q-bølgen er for dyp, er dette et av de mulige tegnene på hjerteinfarkt, men selve indikatoren vurderes kun i kombinasjon med andre.
R-bølgen er ventrikulær, så den er den høyeste. Veggene til orgelet i denne sonen er de mest tette. Som et resultat går den elektriske bølgen lengst. Noen ganger innledes den av en liten negativ Q-bølge.
Under normal hjertefunksjon registreres den høyeste R-bølgen i venstre brystavledninger (V5 og 6). Samtidig bør den ikke overstige 2,6 mV. For høy tann er et tegn på venstre ventrikkelhypertrofi. Denne tilstanden krever en grundig diagnose for å fastslå årsakene til økningen (CHD, arteriell hypertensjon, hjerteklaffsykdom, kardiomyopati). Hvis R-bølgen synker kraftig fra V5 til V6, kan dette være et tegn på MI.
Etter denne reduksjonen kommer restitusjonsfasen. Dette er illustrert på EKG som dannelsen av en negativ S-bølge Etter en liten T-bølge følger ST-segmentet som normalt skal representeres med en rett linje. Tckb-linjen forblir rett, det er ingen hengende seksjoner på den, tilstanden anses som normal og indikerer at myokardiet er fullt forberedt for neste RR-syklus - fra sammentrekning til sammentrekning.
Definisjon av hjerteaksen
Et annet trinn i å dechiffrere elektrokardiogrammet er bestemmelsen av hjerteaksen. En normal tilt er en vinkel mellom 30 og 69 grader. Mindre tall indikerer et avvik til venstre, og store tall indikerer et avvik til høyre.
Mulige forskningsfeil
Det er mulig å få upålitelige data fra et elektrokardiogram hvis kardiografen ved registrering av signaler påvirkes av følgende faktorer:
- vekselstrømsfrekvenssvingninger;
- forskyvning av elektrodene på grunn av løs overlapping;
- muskelskjelvinger i pasientens kropp.
Alle disse punktene påvirker mottak av pålitelige data under elektrokardiografi. Hvis EKG viser at disse faktorene har funnet sted, gjentas studien.
Når en erfaren kardiolog tyder et kardiogram, kan du få mye verdifull informasjon. For ikke å starte patologien, er det viktig å konsultere en lege når de første smertefulle symptomene oppstår. Så du kan redde helse og liv!
Elektrokardiogram for ledningsforstyrrelser
i lemledninger (mer enn 0,11 s);
splitting eller serration av P-bølgene (ikke-permanent)
periodisk forsvinning av venstre atrie (negativ) fase av P-bølgen i avledning V1
en økning i varigheten av P-Q(R)-intervallet på mer enn 0,20 s, hovedsakelig på grunn av P-Q(R)-segmentet;
opprettholde normal varighet av P-bølgene (ikke mer enn 0,10 s); bevaring av normal form og varighet av QRS-komplekser
en økning i varigheten av P-Q (R) intervallet på mer enn 0,20 s, hovedsakelig på grunn av varigheten av P-bølgen (varigheten overstiger 0,11 s, P-bølgen er delt);
opprettholde den normale varigheten av P-Q(R)-segmentet (ikke mer enn 0,10 s);
bevaring av normal form og varighet av QRS-komplekser
økning i varigheten av intervallet P-Q(R) mer enn 0,20 s;
opprettholde normal varighet av P-bølgen (ikke mer enn 0,11 s);
tilstedeværelsen av alvorlig deformasjon og utvidelse (mer enn 0,12 s) av QRS-komplekser i form av en to-fasikkel blokade i His-systemet (se nedenfor)
gradvis, fra et kompleks til et annet, en økning i varigheten av P-Q(R)-intervallet, avbrutt av tapet av det ventrikulære QRST-komplekset (mens den atrielle P-bølgen opprettholdes på EKG);
etter prolaps av QRST-komplekset, re-registrering av et normalt eller litt forlenget P-Q (R) intervall, deretter en gradvis økning i varigheten av dette intervallet med prolaps av ventrikkelkomplekset (Samoilov-Wenckebach periodisk);
forholdet mellom P og QRS - 3:2, 4:3, etc.
regelmessig (etter type 3:2, 4:3, 5:4, 6:5, etc.) eller tilfeldig prolaps av ett, sjelden to-ventrikulære og tre-ventrikulære QRST-komplekser (samtidig som atrial P-bølge opprettholdes på dette stedet) ;
tilstedeværelsen av et konstant (normalt eller utvidet) P-Q (R) intervall; mulig utvidelse og deformasjon av det ventrikulære QRS-komplekset (ikke-permanent tegn)
P-Q(R)-intervallet er normalt eller forlenget;
med den distale formen for blokade, er utvidelse og deformasjon av det ventrikulære QRS-komplekset mulig (ikke-permanent tegn)
tilstedeværelsen av et konstant (normalt eller utvidet) P-Q (R) intervall i de kompleksene der P-bølgen ikke er blokkert;
utvidelse og deformasjon av det ventrikulære QRS-komplekset (ikke-permanent tegn);
mot bakgrunnen av bradykardi, forekomsten av forstyrrende (slip) komplekser og rytmer (ikke-permanent tegn)
reduksjon i antall ventrikulære sammentrekninger (QRS-komplekser) i opptil et minutt;
ventrikulære QRS-komplekser endres ikke
reduksjon i antall ventrikulære sammentrekninger (QRS-komplekser) i et minutt eller mindre;
ventrikulære QRS-komplekser utvides og deformeres
flagre (F) atrie;
ventrikulær rytme av ikke-sinus opprinnelse - ektopisk (nodal eller
R-R intervaller er konstante (riktig rytme);
Pulsen overstiger ikke min
tilstedeværelsen i venstre brystledninger (V5, V1) og i avledninger I, aVL av en utvidet, ofte taggete S-bølge;
en økning i varigheten av QRS-komplekset mer enn 0,12 s;
tilstedeværelsen i ledning V1 (sjeldnere i ledning III) av RS-T-segmentdepresjon med en oppadgående bule og en negativ eller bifasisk ("-" og "+") asymmetrisk T-bølge
en svak økning i varigheten av QRS-komplekset opp til 0,09-0,11 s
QRS-kompleks i ledninger I og aVL, type qR, og i ledninger III, aVF og II - type rS;
total varighet av ventrikulære QRS-komplekser 0,08-0,11 s
QRS-kompleks i ledninger I og аVL type rS, og i ledninger III, аVF - type qR; total varighet av ventrikulære QRS-komplekser 0,08-0,11 s
tilstedeværelsen i V1, V2, III og VF av utvidede deformerte S-tenner eller QS-komplekser med en delt eller bred apex;
en økning i den totale varigheten av QRS-komplekset mer enn 0,12 s;
tilstedeværelsen i ledningene V5, V6, aVL av en discordant med hensyn til QRS-forskyvning av RS-T-segmentet og negative eller bifasiske ("-" og "+") asymmetriske T-bølger;
avvik av hjertets elektriske akse til venstre (vanlig)
tilstedeværelsen i avledninger III, aVF, V1, V2, av utvidede og dype QS- eller rS-komplekser, noen ganger med innledende splittelse av S-bølgen (eller QS-komplekset);
økning i QRS-varighet opp til 0,10-0,11 s;
avvik fra hjertets elektriske akse til venstre (ikke-permanent symptom)
et skarpt avvik av hjertets elektriske akse til venstre (vinkel α fra 30 til 90 °)
avvik av hjertets elektriske akse til høyre (vinkel α er lik eller større enn +120°)
tegn på en fullstendig blokade av to grener av bunten til His (enhver form for to-bunt blokade - se ovenfor)
EKG-tegn på fullstendig bifasikulær blokade
forekomsten i QRS-komplekset av en ekstra eksitasjonsbølge - D-bølgen;
langvarig og litt deformert QRS-kompleks;
forskyvning av RS-T-segmentet som er uoverensstemmende med QRS-komplekset og en endring i polariteten til T-bølgen (ikke-permanente tegn)
fraværet i sammensetningen av QRS-komplekset av en ekstra eksitasjonsbølge - D-bølgen;
tilstedeværelsen av uendrede (smale) og udeformerte QRS-komplekser
Krasnoyarsk medisinsk portal Krasgmu.net
For en feilfri tolkning av endringer i analysen av EKG, er det nødvendig å følge skjemaet for dets dekoding gitt nedenfor.
Generelt EKG-dekodingsskjema: kardiogramdekoding hos barn og voksne: generelle prinsipper, leseresultater, dekodingseksempel.
Normalt elektrokardiogram
Ethvert EKG består av flere tenner, segmenter og intervaller, som gjenspeiler den komplekse prosessen med forplantning av en eksitasjonsbølge gjennom hjertet.
Formen på de elektrokardiografiske kompleksene og størrelsen på tennene er forskjellige i forskjellige ledninger og bestemmes av størrelsen og retningen til projeksjonen av momentvektorene til hjertets EMF på aksen til en eller annen ledning. Hvis projeksjonen av momentvektoren er rettet mot den positive elektroden til denne ledningen, registreres et oppadgående avvik fra isolinen på EKG - positive tenner. Hvis projeksjonen av vektoren er rettet mot den negative elektroden, viser EKG et nedadgående avvik fra isolinen - negative tenner. I tilfellet når momentvektoren er vinkelrett på abduksjonsaksen, er projeksjonen på denne aksen lik null og ingen avvik fra isolinen registreres på EKG. Hvis vektoren under eksitasjonssyklusen endrer retning i forhold til polene til blyaksen, blir tannen tofaset.
Segmenter og tenner av et normalt EKG.
Tann R.
P-bølgen reflekterer prosessen med depolarisering av høyre og venstre atria. Hos en frisk person, i avledninger I, II, aVF, V-V, er P-bølgen alltid positiv, i avledninger III og aVL, V kan den være positiv, bifasisk eller (sjelden) negativ, og i avledning aVR, P-bølgen er alltid negativ. I avledninger I og II har P-bølgen en maksimal amplitude. Varigheten av P-bølgen overstiger ikke 0,1 s, og dens amplitude er 1,5-2,5 mm.
P-Q(R) intervall.
P-Q(R)-intervallet reflekterer varigheten av atrioventrikulær ledning, dvs. tidspunktet for forplantning av eksitasjon gjennom atriene, AV-knuten, bunten av His og dens grener. Varigheten er 0,12-0,20 s, og hos en frisk person avhenger den hovedsakelig av hjertefrekvensen: jo høyere hjertefrekvens, jo kortere er P-Q (R) intervallet.
Ventrikulært QRST-kompleks.
Det ventrikulære QRST-komplekset gjenspeiler den komplekse prosessen med forplantning (QRS-kompleks) og ekstinksjon (RS-T-segment og T-bølge) av eksitasjon gjennom det ventrikulære myokardiet.
Q-bølge.
Q-bølgen kan normalt registreres i alle standard og forbedrede unipolare lemledninger og i V-V brystledninger. Amplituden til den normale Q-bølgen i alle ledninger, bortsett fra aVR, overstiger ikke høyden til R-bølgen, og dens varighet er 0,03 s. I bly-aVR kan en sunn person ha en dyp og bred Q-bølge eller til og med et QS-kompleks.
Prong R.
Normalt kan R-bølgen registreres i alle standard og forbedrede lemmeravledninger. I bly-aVR er R-bølgen ofte dårlig definert eller helt fraværende. I brystavledningene øker amplituden til R-bølgen gradvis fra V til V, og avtar deretter litt i V og V. Noen ganger kan r-bølgen være fraværende. Prong
R reflekterer spredningen av eksitasjon langs den interventrikulære septum, og R-bølgen - langs muskelen i venstre og høyre ventrikkel. Intervallet for internt avvik i ledning V overstiger ikke 0,03 s, og i ledning V - 0,05 s.
S tann.
Hos en frisk person varierer amplituden til S-bølgen i forskjellige elektrokardiografiske ledninger mye, ikke over 20 mm. I hjertets normale posisjon i brystet er S-amplituden i ekstremitetsledningene liten, bortsett fra aVR-ledningen. I brystavledningene avtar S-bølgen gradvis fra V, V til V, og i ledningene V har V en liten amplitude eller er helt fraværende. Likhet mellom R- og S-bølgene i brystavledningene ("overgangssone") registreres vanligvis i avledning V eller (sjeldnere) mellom V og V eller V og V.
Den maksimale varigheten av ventrikkelkomplekset overstiger ikke 0,10 s (vanligvis 0,07-0,09 s).
Segment RS-T.
RS-T-segmentet hos en frisk person i lemledningene er plassert på isolinen (0,5 mm). Normalt, i brystledningene V-V, kan det observeres en liten forskyvning av RS-T-segmentet opp fra isolinen (ikke mer enn 2 mm), og i ledningene V - ned (ikke mer enn 0,5 mm).
T-bølge.
Normalt er T-bølgen alltid positiv i avledninger I, II, aVF, V-V og T>T, og T>T. I avledninger III, aVL og V kan T-bølgen være positiv, bifasisk eller negativ. I bly-aVR er T-bølgen normalt alltid negativ.
Q-T-intervall (QRST)
QT-intervallet kalles elektrisk ventrikulær systole. Varigheten avhenger først og fremst av antall hjerteslag: jo høyere rytmefrekvens, jo kortere er riktig QT-intervall. Den normale varigheten av Q-T-intervallet bestemmes av Bazett-formelen: Q-T \u003d K, hvor K er en koeffisient lik 0,37 for menn og 0,40 for kvinner; R-R er varigheten av en hjertesyklus.
Analyse av elektrokardiogrammet.
Analysen av ethvert EKG bør begynne med å kontrollere riktigheten av registreringsteknikken. For det første er det nødvendig å ta hensyn til tilstedeværelsen av ulike forstyrrelser. Interferenser som oppstår under EKG-registrering:
a - induktive strømmer - nettverksopphenting i form av vanlige oscillasjoner med en frekvens på 50 Hz;
b - "flytende" (drift) av isolinen som et resultat av dårlig kontakt mellom elektroden og huden;
c - pickup på grunn av muskelskjelving (feil hyppige fluktuasjoner er synlige).
Interferens under EKG-registrering
For det andre er det nødvendig å kontrollere amplituden til kontrollmillivolt, som skal tilsvare 10 mm.
For det tredje bør hastigheten på papirbevegelsen under EKG-registrering vurderes. Når du tar opp et EKG med en hastighet på 50 mm, tilsvarer 1 mm på et papirbånd et tidsintervall på 0,02 s, 5 mm - 0,1 s, 10 mm - 0,2 s, 50 mm - 1,0 s.
Generelt skjema (plan) for EKG-dekoding.
I. Hjertefrekvens og ledningsanalyse:
1) vurdering av regelmessigheten av hjertesammentrekninger;
2) telle antall hjerteslag;
3) bestemmelse av kilden til eksitasjon;
4) evaluering av ledningsfunksjonen.
II. Bestemmelse av rotasjoner av hjertet rundt anteroposterior, langsgående og tverrgående akser:
1) å bestemme posisjonen til hjertets elektriske akse i frontalplanet;
2) bestemmelse av hjertesvingene rundt den langsgående aksen;
3) bestemmelse av hjertesvingene rundt den tverrgående aksen.
III. Analyse av atrial R-bølge.
IV. Analyse av det ventrikulære QRST-komplekset:
1) analyse av QRS-komplekset,
2) analyse av RS-T-segmentet,
3) analyse av Q-T-intervallet.
V. Elektrokardiografisk konklusjon.
I.1) Regelmessigheten av hjerteslag vurderes ved å sammenligne varigheten av R-R-intervallene mellom sekvensielt registrerte hjertesykluser. R-R-intervallet måles vanligvis mellom toppene av R-bølgene. En regelmessig eller korrekt hjerterytme blir diagnostisert hvis varigheten av de målte R-R-ene er den samme og spredningen av de oppnådde verdiene ikke overstiger 10 % av gjennomsnittlig R-R-varighet. I andre tilfeller anses rytmen som feil (uregelmessig), noe som kan observeres med ekstrasystole, atrieflimmer, sinusarytmi, etc.
2) Med riktig rytme bestemmes hjertefrekvensen (HR) av formelen: HR \u003d.
Ved unormal rytme registreres EKG i en av avledningene (oftest i standard II-avledningen) lenger enn vanlig, for eksempel innen 3-4 sekunder. Deretter telles antallet QRS-komplekser registrert i 3 s, og resultatet multipliseres med 20.
Hos en frisk person i hvile er pulsen fra 60 til 90 per minutt. En økning i hjertefrekvens kalles takykardi, og en reduksjon kalles bradykardi.
Evaluering av rytmeregularitet og hjertefrekvens:
a) riktig rytme; b), c) feil rytme
3) For å bestemme kilden til eksitasjon (pacemaker), er det nødvendig å evaluere eksitasjonsforløpet i atriene og etablere forholdet mellom R-bølger og ventrikulære QRS-komplekser.
Sinusrytme er preget av: tilstedeværelsen i standard avledning II av positive H-bølger foran hvert QRS-kompleks; konstant identisk form for alle P-bølger i samme ledning.
I fravær av disse tegnene diagnostiseres ulike varianter av ikke-sinusrytme.
Atrierytmen (fra de nedre delene av atriene) er preget av tilstedeværelsen av negative P- og P-bølger etterfulgt av uendrede QRS-komplekser.
Rytmen fra AV-krysset er preget av: fravær av en P-bølge på EKG, sammenslåing med det vanlige uendrede QRS-komplekset, eller tilstedeværelsen av negative P-bølger lokalisert etter de vanlige uendrede QRS-kompleksene.
Ventrikulær (idioventrikulær) rytme er preget av: langsom ventrikkelfrekvens (mindre enn 40 slag per minutt); tilstedeværelsen av utvidede og deformerte QRS-komplekser; fraværet av en vanlig forbindelse av QRS-komplekser og P-bølger.
4) For en grov foreløpig vurdering av ledningsfunksjonen er det nødvendig å måle varigheten av P-bølgen, varigheten av P-Q (R)-intervallet og den totale varigheten av det ventrikulære QRS-komplekset. En økning i varigheten av disse bølgene og intervallene indikerer en nedgang i ledningen i den tilsvarende delen av hjertets ledningssystem.
II. Bestemme posisjonen til hjertets elektriske akse. Det er følgende alternativer for plasseringen av hjertets elektriske akse:
Seksakset Bailey-system.
a) Bestemmelse av vinkelen med en grafisk metode. Beregn den algebraiske summen av amplitudene til QRS-komplekstennene i alle to lemledninger (vanligvis brukes standardledninger I og III), hvis akser er plassert i frontplanet. Den positive eller negative verdien av den algebraiske summen i en vilkårlig valgt skala er plottet på den positive eller negative delen av aksen til den tilsvarende tilordningen i det seksaksede Bailey-koordinatsystemet. Disse verdiene er projeksjoner av den ønskede elektriske aksen til hjertet på aksene I og III til standardledningene. Fra endene av disse fremspringene gjenopprettes perpendikulære til ledningenes akser. Skjæringspunktet for perpendikulærene er koblet til midten av systemet. Denne linjen er hjertets elektriske akse.
b) Visuell bestemmelse av vinkelen. Lar deg raskt anslå vinkelen med en nøyaktighet på 10 °. Metoden er basert på to prinsipper:
1. Den maksimale positive verdien av den algebraiske summen av tennene til QRS-komplekset observeres i ledningen, hvis akse tilnærmet sammenfaller med plasseringen av hjertets elektriske akse, parallelt med den.
2. Et kompleks av RS-typen, hvor den algebraiske summen av tennene er lik null (R=S eller R=Q+S), registreres i ledningen hvis akse er vinkelrett på hjertets elektriske akse.
I normal posisjon til hjertets elektriske akse: RRR; i avledninger III og aVL er R- og S-bølgene omtrent like med hverandre.
Med en horisontal posisjon eller avvik av hjertets elektriske akse til venstre: høye R-bølger er fiksert i lederne I og aVL, med R>R>R; en dyp S-bølge registreres i bly III.
Med en vertikal posisjon eller avvik av hjertets elektriske akse til høyre: høye R-bølger registreres i avledninger III og aVF, med R R> R; dype S-bølger registreres i avledninger I og aV
III. P-bølgeanalyse inkluderer: 1) P-bølgeamplitudemåling; 2) måling av varigheten av P-bølgen; 3) bestemmelse av polariteten til P-bølgen; 4) bestemmelse av formen til P-bølgen.
IV.1) Analyse av QRS-komplekset inkluderer: a) vurdering av Q-bølgen: amplitude og sammenligning med R-amplitude, varighet; b) vurdering av R-bølgen: amplitude, sammenligne den med amplituden til Q eller S i samme ledning og med R i andre ledninger; varigheten av intervallet for internt avvik i ledningene V og V; mulig splittelse av tannen eller utseendet til en ekstra; c) vurdering av S-bølgen: amplitude, sammenligne den med R-amplituden; mulig utvidelse, serration eller spaltning av tannen.
2) Når du analyserer RS-T-segmentet, er det nødvendig: for å finne tilkoblingspunktet j; måle avviket (+–) fra isolinen; mål forskyvningen av RS-T-segmentet, deretter isolinen opp eller ned ved et punkt 0,05-0,08 s til høyre fra punkt j; bestemme formen på den mulige forskyvningen av RS-T-segmentet: horisontal, skrå synkende, skrå stigende.
3) Når man analyserer T-bølgen, bør man: bestemme polariteten til T, evaluere formen, måle amplituden.
4) Analyse av Q-T-intervallet: måling av varighet.
V. Elektrokardiografisk konklusjon:
1) kilden til hjerterytmen;
2) regelmessighet av hjerterytmen;
4) posisjonen til hjertets elektriske akse;
5) tilstedeværelsen av fire elektrokardiografiske syndromer: a) hjertearytmier; b) ledningsforstyrrelser; c) ventrikulær og atriell myokardhypertrofi eller deres akutte overbelastning; d) myokardskade (iskemi, dystrofi, nekrose, arrdannelse).
Elektrokardiogram for hjertearytmier
1. Brudd på automatikken til SA-noden (nomotopiske arytmier)
1) Sinustakykardi: en økning i antall hjerteslag opp til (180) per minutt (forkorting av R-R-intervaller); opprettholde riktig sinusrytme (riktig veksling av P-bølgen og QRST-komplekset i alle sykluser og en positiv P-bølge).
2) Sinusbradykardi: en reduksjon i antall hjerteslag per minutt (en økning i varigheten av R-R-intervaller); opprettholde riktig sinusrytme.
3) Sinusarytmi: fluktuasjoner i varigheten av R-R-intervaller som overstiger 0,15 s og assosiert med respirasjonsfaser; bevaring av alle elektrokardiografiske tegn på sinusrytme (veksling av P-bølgen og QRS-T-komplekset).
4) Sinoatrial node svakhet syndrom: vedvarende sinus bradykardi; periodisk utseende av ektopiske (ikke-sinus) rytmer; tilstedeværelsen av SA-blokade; bradykardi-takykardi syndrom.
a) EKG til en frisk person; b) sinus bradykardi; c) sinusarytmi
2. Ekstrasystole.
1) Atriell ekstrasystol: for tidlig ekstraordinært utseende av P-bølgen og QRST-komplekset som følger den; deformasjon eller endring i polariteten til P'-bølgen til ekstrasystolen; tilstedeværelsen av et uendret ekstrasystolisk ventrikulært QRST'-kompleks, lik formen på de vanlige normale kompleksene; tilstedeværelsen etter en atriell ekstrasystol av en ufullstendig kompenserende pause.
Atriell ekstrasystol (II standard ledning): a) fra de øvre delene av atriene; b) fra de midtre delene av atriene; c) fra de nedre delene av atriene; d) blokkert atriell ekstrasystol.
2) Ekstrasystoler fra det atrioventrikulære krysset: for tidlig ekstraordinær opptreden på EKG av et uendret ventrikulært QRS-kompleks, likt i form som resten av QRST-kompleksene med sinus opprinnelse; negativ P'-bølge i avledninger II, III og aVF etter ekstrasystolisk QRS-kompleks eller fravær av P'-bølge (fusjon av P' og QRS'); tilstedeværelsen av en ufullstendig kompenserende pause.
3) Ventrikulær ekstrasystol: for tidlig ekstraordinær opptreden på EKG av et endret ventrikulært QRS-kompleks; betydelig utvidelse og deformasjon av det ekstrasystoliske QRS-komplekset; plasseringen av RS-T′-segmentet og T′-bølgen til ekstrasystolen er uoverensstemmende med retningen til hovedbølgen til QRS′-komplekset; fravær av P-bølge før ventrikulær ekstrasystol; tilstedeværelsen i de fleste tilfeller etter en ventrikulær ekstrasystole av en fullstendig kompenserende pause.
a) venstre ventrikkel; b) høyre ventrikkel ekstrasystol
3. Paroksysmal takykardi.
1) Atriell paroksysmal takykardi: plutselig begynnende og også plutselig sluttende angrep av økt hjertefrekvens i et minutt mens riktig rytme opprettholdes; tilstedeværelsen av en redusert, deformert, bifasisk eller negativ P-bølge foran hvert ventrikulært QRS-kompleks; normale uendrede ventrikulære QRS-komplekser; i noen tilfeller er det en forverring av atrioventrikulær ledning med utvikling av atrioventrikulær blokk I grad med periodisk tap av individuelle QRS-komplekser (ikke-permanente tegn).
2) Paroksysmal takykardi fra det atrioventrikulære krysset: plutselig begynnende og også plutselig sluttende angrep av økt hjertefrekvens i et minutt mens riktig rytme opprettholdes; tilstedeværelsen i avledninger II, III og aVF av negative P′-bølger plassert bak QRS′-kompleksene eller smelter sammen med dem og ikke registrert på EKG; normale uendrede ventrikulære QRS-komplekser.
3) Ventrikulær paroksysmal takykardi: plutselig begynnende og også plutselig sluttende angrep av økt hjertefrekvens i et minutt mens riktig rytme opprettholdes i de fleste tilfeller; deformasjon og utvidelse av QRS-komplekset i mer enn 0,12 s med et disharmonisk arrangement av RS-T-segmentet og T-bølgen; tilstedeværelsen av atrioventrikulær dissosiasjon, dvs. fullstendig separasjon av den hyppige rytmen til ventriklene og den normale rytmen til atriene med sporadiske registrerte enkelt normale uendrede QRST-komplekser av sinus opprinnelse.
4. Atrieflutter: tilstedeværelsen på EKG av hyppige - dov minutt - regelmessige, lik hverandre atriebølger F, med en karakteristisk sagtannform (ledninger II, III, aVF, V, V); i de fleste tilfeller den korrekte, regelmessige ventrikkelrytmen med samme intervaller F-F; tilstedeværelsen av normale uendrede ventrikulære komplekser, som hver er innledet av et visst antall atrielle F-bølger (2:1, 3:1, 4:1, etc.).
5. Atrieflimmer (flimmer): fravær av P-bølge i alle avledninger; tilstedeværelsen av uregelmessige bølger gjennom hele hjertesyklusen f har forskjellige former og amplituder; bølger f bedre registrert i avledninger V, V, II, III og aVF; uregelmessige ventrikulære QRS-komplekser - uregelmessig ventrikulær rytme; tilstedeværelsen av QRS-komplekser, som i de fleste tilfeller har et normalt, uendret utseende.
a) grovbølget form; b) finbølget form.
6. Ventrikkelfladder: hyppig (dueminutter), regelmessige og identiske i form og amplitudefladderbølger, som ligner en sinusformet kurve.
7. Blinking (flimmer) av ventriklene: hyppig (fra 200 til 500 per minutt), men uregelmessige bølger som skiller seg fra hverandre i forskjellige former og amplituder.
Elektrokardiogram for brudd på ledningsfunksjonen.
1. Sinoatrial blokade: periodisk tap av individuelle hjertesykluser; en økning på tidspunktet for tap av hjertesykluser av pause mellom to tilstøtende P- eller R-tenner med nesten 2 ganger (sjeldnere 3 eller 4 ganger) sammenlignet med de vanlige P-P- eller R-R-intervallene.
2. Intra-atrial blokade: en økning i varigheten av P-bølgen mer enn 0,11 s; splitting av R-bølgen.
3. Atrioventrikulær blokade.
1) I-grad: en økning i varigheten av intervallet P-Q (R) mer enn 0,20 s.
a) atriell form: utvidelse og splittelse av P-bølgen; QRS normal.
b) nodalform: forlengelse av P-Q(R)-segmentet.
c) distal (trestrålende) form: alvorlig QRS-deformasjon.
2) II grad: prolaps av individuelle ventrikulære QRST-komplekser.
a) Mobitz type I: gradvis forlengelse av P-Q(R)-intervallet etterfulgt av QRST-prolaps. Etter en lengre pause - igjen en normal eller litt forlenget P-Q (R), hvoretter hele syklusen gjentas.
b) Mobitz type II: QRST-prolaps er ikke ledsaget av en gradvis forlengelse av P-Q(R), som forblir konstant.
c) Mobitz type III (ufullstendig AV-blokkering): enten hvert sekund (2:1), eller to eller flere påfølgende ventrikkelkomplekser (blokade 3:1, 4:1, etc.) faller ut.
3) III grad: fullstendig separasjon av atrie- og ventrikkelrytmen og en reduksjon i antall ventrikulære sammentrekninger i ett minutt eller mindre.
4. Blokade av bena og grenene til bunten av His.
1) Blokade av høyre ben (gren) av bunten til His.
a) Fullstendig blokade: tilstedeværelsen i høyre bryst leder V (sjeldnere i avledninger III og aVF) av QRS-komplekser av typen rSR' eller rSR', med et M-formet utseende, med R'> r; tilstedeværelsen i venstre bryst leder (V, V) og leder I, aVL av en utvidet, ofte taggete S-bølge; en økning i varigheten (bredden) til QRS-komplekset mer enn 0,12 s; tilstedeværelsen i bly V (sjeldnere i III) av depresjon av RS-T-segmentet med en bule vendt oppover og en negativ eller bifasisk (–+) asymmetrisk T-bølge.
b) Ufullstendig blokade: tilstedeværelsen av et QRS-kompleks av typen rSr' eller rSR' i avledning V, og en litt utvidet S-bølge i avledninger I og V; varigheten av QRS-komplekset er 0,09-0,11 s.
2) Blokkering av venstre fremre gren av bunten av His: et skarpt avvik av hjertets elektriske akse til venstre (vinkel α -30°); QRS i ledninger I, aVL type qR, III, aVF, type II rS; den totale varigheten av QRS-komplekset er 0,08-0,11 s.
3) Blokade av venstre bakre gren av bunten av His: et skarpt avvik av hjertets elektriske akse til høyre (vinkel α120°); formen på QRS-komplekset i ledninger I og aVL av rS-typen, og i ledninger III, aVF - av qR-typen; varigheten av QRS-komplekset er innenfor 0,08-0,11 s.
4) Blokkering av venstre ben av bunten av His: i ledninger V, V, I, aVL utvidet deformerte ventrikulære komplekser av type R med en delt eller bred apex; i avledninger V, V, III, utvidede aVF deformerte ventrikulære komplekser, i form av QS eller rS med en delt eller bred topp av S-bølgen; en økning i den totale varigheten av QRS-komplekset mer enn 0,12 s; tilstedeværelsen i avledninger V, V, I, aVL av en discordant med hensyn til QRS-forskyvning av RS-T-segmentet og negative eller bifasiske (–+) asymmetriske T-bølger; avvik av hjertets elektriske akse til venstre observeres ofte, men ikke alltid.
5) Blokade av de tre grenene av His-bunten: atrioventrikulær blokade av I, II eller III grad; blokade av to grener av bunten til His.
Elektrokardiogram ved atriell og ventrikulær hypertrofi.
1. Hypertrofi av venstre atrium: bifurkasjon og økning i amplituden til tennene P (P-mitrale); en økning i amplituden og varigheten av den andre negative (venstre atrie) fasen av P-bølgen i bly V (sjeldnere V) eller dannelsen av en negativ P; negativ eller bifasisk (+–) P-bølge (ikke-permanent tegn); en økning i den totale varigheten (bredden) av P-bølgen - mer enn 0,1 s.
2. Hypertrofi av høyre atrium: i ledninger II, III, aVF, P bølger er høy amplitude, med en spiss apex (P-pulmonale); i avledninger V er P-bølgen (eller i det minste dens første, høyre atriefase) positiv med en spiss apex (P-pulmonale); i avledninger I, aVL, V har P-bølgen lav amplitude, og i aVL kan den være negativ (et ikke-permanent tegn); varigheten av P-bølgene ikke overstiger 0,10 s.
3. Hypertrofi av venstre ventrikkel: en økning i amplituden til R- og S-bølgene. Samtidig er R2
4. Hypertrofi av høyre ventrikkel: forskyvning av hjertets elektriske akse til høyre (vinkel α mer enn 100°); en økning i amplituden til R-bølgen i V og S-bølgen i V; opptreden i avledning V av et QRS-kompleks av typen rSR' eller QR; tegn på rotasjon av hjertet rundt lengdeaksen med klokken; forskyvning av RS-T-segmentet ned og opptreden av negative T-bølger i ledninger III, aVF, V; økning i varigheten av intervallet med internt avvik i V mer enn 0,03 s.
Elektrokardiogram ved iskemisk hjertesykdom.
1. Det akutte stadiet av hjerteinfarkt er preget av rask, innen 1-2 dager, dannelsen av en patologisk Q-bølge eller QS-kompleks, en forskyvning av RS-T-segmentet over isolinen og en positiv og deretter en negativ T-bølge sammenslåing med det; etter noen dager nærmer RS-T-segmentet seg mot isolinen. På 2-3. uke av sykdommen blir RS-T-segmentet isoelektrisk, og den negative koronare T-bølgen blir kraftig dypere og blir symmetrisk, spiss.
2. I det subakutte stadiet av hjerteinfarkt registreres en patologisk Q-bølge eller QS-kompleks (nekrose) og en negativ koronar T-bølge (iskemi), hvis amplitude avtar gradvis fra neste dag. RS-T-segmentet er plassert på isolinen.
3. Det cikatriske stadiet av hjerteinfarkt er karakterisert ved at en patologisk Q-bølge eller QS-kompleks vedvarer i flere år, ofte gjennom hele pasientens liv, og tilstedeværelsen av en svakt negativ eller positiv T-bølge.
LAG EN NY MELDING.
Hvis du har registrert deg før, så "logg inn" (påloggingsskjema øverst til høyre på siden). Hvis du er her for første gang, registrer deg.
Hvis du registrerer deg, vil du kunne spore svar på meldingene dine i fremtiden, fortsette dialogen om interessante emner med andre brukere og konsulenter. I tillegg vil registreringen tillate deg å gjennomføre privat korrespondanse med konsulenter og andre brukere av nettstedet.
Registrere Lag en melding uten å registrere deg
Skriv din mening om spørsmålet, svarene og andre meninger:
Dette er den andre delen av syklusen om EKG (populært - EKG av hjertet). For å forstå dagens tema, må du lese:
hjertets ledningssystem (obligatorisk), del 1: teoretiske grunnlag for elektrokardiografi
Elektrokardiogram reflekterer kun elektriske prosesser i myokard: depolarisering (eksitasjon) og repolarisering (gjenoppretting) av myokardceller.
Forhold EKG-intervaller Med faser av hjertesyklusen(ventrikulær systole og diastole).
Normalt fører depolarisering til sammentrekning av muskelcellen, og repolarisering fører til avspenning. For å forenkle ytterligere, vil jeg noen ganger bruke "kontraksjon-avslapning" i stedet for "depolarisering-repolarisering", selv om dette ikke er helt nøyaktig: det er et konsept " elektromekanisk dissosiasjon", der depolarisering og repolarisering av myokardiet ikke fører til dets synlige sammentrekning og avslapning. Jeg skrev litt mer om dette fenomenet tidligere.
Elementer av et normalt EKG
Før du går videre til å tyde EKG, må du finne ut hvilke elementer det består av.
Bølger og intervaller på EKG.
Det er merkelig at i utlandet vanligvis kalles P-Q-intervallet P-R.
Hvert EKG består av tenner, segmenter og intervaller.
TENNER er konveksiteter og konkaviteter på elektrokardiogrammet.
Følgende tenner skilles på EKG:
(atriekontraksjon), (alle 3 tennene karakteriserer sammentrekningen av ventriklene), (relaksasjon av ventriklene), (ikke-permanent tann, sjelden registrert).
SEGMENT
Et segment på et EKG kalles rett linjesegment(isoliner) mellom to tilstøtende tenner. P-Q- og S-T-segmentene er av største betydning. For eksempel dannes P-Q-segmentet på grunn av en forsinkelse i ledning av eksitasjon i den atrioventrikulære (AV-) noden.
INTERVALLER
Intervallet består av tann (kompleks av tenner) og segment. Dermed er intervall = tann + segment. De viktigste er P-Q- og Q-T-intervallene.

Tenner, segmenter og intervaller på EKG.
Vær oppmerksom på store og små celler (om dem nedenfor).
Bølger av QRS-komplekset
Siden ventrikkelmyokardiet er mer massivt enn atriemyokardiet og har ikke bare vegger, men også en massiv interventrikulær septum, er spredningen av eksitasjon i den preget av utseendet til et komplekst kompleks QRS på EKG. hvordan plukke ut tennene?
Først av alt, vurder amplitude (dimensjoner) av individuelle tenner QRS-kompleks. Hvis amplituden overstiger 5 mm, tappen betegner stor (stor) bokstav Q, R eller S; hvis amplituden er mindre enn 5 mm, da små bokstaver (liten): q, r eller s.
Tann R (r) kalles noe positivt(oppover) bølge som er en del av QRS-komplekset. Hvis det er flere tenner, indikerer påfølgende tenner slag: R, R ', R ", osv. Negativ (nedadgående) QRS-bølge, lokalisert før R-bølgen, betegnet som Q (q), og etter - som S(s). Hvis det ikke er positive bølger i det hele tatt i QRS-komplekset, er ventrikkelkomplekset utpekt som QS.

Varianter av QRS-komplekset.
Normalt reflekterer bølgen depolariseringen av det interventrikulære septumet, bølgen - hovedmassen til myokardiet i ventriklene, bølgen - de basale (dvs. nær atriene) seksjoner av interventrikulær septum. Tann RV1, V2 gjenspeiler eksitasjonen av det interventrikulære skilleveggen, og RV4, V5, V6 - eksitasjonen av musklene i venstre og høyre ventrikkel. Nekrose av områder av myokardiet (for eksempel med hjerteinfarkt) forårsaker utvidelse og utdyping av Q-bølgen, så denne bølgen er alltid nøye med oppmerksomhet.
EKG-analyse
Generell EKG-dekodingsskjema
Kontrollere riktigheten av EKG-registrering. Analyse av hjertefrekvens og ledning: vurdering av regelmessigheten av hjertesammentrekninger, beregning av hjertefrekvens (HR), bestemmelse av kilden til eksitasjon, vurdering av ledning. Bestemmelse av hjertets elektriske akse. Analyse av atriell P-bølge og P - Q-intervall Analyse av det ventrikulære QRST-komplekset: analyse av QRS-komplekset, analyse av RS - T-segmentet, analyse av T-bølgen, analyse av Q - T-intervallet Elektrokardiografisk konklusjon.

Normalt elektrokardiogram.
1) Kontrollere riktigheten av EKG-registreringen
I begynnelsen av hvert EKG-bånd skal det være kalibreringssignal- såkalte kontroll millivolt. For å gjøre dette, i begynnelsen av opptaket, påføres en standardspenning på 1 millivolt, som skal vise på båndet et avvik på 10 mm. Uten et kalibreringssignal anses EKG-registreringen som feil. Normalt skal amplituden overstige i minst én av standard- eller utvidede lemledninger 5 mm, og i brystet fører - 8 mm. Hvis amplituden er lavere, kalles den redusert EKG-spenning som oppstår ved noen patologiske tilstander.
Referanse millivolt på EKG (i begynnelsen av opptaket).
2) Hjertefrekvens og ledningsanalyse:
vurdering av hjertefrekvensregularitet
Rytmeregularitet vurderes med R-R-intervaller. Hvis tennene er i lik avstand fra hverandre, kalles rytmen regelmessig, eller korrekt. Variasjonen i varigheten av individuelle R-R-intervaller tillates ikke mer enn ±10 % fra deres gjennomsnittlige varighet. Hvis rytmen er sinus, er den vanligvis riktig.
pulstelling(HR)
Store firkanter skrives ut på EKG-filmen, som hver inkluderer 25 små firkanter (5 vertikale x 5 horisontale). For en rask beregning av hjertefrekvens med riktig rytme telles antall store firkanter mellom to tilstøtende R-R tenner.
Ved en beltehastighet på 50 mm/s: HR = 600 (antall store firkanter).
Ved en beltehastighet på 25 mm/s: HR = 300 (antall store firkanter).
På det overliggende EKG er R-R intervallet cirka 4,8 store celler, som ved en hastighet på 25 mm/s gir 300 / 4,8 = 62,5 bpm
Med en hastighet på 25 mm/s hver liten celle er lik 0,04s, og med en hastighet på 50 mm/s - 0,02 s. Dette brukes til å bestemme varigheten av tennene og intervaller.
Med en feil rytme vurderer de vanligvis maksimum og minimum puls i henhold til varigheten av henholdsvis det minste og største R-R-intervallet.
bestemmelse av kilden til eksitasjon
De leter med andre ord etter hvor pacemaker som forårsaker atrie- og ventrikulære sammentrekninger. Noen ganger er dette en av de vanskeligste stadiene, fordi ulike forstyrrelser av eksitabilitet og ledning kan kombineres veldig komplisert, noe som kan føre til feildiagnostisering og feilbehandling. For riktig å bestemme kilden til eksitasjon på EKG, må du kjenne hjertets ledningssystem godt.
Sinus rytme(dette er en normal rytme, og alle andre rytmer er patologiske).
Kilden til opphisselse er inne sinoatrial node. EKG-tegn:
i II standard avledning er P-bølgene alltid positive og er foran hvert QRS-kompleks, P-bølgene i samme avledning har samme konstante form.
P-bølge i sinusrytme.
ATRIAL rytme. Hvis kilden til eksitasjon er i de nedre delene av atriene, forplanter eksitasjonsbølgen seg til atriene fra bunnen og opp (retrograd), derfor:
i avledninger II og III er P-bølger negative, og det er P-bølger før hvert QRS-kompleks.
P-bølge i atrierytme.
Rytmer fra AV-krysset. Hvis pacemakeren er i atrioventrikulæren ( atrioventrikulær node) node, så er ventriklene begeistret som vanlig (fra topp til bunn), og atriene - retrograd (dvs. fra bunn til topp). Samtidig på EKG:
P-bølger kan være fraværende fordi de er lagt over normale QRS-komplekser, P-bølger kan være negative, lokalisert etter QRS-komplekset.
Rytme fra AV-krysset, P-bølge overlapper QRS-komplekset.
Rytme fra AV-krysset, P-bølgen er etter QRS-komplekset.
Hjertefrekvensen i rytmen fra AV-tilkoblingen er mindre enn sinusrytmen og er omtrent 40-60 slag per minutt.
Ventrikulær, eller IDIOVENTRIKULÆR, rytme(fra lat. ventriculus - ventrikkel). I dette tilfellet er rytmekilden ledningssystemet til ventriklene. Eksitasjon sprer seg gjennom ventriklene på feil måte og derfor langsommere. Funksjoner ved idioventrikulær rytme:
QRS-kompleksene er utvidet og deformert (ser "skummelt ut"). Normalt er varigheten av QRS-komplekset 0,06-0,10 s, derfor, med denne rytmen, overskrider QRS 0,12 s. det er ikke noe mønster mellom QRS-komplekser og P-bølger fordi AV-krysset ikke frigjør impulser fra ventriklene, og atriene kan skyte fra sinusknuten som normalt. Puls mindre enn 40 slag per minutt.
Idioventrikulær rytme. P-bølgen er ikke assosiert med QRS-komplekset.
konduktivitetsvurdering.
For å ta riktig hensyn til konduktivitet, tas skrivehastigheten i betraktning.
For å vurdere ledningsevne, mål:
varighet P bølge(reflekterer hastigheten på impulsen gjennom atriene), normalt opp til 0,1 s. varighet intervall P - Q(reflekterer hastigheten på impulsen fra atriene til myokardiet i ventriklene); intervall P - Q = (bølge P) + (segment P - Q). Fint 0,12-0,2s. varighet QRS-kompleks(reflekterer spredningen av eksitasjon gjennom ventriklene). Fint 0,06-0,1s. internt avbøyningsintervall i ledningene V1 og V6. Dette er tiden mellom begynnelsen av QRS-komplekset og R-bølgen i V1 opptil 0,03 s og i V6 til 0,05 s. Den brukes hovedsakelig til å gjenkjenne grenblokkader og for å bestemme kilden til eksitasjon i ventriklene ved ventrikulær ekstrasystol (ekstraordinær sammentrekning av hjertet).
Måling av intervallet for internt avvik.
3) Bestemmelse av hjertets elektriske akse.
I første del av syklusen om EKG ble det forklart hva hjertets elektriske akse er og hvordan den bestemmes i frontalplanet.
4) Atriell P-bølgeanalyse.
Normal i avledninger I, II, aVF, V2 - V6 P-bølge alltid positiv. I avledninger III, aVL, V1 kan P-bølgen være positiv eller bifasisk (en del av bølgen er positiv, en del er negativ). I bly-aVR er P-bølgen alltid negativ.
Normalt overskrider ikke varigheten av P-bølgen 0,1 s, og dens amplitude er 1,5 - 2,5 mm.
Patologiske avvik av P-bølgen:
Spisse høye P-bølger av normal varighet i ledninger II, III, aVF er karakteristiske for høyre atriehypertrofi, for eksempel med "cor pulmonale". En splittelse med 2 topper, en utvidet P-bølge i avledninger I, aVL, V5, V6 er typisk for venstre atriehypertrofi slik som mitralklaffsykdom.

P-bølgedannelse (P-pulmonale) med høyre atriehypertrofi.

P-bølgedannelse (P-mitrale) med venstre atriehypertrofi.
P-Q intervall: fint 0,12-0,20s.
En økning i dette intervallet oppstår med nedsatt ledning av impulser gjennom den atrioventrikulære noden ( atrioventrikulær blokk, AV-blokk).
AV-blokk det er 3 grader:
I grad - P-Q-intervallet økes, men hver P-bølge har sitt eget QRS-kompleks ( ingen tap av komplekser). II grad - QRS-komplekser faller delvis ut, dvs. Ikke alle P-bølger har sitt eget QRS-kompleks. III grad - fullstendig blokade av i AV-noden. Atriene og ventriklene trekker seg sammen i sin egen rytme, uavhengig av hverandre. De. en idioventrikulær rytme oppstår.
5) Analyse av det ventrikulære QRST-komplekset:
analyse av QRS-komplekset.
Den maksimale varigheten av ventrikkelkomplekset er 0,07-0,09 s(opptil 0,10 s). Varigheten øker med blokkering av bena til bunten til His.
Normalt kan Q-bølgen registreres i alle standard og utvidede lemavledninger, så vel som i V4-V6. Q-bølgeamplitude overskrider normalt ikke 1/4 R bølgehøyde, og varigheten er 0,03 s. Lead aVR har normalt en dyp og bred Q-bølge og til og med et QS-kompleks.
R-bølgen, i likhet med Q, kan registreres i alle standard og forbedrede lemmeravledninger. Fra V1 til V4 øker amplituden (mens rV1-bølgen kan være fraværende), og avtar deretter i V5 og V6.
S-bølgen kan ha svært forskjellige amplituder, men vanligvis ikke mer enn 20 mm. S-bølgen avtar fra V1 til V4, og kan til og med være fraværende i V5-V6. I bly V3 (eller mellom V2 - V4) er vanligvis registrert " overgangssone» (likestilling av tenner R og S).
analyse av RS-T-segmentet
ST-segmentet (RS-T) er et segment fra slutten av QRS-komplekset til begynnelsen av T-bølgen ST-segmentet er spesielt nøye analysert i CAD, da det reflekterer oksygenmangel (iskemi) i myokard.
Normalt er S-T-segmentet plassert i ledeledningene på isolinen ( ± 0,5 mm). I ledningene V1-V3 kan S-T-segmentet flyttes oppover (ikke mer enn 2 mm), og i V4-V6 - nedover (ikke mer enn 0,5 mm).
Overgangspunktet for QRS-komplekset til S-T-segmentet kalles et punkt (fra ordet kryss - forbindelse). Graden av avvik av punkt j fra isolinen brukes for eksempel for å diagnostisere myokardiskemi.
T-bølgeanalyse.
T-bølgen reflekterer prosessen med repolarisering av det ventrikulære myokardiet. I de fleste avledninger hvor en høy R er registrert, er T-bølgen også positiv. Normalt er T-bølgen alltid positiv i I, II, aVF, V2-V6, med TI> TIII og TV6> TV1. I aVR er T-bølgen alltid negativ.
analyse av intervallet Q - T.
Q-T-intervallet kalles elektrisk ventrikkelsystole, fordi på dette tidspunktet er alle avdelinger i hjertets ventrikler begeistret. Noen ganger etter T-bølgen, en liten Du vinker, som dannes på grunn av en kortvarig økt eksitabilitet av myokardiet i ventriklene etter deres repolarisering.
6) Elektrokardiografisk konklusjon.
Bør inkludere:
Rytmekilde (sinus eller ikke). Rytmeregularitet (riktig eller ikke). Vanligvis er sinusrytmen riktig, selv om respiratorisk arytmi er mulig. puls. Posisjonen til hjertets elektriske akse. Tilstedeværelsen av 4 syndromer: arytmi ledningsforstyrrelse hypertrofi og/eller overbelastning av ventriklene og atria myokardskade (iskemi, dystrofi, nekrose, arrdannelse)
Konklusjon Eksempler(ikke helt komplett, men ekte):
Sinusrytme med hjertefrekvens 65. Normal posisjon av hjertets elektriske akse. Patologi er ikke avslørt.
Sinustakykardi med hjertefrekvens på 100. Enkel supragastrisk ekstrasystol.
Rytmen er sinus med en hjertefrekvens på 70 slag/min. Ufullstendig blokade av høyre ben av bunten til His. Moderate metabolske endringer i myokard.
Eksempler på EKG for spesifikke sykdommer i det kardiovaskulære systemet – neste gang.
EKG-interferens
I forbindelse med hyppige spørsmål i kommentarene om typen EKG, vil jeg fortelle deg om innblanding som kan være på elektrokardiogrammet:

Tre typer EKG-interferens(forklaring nedenfor).
Interferens på EKG i leksikonet til helsearbeidere kalles tips:
a) induktive strømmer: nettverkshenting i form av regelmessige svingninger med en frekvens på 50 Hz, tilsvarende frekvensen til den elektriske vekselstrømmen i uttaket.
b) " svømming» (drift) isoliner på grunn av dårlig kontakt mellom elektroden og huden;
c) forstyrrelser pga muskel skjelving(Uregelmessige hyppige svingninger er synlige).
Brukt til praktiske formål på 70-tallet av 1800-tallet av engelskmannen A. Waller, et apparat som registrerer hjertets elektriske aktivitet, fortsetter trofast å tjene menneskeheten til i dag. Selvfølgelig har det i nesten 150 år gjennomgått en rekke endringer og forbedringer, men prinsippet for driften, basert på registrering av elektriske impulser som forplanter seg i hjertemuskelen, har forblitt det samme.
Nå er nesten hvert ambulanseteam utstyrt med en bærbar, lett og mobil elektrokardiograf, som lar deg raskt ta et EKG, ikke miste dyrebare minutter, diagnostisere akutt hjertepatologi og raskt levere pasienten til sykehuset. For stort fokalt hjerteinfarkt, lungeemboli og andre sykdommer som krever nødtiltak, teller minutter, så et akutt elektrokardiogram tatt daglig redder mer enn ett liv.
Dechiffrering av EKG for legen i kardiologiteamet er en vanlig ting, og hvis det indikerer tilstedeværelsen av en akutt kardiovaskulær patologi, så drar teamet umiddelbart, og slår på sirenen, til sykehuset, hvor de omgår akuttmottaket. vil ta pasienten til intensivavdelingen for akuttbehandling. Diagnosen ved hjelp av EKG er allerede stilt og ingen tid har gått tapt.
Pasienter vil vite...
Ja, pasienter vil vite hva de uforståelige tennene på båndet som er igjen av opptakeren betyr, derfor, før de går til legen, vil pasientene dechiffrere EKG selv. Alt er imidlertid ikke så enkelt, og for å forstå den "vanskelige" posten, må du vite hva en menneskelig "motor" er.
Hjertet til pattedyr, som inkluderer mennesker, består av 4 kamre: to atria, utstyrt med hjelpefunksjoner og har relativt tynne vegger, og to ventrikler, som bærer hovedbelastningen. Venstre og høyre del av hjertet skiller seg også fra hverandre. Å tilføre blod til lungesirkulasjonen er mindre vanskelig for høyre ventrikkel enn å skyve blod inn i den systemiske sirkulasjonen med venstre. Derfor er venstre ventrikkel mer utviklet, men lider også mer. Uansett forskjell bør imidlertid begge deler av hjertet fungere jevnt og harmonisk.

Hjertet er heterogent i sin struktur og elektriske aktivitet, siden kontraktile elementer (myokard) og ikke-sammentrekkbare elementer (nerver, blodårer, klaffer, fettvev) er forskjellige i ulik grad av elektrisk respons.
Vanligvis er pasienter, spesielt eldre, bekymret: er det noen tegn på hjerteinfarkt på EKG, noe som er ganske forståelig. Men for dette må du lære mer om hjertet og kardiogrammet. Og vi vil prøve å gi denne muligheten ved å snakke om bølger, intervaller og avledninger og, selvfølgelig, om noen vanlige hjertesykdommer.
Hjertets evne
For første gang lærer vi om hjertets spesifikke funksjoner fra skolebøkene, så vi forestiller oss at hjertet har:
automatisme, på grunn av spontan generering av impulser, som deretter forårsaker dens eksitasjon; eksitabilitet eller hjertets evne til å aktiveres under påvirkning av spennende impulser; Konduktivitet eller hjertets "evne" til å sikre ledning av impulser fra opprinnelsesstedet til kontraktile strukturer; Kontraktilitet, det vil si hjertemuskelens evne til å utføre sammentrekninger og avspenning under kontroll av impulser; tonicitet, der hjertet i diastole ikke mister formen og gir kontinuerlig syklisk aktivitet.
Generelt er hjertemuskelen i en rolig tilstand (statisk polarisering) elektrisk nøytral, og biostrømmer(elektriske prosesser) i den dannes under påvirkning av spennende impulser.
Biostrømmer i hjertet kan registreres
Elektriske prosesser i hjertet skyldes bevegelsen av natriumioner (Na +), som i utgangspunktet er plassert utenfor hjertecellen, inne i den og bevegelsen av kaliumioner (K +), som suser fra innsiden av cellen til utsiden. . Denne bevegelsen skaper betingelser for endringer i transmembranpotensialer under hele hjertesyklusen og gjentas depolarisasjoner(eksitasjon, deretter sammentrekning) og repolariseringer(overgang til opprinnelig tilstand). Alle myokardceller har elektrisk aktivitet, men langsom spontan depolarisering er kun karakteristisk for cellene i ledningssystemet, og det er derfor de er i stand til å automatisere.
 Eksitasjon forplantet seg gjennom ledende system, dekker sekvensielt hjerteavdelingene. Starter i sinoatrial (sinus) node (veggen av høyre atrium), som har maksimal automatisme, passerer impulsen gjennom atriemusklene, den atrioventrikulære noden, bunten av His med bena og går til ventriklene, mens den spennende deler av det ledende systemet selv før manifestasjonen av sin egen automatisme.
Eksitasjon forplantet seg gjennom ledende system, dekker sekvensielt hjerteavdelingene. Starter i sinoatrial (sinus) node (veggen av høyre atrium), som har maksimal automatisme, passerer impulsen gjennom atriemusklene, den atrioventrikulære noden, bunten av His med bena og går til ventriklene, mens den spennende deler av det ledende systemet selv før manifestasjonen av sin egen automatisme.
Eksitasjonen som oppstår på den ytre overflaten av myokardiet etterlater denne delen elektronegativ i forhold til områdene som eksitasjonen ikke har berørt. Men på grunn av det faktum at kroppens vev har elektrisk ledningsevne, projiseres biostrømmer på overflaten av kroppen og kan registreres og registreres på et bevegelig bånd i form av en kurve - et elektrokardiogram. EKG består av tenner som gjentas etter hvert hjerteslag, og gjennom dem viser de bruddene som er i menneskehjertet.
Hvordan tas et EKG?
Mange kan nok svare på dette spørsmålet. Å lage et EKG, om nødvendig, er heller ikke vanskelig - det er en elektrokardiograf på hver klinikk. EKG-teknikk? Det virker bare ved første øyekast som om hun er så kjent for alle, men i mellomtiden er det bare helsearbeidere som har fått spesialopplæring i å ta et elektrokardiogram som kjenner henne. Men det er neppe verdt for oss å gå i detaljer, siden ingen vil tillate oss å gjøre slikt arbeid uten forberedelse uansett.

Pasienter trenger å vite hvordan de skal forberede seg ordentlig: det vil si at det er tilrådelig å ikke spise, ikke røyke, ikke drikke alkohol og narkotika, ikke bli involvert i tungt fysisk arbeid og ikke drikke kaffe før prosedyren, ellers kan du lure EKG. Takykardi vil definitivt bli gitt, om ikke noe annet.
Så en helt rolig pasient kler av seg til midjen, frigjør bena og legger seg på sofaen, og sykepleieren vil smøre de nødvendige stedene (ledninger) med en spesiell løsning, påføre elektroder, hvorfra ledninger av forskjellige farger går til enheten , og ta et kardiogram.
Legen vil da tyde det, men hvis du er interessert kan du prøve å finne ut av dine egne tenner og intervaller på egenhånd.
Tenner, ledninger, intervaller
Kanskje denne delen ikke vil være av interesse for alle, da kan den hoppes over, men for de som prøver å finne ut EKG på egen hånd, kan det være nyttig.
Tennene i EKG er indikert med latinske bokstaver: P, Q, R, S, T, U, der hver av dem gjenspeiler tilstanden til forskjellige deler av hjertet:
P - atrial depolarisering; QRS-kompleks - depolarisering av ventriklene; T - repolarisering av ventriklene; En liten U-bølge kan indikere repolarisering av det distale ventrikulære ledningssystemet.

For å registrere et EKG, brukes som regel 12 avledninger:
3 standard - I, II, III; 3 forsterkede unipolare lemledninger (ifølge Goldberger); 6 forsterket unipolar brystkasse (ifølge Wilson).
I noen tilfeller (arytmier, unormal plassering av hjertet) blir det nødvendig å bruke ekstra unipolare bryst- og bipolare ledninger og ifølge Nebu (D, A, I).

Ved dechiffrering av resultatene av EKG, måles varigheten av intervallene mellom komponentene. Denne beregningen er nødvendig for å vurdere frekvensen av rytmen, hvor formen og størrelsen på tennene i forskjellige ledninger vil være en indikator på rytmens natur, de elektriske fenomenene som oppstår i hjertet og (til en viss grad) den elektriske aktiviteten av individuelle deler av myokardiet, det vil si at elektrokardiogrammet viser hvordan hjertet vårt fungerer i den eller andre perioden.
Video: leksjon om EKG-bølger, segmenter og intervaller
EKG-analyse
En mer streng tolkning av EKG utføres ved å analysere og beregne arealet av tennene ved hjelp av spesielle avledninger (vektorteori), men i praksis klarer de seg vanligvis med en slik indikator som elektrisk akseretning, som er den totale QRS-vektoren. Det er klart at hvert bryst er ordnet på sin egen måte og hjertet ikke har en så streng plassering, vektforholdet mellom ventriklene og ledningsevnen inne i dem er også forskjellig for alle, derfor, ved dekoding, horisontal eller vertikal retning av denne vektoren er indikert.
Leger analyserer EKG i sekvensiell rekkefølge, bestemmer normen og bruddene:
Vurder hjertefrekvensen og mål hjertefrekvensen (med en normal EKG - sinusrytme, hjertefrekvens - fra 60 til 80 slag per minutt); Intervaller (QT, normal - 390-450 ms) beregnes, og karakteriserer varigheten av sammentrekningsfasen (systole) ved hjelp av en spesiell formel (oftere bruker jeg Bazett-formelen). Hvis dette intervallet forlenges, har legen rett til å mistenke koronarsykdom, åreforkalkning, myokarditt, revmatisme. Og hyperkalsemi, tvert imot, fører til en forkorting av QT-intervallet. Pulsledningsevnen som reflekteres av intervallene beregnes ved hjelp av et dataprogram, noe som betydelig øker påliteligheten til resultatene; Posisjonen til EOS begynner å bli beregnet fra isolinen langs høyden av tennene (normalt er R alltid høyere enn S), og hvis S overstiger R og aksen avviker til høyre, tenker de på brudd på aktiviteten til høyre ventrikkel, hvis vice versa - til venstre, og samtidig er høyden av S større enn R i II og III leder - mistenker venstre ventrikkel hypertrofi; QRS-komplekset studeres, som dannes under ledning av elektriske impulser til ventrikkelmuskelen og bestemmer aktiviteten til sistnevnte (normen er fraværet av en patologisk Q-bølge, bredden på komplekset er ikke mer enn 120 ms) . Hvis dette intervallet er forskjøvet, snakker de om blokkeringer (hele og delvise) av bena på His-bunten eller ledningsforstyrrelser. Dessuten er ufullstendig blokkering av høyre ben av His-bunten et elektrokardiografisk kriterium for høyre ventrikkelhypertrofi, og ufullstendig blokkering av venstre ben av His-bunten kan indikere venstre hypertrofi; ST-segmentene er beskrevet, som gjenspeiler perioden med gjenoppretting av hjertemuskelens initiale tilstand etter dens fullstendige depolarisering (normalt plassert på isolinen) og T-bølgen, som karakteriserer prosessen med repolarisering av begge ventriklene, som er rettet oppover , er asymmetrisk, dens amplitude er under tannen i varighet, den er lengre enn QRS-komplekset.
Bare en lege utfører avkodingsarbeidet, men noen ambulansepersonell gjenkjenner perfekt en vanlig patologi, som er veldig viktig i nødstilfeller. Men først må du fortsatt vite EKG-normen.

vanlig EKG
Slik ser et kardiogram av en sunn person ut, hvis hjerte fungerer rytmisk og riktig, men ikke alle vet hva denne posten betyr, som kan endre seg under forskjellige fysiologiske forhold, for eksempel graviditet. Hos gravide inntar hjertet en annen posisjon i brystet, så den elektriske aksen skifter. I tillegg, avhengig av perioden, legges belastningen på hjertet. Et EKG under graviditet vil gjenspeile disse endringene.
Kardiogrammets indikatorer er også utmerket hos barn, de vil "vokse" med babyen, derfor vil de endre seg i henhold til alder, først etter 12 år begynner barnets elektrokardiogram å nærme seg EKG til en voksen.
Verste diagnose: Hjerteinfarkt

private former for hjerteinfarkt på EKG
Den mest alvorlige diagnosen på EKG er selvfølgelig hjerteinfarkt, i anerkjennelsen av hvilket kardiogrammet spiller hovedrollen, fordi det er hun (den første!) som finner soner med nekrose, bestemmer lokaliseringen og dybden av lesjon, og kan skille akutt hjerteinfarkt fra aneurismer og arr fra fortiden.
De klassiske tegnene på hjerteinfarkt på EKG er registreringen av en dyp Q-bølge (OS), segmenthøydeST, som deformerer R, glatter den ut, og det påfølgende utseendet til en negativ spiss likebenet tann T. En slik forhøyning av ST-segmentet ligner visuelt på en katterygg ("katt"). Imidlertid skilles hjerteinfarkt med og uten Q-bølge.

Video: tegn på hjerteinfarkt på EKG
Når det er noe galt med hjertet
Ofte i konklusjonene til EKG kan du finne uttrykket: "Hypertrofi av venstre ventrikkel." Som regel har personer hvis hjerte har båret en ekstra belastning i lang tid, for eksempel med fedme, et slikt kardiogram. Det er tydelig at venstre ventrikkel i slike situasjoner ikke er lett. Deretter avviker den elektriske aksen til venstre, og S blir større enn R.

hypertrofi av venstre (venstre) og høyre (høyre) hjertekammer på EKG
Video: hjertehypertrofi på EKG
Sinusarytmi er et interessant fenomen og bør ikke være redd, siden det er tilstede hos friske mennesker og ikke gir noen symptomer eller konsekvenser, snarere tjener det til å slappe av hjertet, derfor regnes det som et EKG til en sunn person.

Video: EKG-arytmier
Brudd på intraventrikulær ledning av impulser manifesteres i atrioventrikulære blokader og blokader av bena til bunten av His. Blokade av høyre ben av bunten av His - en høy og bred R-bølge i høyre bryst fører, med venstre benblokk- liten R og bred dyp S-bølge i høyre bryst leder, i venstre bryst - R er utvidet og hakket. Begge bena er preget av utvidelsen av ventrikkelkomplekset og dets deformasjon.

Atrioventrikulære blokker, forårsaker et brudd på intraventrikulær ledning, uttrykkes i tre grader, som bestemmes av hvordan ledning når ventriklene: sakte, noen ganger eller ikke i det hele tatt.

Men alt dette, kan man si, er "blomster", siden det enten ikke er noen symptomer i det hele tatt, eller de ikke har en så forferdelig manifestasjon, for eksempel kan kortpustethet, svimmelhet og tretthet oppstå med atrioventrikulær blokade, og til og med da bare i 3 grader, og 1 av den grad for unge trente mennesker er generelt veldig vanlig.
Video: EKG-blokade
Video: blokkering av bena til bunten av His på EKG
Holter metode
 XM EKG - hva slags forkortelse er dette uforståelig? Og så kaller de en lang og kontinuerlig opptak av et elektrokardiogram ved hjelp av en bærbar bærbar båndopptaker, som tar opp EKG på et magnetbånd (Holter-metoden). Slik elektrokardiografi brukes til å fange og registrere ulike lidelser som oppstår med jevne mellomrom, så det vanlige EKG er ikke alltid i stand til å gjenkjenne dem. I tillegg kan avvik oppstå til bestemte tider eller under visse forhold, derfor, for å sammenligne disse parametrene med en EKG-registrering, er pasienten svært detaljert dagbok. I den beskriver han følelsene sine, fikser tidspunktet for hvile, søvn, våkenhet, enhver kraftig aktivitet, noterer symptomene og manifestasjonene av sykdommen. Varigheten av slik overvåking avhenger av formålet studien ble foreskrevet for, men siden det vanligste er EKG-registrering på dagtid, kalles det. daglig, selv om moderne utstyr tillater overvåking i opptil 3 dager. En enhet implantert under huden tar enda lengre tid.
XM EKG - hva slags forkortelse er dette uforståelig? Og så kaller de en lang og kontinuerlig opptak av et elektrokardiogram ved hjelp av en bærbar bærbar båndopptaker, som tar opp EKG på et magnetbånd (Holter-metoden). Slik elektrokardiografi brukes til å fange og registrere ulike lidelser som oppstår med jevne mellomrom, så det vanlige EKG er ikke alltid i stand til å gjenkjenne dem. I tillegg kan avvik oppstå til bestemte tider eller under visse forhold, derfor, for å sammenligne disse parametrene med en EKG-registrering, er pasienten svært detaljert dagbok. I den beskriver han følelsene sine, fikser tidspunktet for hvile, søvn, våkenhet, enhver kraftig aktivitet, noterer symptomene og manifestasjonene av sykdommen. Varigheten av slik overvåking avhenger av formålet studien ble foreskrevet for, men siden det vanligste er EKG-registrering på dagtid, kalles det. daglig, selv om moderne utstyr tillater overvåking i opptil 3 dager. En enhet implantert under huden tar enda lengre tid.
Daglig Holter-overvåking er foreskrevet for rytme- og ledningsforstyrrelser, smertefrie former for koronar hjertesykdom, Prinzmetals angina og andre patologiske tilstander. Indikasjoner for bruk av Holter er også tilstedeværelsen av en kunstig pacemaker hos en pasient (kontroll over dens funksjon) og bruk av antiarytmiske legemidler og medisiner for behandling av iskemi.
gjør deg klar Holterovervåking er også enkelt, men menn bør barbere stedene der elektrodene er festet, siden hårfestet vil forvrenge opptaket. Selv om det antas at 24-timers overvåking ikke krever spesiell forberedelse, blir pasienten som regel informert om hva han kan og ikke kan gjøre. Selvfølgelig kan du ikke dykke ned i badekaret, enheten liker ikke vannprosedyrer. Det er de som ikke aksepterer dusjer, det gjenstår dessverre bare å holde ut. Enheten er følsom for magneter, mikrobølger, metalldetektorer og høyspentlinjer, så det er bedre å ikke teste den for styrke, den vil fortsatt ta opp feil. Han liker ikke syntetiske stoffer og alle slags metallsmykker, så en stund bør du bytte til bomullsklær og glem smykker.
Video: lege om Holter-overvåking
Sykkel og EKG
Alle har hørt noe om en slik sykkel, men ikke alle har vært på den (og ikke alle kan). Faktum er at skjulte former for koronar sirkulasjonssvikt, eksitabilitet og ledningsforstyrrelser er dårlig oppdaget på et EKG tatt i hvile, derfor er det vanlig å bruke den såkalte sykkelergometriske testen, der kardiogrammet registreres ved hjelp av dosert økende (noen ganger konstant) belastninger. Under trenings-EKG overvåkes pasientens generelle reaksjon på denne prosedyren, blodtrykk og puls parallelt.

typer stress-EKG: med treningssykkel og tredemølle
Maksimal puls under en sykkelergometrisk test avhenger av alder og er 200 slag minus antall år, det vil si at 20-åringer har råd til 180 slag/min, men ved 60 år vil 130 slag/min være grensen. .
En sykkelergometrisk test er foreskrevet om nødvendig:
Avklare diagnosen koronararteriesykdom, rytme- og ledningsforstyrrelser som forekommer i latent form; Evaluere effektiviteten av behandlingen av koronar hjertesykdom; Velg medisiner for etablert diagnose av koronarsykdom; For å velge treningsregimer og belastninger under rehabiliteringsperioden for pasienter med hjerteinfarkt ( før utløpet av en måned fra begynnelsen av hjerteinfarkt, er dette bare mulig i spesialiserte klinikker!); Å gi en prognostisk vurdering av tilstanden til pasienter som lider av koronar hjertesykdom.
Imidlertid har å utføre et EKG med en belastning sine egne kontraindikasjoner, spesielt mistanke om hjerteinfarkt, angina pectoris, aortaaneurismer, noen ekstrasystoler, kronisk hjertesvikt i et visst stadium, cerebrovaskulær ulykke og tromboflebitt er en hindring for testen. Disse kontraindikasjonene er absolutt.
I tillegg er det en rekke slektning kontraindikasjoner: noen hjertefeil, arteriell hypertensjon, paroksysmal takykardi, hyppig ekstrasystol, atrioventrikulær blokkering, etc.
Hva er fonokardiografi?
FKG eller fonokardiografisk forskningsmetode lar deg skildre lydsymptomene til hjertet grafisk, objektivisere det og korrekt korrelere toner og lyder (deres former og varighet) med fasene i hjertesyklusen. I tillegg hjelper fonografi med å bestemme noen tidsintervaller, for eksempel Q - I-tone, mitralklaffåpningstone - II-tone, etc. Med FCG registreres også et elektrokardiogram synkront (obligatorisk tilstand).

Metoden for fonokardiografi er enkel, moderne enheter gjør det mulig å isolere høy- og lavfrekvente komponenter av lyder og presentere dem som det mest praktiske for oppfatningen av forskeren (sammenlignbar med auskultasjon). Men når det gjelder å fange patologisk støy, overgår ikke FKG auskultatorisk metode, siden den ikke har større følsomhet, derfor erstatter den fortsatt ikke en lege med et phonendoscope.
Fonokardiografi er foreskrevet i tilfeller der det er nødvendig å avklare opprinnelsen til bilyd eller diagnostisering av hjerteklaffsykdom, for å bestemme indikasjoner for kirurgisk inngrep for hjertesykdom, og også hvis uvanlige auskultatoriske symptomer vises etter hjerteinfarkt.
En dynamisk studie ved bruk av FCG er nødvendig ved aktiv revmatisk hjertesykdom for å finne ut mønsteret for dannelse av hjertefeil, og ved infeksiøs endokarditt.
Trinn 1: betal for konsultasjonen ved å bruke skjemaet → Trinn 2: etter betaling, still spørsmålet ditt i skjemaet nedenfor ↓ Trinn 3: Du kan i tillegg takke spesialisten med en annen betaling for et vilkårlig beløp
Kardiologi
Kapittel 5

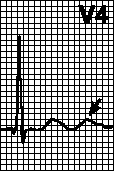
i. Ledningsforstyrrelser. Blokade av fremre gren av venstre ben av bunten av His, blokkering av bakre gren av venstre ben av bunt av His, fullstendig blokade av venstre ben av bunt av His, blokkering av høyre ben av bunt av Hans, AV-blokade av 2. grad og fullstendig AV-blokade.
G. Arytmier se Ch. fire.
VI. Elektrolyttforstyrrelser
MEN. Hypokalemi. Forlengelse av PQ-intervallet. Utvidelse av QRS-komplekset (sjelden). Uttalt U-bølge, flatet invertert T-bølge, ST-segmentdepresjon, lett QT-forlengelse.
B. Hyperkalemi
Lys(5,56,5 mekv/l). Symmetrisk T-bølge med høy topp, forkorting av QT-intervallet.
Moderat(6,58,0 mekv/l). Redusere amplituden til P-bølgen; forlengelse av PQ-intervallet. Utvidelse av QRS-komplekset, en reduksjon i amplituden til R-bølgen.. Depresjon eller heving av ST-segmentet. Ventrikulær ekstrasystol.
tung(911 mekv/l). Fravær av en P-bølge Ekspansjon av QRS-komplekset (opp til sinusformede komplekser). Langsom eller akselerert idioventrikulær rytme, ventrikkeltakykardi, ventrikkelflimmer, asystoli.
PÅ. Hypokalsemi. Forlengelse av QT-intervallet (på grunn av forlengelse av ST-segmentet).
G. Hyperkalsemi. Forkorting av QT-intervallet (på grunn av forkorting av ST-segmentet).
VII. Virkningen av narkotika
MEN. hjerteglykosider
terapeutisk virkning. Forlengelse av PQ-intervallet. Skrående ST-segmentdepresjon, forkorting av QT-intervallet, T-bølgeforandringer (flatet, invertert, bifasisk), uttalt U-bølge Nedgang i hjertefrekvens ved atrieflimmer.
giftig virkning. Ventrikulær ekstrasystol, AV-blokk, atrietakykardi med AV-blokk, akselerert AV-knuterytme, sinoatrial blokk, ventrikkeltakykardi, toveis ventrikkeltakykardi, ventrikkelflimmer.
MEN. utvidet kardiomyopati. Tegn på en økning i venstre atrium, noen ganger høyre. Lav amplitude av tennene, pseudo-infarktkurve, blokkering av venstre ben av bunten av His, den fremre grenen av venstre ben av bunten til His. Uspesifikke endringer i ST-segmentet og T-bølgen Ventrikulær ekstrasystol, atrieflimmer.
B. Hypertrofisk kardiomyopati. Tegn på en økning i venstre atrium, noen ganger høyre. Tegn på venstre ventrikkelhypertrofi, patologiske Q-bølger, pseudoinfarktkurve. Uspesifikke endringer i ST-segmentet og T-bølgen. Med apikal hypertrofi av venstre ventrikkel, gigantiske negative T-bølger i venstre bryst leder. Supraventrikulære og ventrikulære arytmier.
PÅ. amyloidose i hjertet. Lav amplitude av tennene, pseudo-infarktkurve. Atrieflimmer, AV-blokkering, ventrikulære arytmier, sinusknutedysfunksjon.
G. Duchenne myopati. Forkorting av PQ-intervallet. Høy R-bølge i ledninger V 1 , V 2 ; dyp Q-bølge i ledninger V 5 , V 6 . Sinustakykardi, atriell og ventrikulær ekstrasystol, supraventrikulær takykardi.
D. mitralstenose. Tegn på forstørrelse av venstre atrium. Det er hypertrofi av høyre ventrikkel, avvik av hjertets elektriske akse til høyre. Ofte - atrieflimmer.
E. Mitralklaffprolaps. T-bølger er flate eller inverterte, spesielt i bly III; ST-segmentdepresjon, lett forlengelse av QT-intervallet. Ventrikulær og atriell ekstrasystol, supraventrikulær takykardi, ventrikulær takykardi, noen ganger atrieflimmer.
OG. Perikarditt. Depresjon av PQ-segmentet, spesielt i ledninger II, aVF, V 2 V 6 . Diffus ST-segment elevasjon med oppadgående bule i ledninger I, II, aVF, V 3 V 6 . Noen ganger ST-segmentdepresjon i bly aVR (i sjeldne tilfeller i avledninger aVL, V 1 , V 2). Sinustakykardi, atriearytmier. EKG-endringer går gjennom 4 stadier:
ST-segmenthøyde, T-bølge normal;
ST-segmentet synker til isolinen, amplituden til T-bølgen avtar;
ST-segment på isolinen, T-bølge invertert;
ST-segmentet er på isolinen, T-bølgen er normal.
Z. Stor perikardiell effusjon. Lav amplitude av tennene, veksling av QRS-komplekset. Patognomonisk tegn komplett elektrisk veksling (P, QRS, T).
OG. Dextrocardia. P-bølgen er negativ i bly I. QRS-kompleks invertert i bly I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
TIL. Atrieseptumdefekt. Tegn på en økning i høyre atrium, sjeldnere venstre; forlengelse av PQ-intervallet. RSR" i ledning V 1; hjertets elektriske akse avvikes til høyre med en defekt av typen ostium secundum, til venstre med defekt av typen ostium primum. Invertert T-bølge i ledningene V 1, V 2. Noen ganger atrieflimmer.
L. Stenose av lungearterien. Tegn på utvidelse av høyre atrium. Høyre ventrikkelhypertrofi med høy R-bølge i avledninger V 1 , V 2 ; avvik av hjertets elektriske akse til høyre. Invertert T-bølge i ledninger V 1 , V 2 .
M. Syk sinus syndrom. Sinusbradykardi, sinoatrieblokk, AV-blokk, sinusstans, bradykardi-takykardisyndrom, supraventrikulær takykardi, atrieflimmer/fladder, ventrikkeltakykardi.
IX. Andre sykdommer
MEN. KOLS. Tegn på utvidelse av høyre atrium. Avvik av hjertets elektriske akse til høyre, forskyvning av overgangssonen til høyre, tegn på høyre ventrikkelhypertrofi, lav amplitude av tennene; EKG type S I S II S III . T-bølgeinversjon i ledninger V 1 , V 2 . Sinustakykardi, AV nodal rytme, ledningsforstyrrelser, inkludert AV-blokk, intraventrikulær ledningsforsinkelse, grenblokk.
B. TELA. Syndrom S I Q III T III, tegn på overbelastning av høyre ventrikkel, forbigående fullstendig eller ufullstendig blokade av høyre grenblokk, forskyvning av hjertets elektriske akse til høyre. T-bølgeinversjon i ledninger V 1 , V 2 ; uspesifikke endringer i ST-segmentet og T-bølgen Sinustakykardi, noen ganger atrierytmeforstyrrelser.
PÅ. Subaraknoidal blødning og andre CNS-lesjoner. Noen ganger patologisk Q-bølge Høy bred positiv eller dyp negativ T-bølge, forhøyning eller depresjon av ST-segmentet, uttalt U-bølge, uttalt forlengelse av QT-intervallet. Sinusbradykardi, sinustakykardi, AV-knuterytme, ventrikulær ekstrasystol, ventrikulær takykardi.
G. Hypotyreose. Forlengelse av PQ-intervallet. Lav amplitude av QRS-komplekset. Avflatet T-bølge. Sinusbradykardi.
D. HPN. ST-segmentforlengelse (på grunn av hypokalsemi), høye symmetriske T-bølger (på grunn av hyperkalemi).
E. Hypotermi. Forlengelse av PQ-intervallet. Et hakk i enden av QRS-komplekset (Osborns bølgese). Forlengelse av QT-intervallet, T-bølgeinversjon Sinusbradykardi, atrieflimmer, AV-knuterytme, ventrikkeltakykardi.
EX . Hovedtypene pacemakere er beskrevet med en trebokstavskode: den første bokstaven indikerer hvilket hjertekammer som blir stimulert (A EN trium atrium, V V entrikkelventrikkel, D D ual og atrium og ventrikkel), den andre bokstaven som kammeraktiviteten oppfattes (A, V eller D), den tredje bokstaven indikerer typen respons på den oppfattede aktiviteten (I Jeg nhibisjonsblokkering, T T rigging start, D D ual begge). Så, i VVI-modus, er både de stimulerende og følende elektrodene plassert i ventrikkelen, og når spontan aktivitet av ventrikkelen oppstår, blokkeres stimuleringen. I DDD-modus har både atriet og ventrikkelen to elektroder (stimulerende og sensing). Responstype D betyr at hvis spontan atriell aktivitet oppstår, vil stimuleringen blokkeres, og etter et programmert tidsintervall (AV-intervall) vil det gis en stimulus til ventrikkelen; hvis spontan ventrikulær aktivitet oppstår, vil tvert imot ventrikulær pacing blokkeres, og atriell pacing vil starte etter et programmert VA-intervall. Typiske moduser for en enkeltkammer pacemaker VVI og AAI. Typiske to-kammer EKS-moduser DVI og DDD. Den fjerde bokstaven R ( R ate-adaptive adaptive) betyr at pacemakeren er i stand til å øke pacefrekvensen som respons på endringer i motorisk aktivitet eller belastningsavhengige fysiologiske parametere (f.eks. QT-intervall, temperatur).
MEN. Generelle prinsipper for EKG-tolkning
Vurder arten av rytmen (egen rytme med periodisk aktivering av stimulatoren eller pålagt).
Bestem hvilket kammer som blir stimulert.
Bestem aktiviteten til hvilke kammer(r) som oppfattes av stimulatoren.
Bestem programmerte paceintervaller (VA, VV, AV-intervaller) fra atrielle (A) og ventrikulære (V) pacingsartefakter.
Bestem EX-modusen. Det må huskes at EKG-tegn på et enkeltkammer ECS ikke utelukker muligheten for tilstedeværelse av elektroder i to kamre: for eksempel kan stimulerte sammentrekninger av ventriklene observeres både med enkeltkammer og tokammer ECS, i hvilken ventrikkelstimulering følger et visst intervall etter P-bølgen (DDD-modus) .
Utelukk brudd på pålegg og gjenkjenning:
en. påleggsforstyrrelser: det er stimuleringsartefakter som ikke følges av depolarisasjonskomplekser av det tilsvarende kammeret;
b. deteksjonsforstyrrelser: Det er paceartefakter som bør blokkeres hvis atriell eller ventrikulær depolarisering normalt oppdages.
B. Separate EKS-moduser
AAI. Hvis den indre frekvensen faller under den programmerte pacemakerfrekvensen, initieres atriell pacing med et konstant AA-intervall. Ved spontan atriell depolarisering (og normal deteksjon) nullstilles pacemakerens tidsteller. Hvis spontan atriell depolarisering ikke gjentar seg etter det innstilte AA-intervallet, startes atriell pacing.
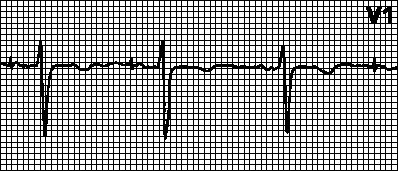
VVI. Ved spontan ventrikkeldepolarisering (og normal deteksjon) nullstilles pacemakerens tidsteller. Hvis spontan ventrikulær depolarisering ikke gjentar seg etter et forhåndsbestemt VV-intervall, initieres ventrikulær pacing; ellers nullstilles tidstelleren igjen og hele syklusen starter på nytt. Hos adaptive VVIR pacemakere øker rytmen med økende fysisk aktivitet (opp til en gitt øvre grense for hjertefrekvens).
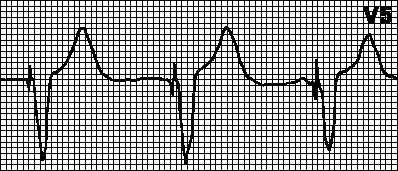
DDD. Hvis den indre frekvensen faller under den programmerte pacemakerfrekvensen, initieres atriell (A) og ventrikulær (V) pacing med de spesifiserte intervallene mellom A- og V-pulsene (AV-intervall) og mellom V-pulsen og den påfølgende A-pulsen (VA-intervallet) ). Ved spontan eller tvungen ventrikulær depolarisering (og dens normale deteksjon), nullstilles pacemakerens tidsteller og VA-intervallet begynner. Hvis spontan atriell depolarisering oppstår i dette intervallet, blokkeres atriell pacing; ellers leveres en atrieimpuls. Ved spontan eller påført atriell depolarisering (og dens normale deteksjon), nullstilles pacemakerens tidsteller og AV-intervallet begynner. Hvis spontan ventrikulær depolarisering oppstår i dette intervallet, blokkeres ventrikulær pacing; ellers leveres en ventrikulær impuls.
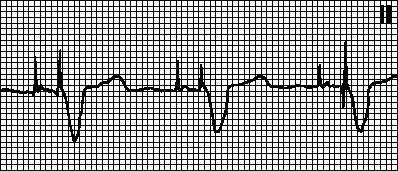
PÅ. Pacemakerdysfunksjon og arytmier
Bindende brudd. Stimuleringsartefakten følges ikke av et depolarisasjonskompleks, selv om myokardiet ikke er i det refraktære stadiet. Årsaker: forskyvning av den stimulerende elektroden, perforering av hjertet, en økning i stimuleringsterskelen (med hjerteinfarkt, inntak av flekainid, hyperkalemi), skade på elektroden eller brudd på dens isolasjon, forstyrrelser i impulsgenerering (etter defibrillering eller pga. utarming av strømkilden), samt feil innstilte EKS-parametere.
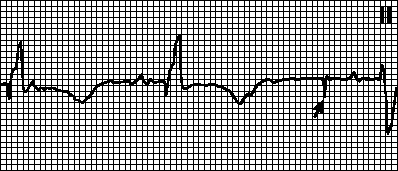
Deteksjonsbrudd. Tidstelleren for pacemakeren tilbakestilles ikke når selv eller pålagt depolarisering av det tilsvarende kammeret oppstår, noe som resulterer i en unormal rytme (pålagt rytme overlagret på egen hånd). Årsaker: lav amplitude av det oppfattede signalet (spesielt med ventrikulær ekstrasystole), feil innstilt pacemakerfølsomhet, samt årsakene som er oppført ovenfor (se). Det er ofte nok å omprogrammere pacemakerens følsomhet.
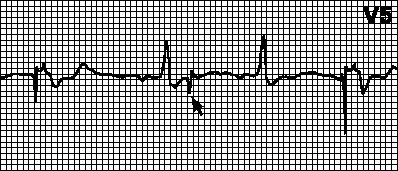
Overfølsomhet av pacemakeren. På forventet tidspunkt (etter passende intervall) forekommer ingen stimulering. T-bølger (P-bølger, myopotensialer) blir feiltolket som R-bølger og pacemakerens tidsteller tilbakestilles. Ved feil påvisning av T-bølgen starter VA-intervallet fra den. I dette tilfellet må følsomheten eller refraktærperioden for deteksjonen omprogrammeres. Du kan også sette VA-intervallet til T-bølgen.
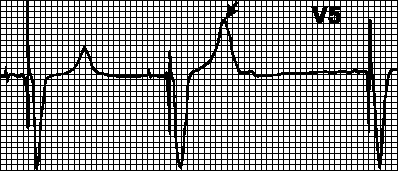
Blokkering av myopotensialer. Myopotensialer som oppstår fra håndbevegelser kan feiltolkes som potensialer fra myokard og blokkerer stimulering. I dette tilfellet blir intervallene mellom de pålagte kompleksene forskjellige, og rytmen blir feil. Oftest oppstår slike brudd ved bruk av unipolare pacemakere.

Sirkulær takykardi. Pålagt rytme med maksimal frekvens for pacemakeren. Oppstår når retrograd atriell stimulering etter ventrikulær pacing detekteres av atrieledningen og utløser ventrikulær pacing. Dette er typisk for en to-kammer pacemaker med deteksjon av atriell eksitasjon. I slike tilfeller kan det være tilstrekkelig å øke den refraktære deteksjonsperioden.
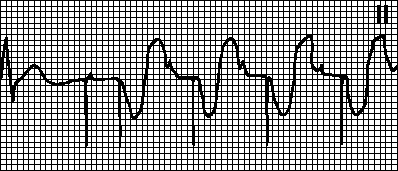
Takykardi indusert av atrial takykardi. Pålagt rytme med maksimal frekvens for pacemakeren. Det observeres hvis atrietakykardi (f.eks. atrieflimmer) oppstår hos pasienter med tokammer pacemaker. Hyppig atriell depolarisering registreres av pacemakeren og utløser ventrikulær pacing. I slike tilfeller bytter du til VVI-modus og eliminerer arytmien.
Liten R-bølgevekst er et vanlig EKG-symptom som ofte mistolkes av klinikere. Selv om dette symptomet vanligvis er assosiert med et fremre hjerteinfarkt, kan det være forårsaket av andre forhold som ikke er forbundet med et infarkt.
En liten økning i R-bølgen detekteres i ca 10 % av sykehusinnlagte voksne pasienter og er den sjette vanligste EKG-avvikelsen (19 734 EKG-er ble samlet inn av Metropolitan Life Insurance Company over en periode på 5 ¼ år). I tillegg, en tredjedel av pasientene med et tidligere fremre hjerteinfarkt kan bare ha dette EKG-symptomet. Derfor er belysning av spesifikke anatomiske ekvivalenter av dette elektrokardiografiske fenomenet av stor klinisk betydning.
Før du analyserer endringene i R-bølgene, er det nødvendig å huske flere teoretiske grunnlag som er nødvendige for å forstå opprinnelsen til ventrikkelaktivering i brystledningene. Ventrikulær depolarisering begynner vanligvis i midten av venstre side av interventrikulær septum, og fortsetter anteriort og fra venstre til høyre. Denne innledende vektoren for elektrisk aktivitet vises i høyre og midtre brystledninger (V1-V3) som en liten r-bølge (den såkalte " septalbølge r").
Små R-bølgeforsterkninger kan oppstå når den innledende depolarisasjonsvektoren avtar i størrelse eller rettes bakover. Etter septalaktivering dominerer venstre ventrikkel depolarisering resten av depolariseringsprosessen. Selv om depolariseringen av høyre ventrikkel skjer samtidig med venstre, er kraften ubetydelig i hjertet til en normal voksen. Den resulterende vektoren vil bli rettet fra avledninger V1-V3, og vil vises som dype S-bølger på EKG.
Normalfordeling av R-bølger i brystlederne.
I avledning V1 er de ventrikulære slagene rS-type, med en jevn økning i den relative størrelsen på R-bølgene til venstre avledninger og en reduksjon i amplituden til S-bølgene. Avledninger V5 og V6 har en tendens til å vise en qR- type kompleks, med R-bølgeamplitude større i V5 enn i V6. pga demping av signalet av lungevevet.Normale variasjoner inkluderer: smale QS- og rSr"-mønstre i V1, og qRs- og R-mønstre i V5 og V6. På et tidspunkt, vanligvis i posisjon V3 eller V4, begynner QRS-komplekset å endre seg fra overveiende negativt til overveiende positivt og R/ S-forholdet blir >1. Denne sonen er kjent som " overgangssone ". Hos noen friske mennesker kan overgangssonen sees så tidlig som V2. Dette kalles " tidlig overgangssone ". Noen ganger kan overgangssonen bli forsinket til V4-V5, dette kalles " sen overgangssone ", eller" overgangssoneforsinkelse ".
Normal R-bølgehøyde i bly V3 er vanligvis større enn 2 mm
. Hvis høyden på R-bølgene i avledninger V1-V4 er ekstremt liten, sies det at det er "utilstrekkelig eller liten økning i R-bølgen."
Det finnes ulike definisjoner på liten R-bølgeforsterkning i litteraturen, kriterier som f.eksR-bølger mindre enn 2-4 mm i avledninger V3 eller V4og/eller tilstedeværelsen av R-bølgeregresjon (RV4< RV3 или RV3 < RV2 или RV2 < RV1 или любая их комбинация).
Ved myokardnekrose på grunn av infarkt blir en viss mengde myokardvev elektrisk inert og ute av stand til å generere normal depolarisering. Depolarisasjonen av det omkringliggende ventrikulære vevet øker på dette tidspunktet (siden de ikke lenger er motstandsdyktig), og den resulterende depolarisasjonsvektoren reorienterer seg bort fra nekroseområdet (i retning av uhindret forplantning). Ved fremre hjerteinfarkt vises Q-bølger i høyre og midtre avledninger (V1-V4). Q-bølger er imidlertid ikke bevart hos et betydelig antall pasienter.
I dokumenterte tilfeller av tidligere fremre hjerteinfarkt, en liten økning i R-bølgen oppdages i 20-30 % av tilfellene . Gjennomsnittlig tid for fullstendig forsvinning av patologiske Q-bølger er 1,5 år.
Tiltrekker seg oppmerksomhet reduksjon i R-bølgeamplitude i bly I . Opptil 85 % av pasientene med et tidligere fremre hjerteinfarkt og en liten økning i R-bølgen har enten R-bølgeamplitude i avledning I<= 4 мм , eller R-bølgeamplitude i avledning V3<= 1,5 мм . Fraværet av disse amplitudekriteriene gjør diagnosen fremre hjerteinfarkt usannsynlig (med unntak av 10 %-15 % av tilfellene av fremre hjerteinfarkt).
Hvis det er en liten økning i R-bølger i brystavledningene, Nedsatt repolarisering (ST-T-bølgeendringer) i ledninger V1-V3 vil øke sannsynligheten for å diagnostisere gammelt fremre hjerteinfarkt.
Andre mulige årsaker til utilstrekkelig vekst av R-bølgen i brystledningene er:
- fullstendig / ufullstendig blokkering av venstre ben av bunten til His,
- blokade av den fremre grenen av venstre ben av bunten til His,
- Wolf-Parkinson-White-fenomenet,
- visse typer høyre ventrikkelhypertrofi (spesielt de som er forbundet med KOLS),
- venstre ventrikkel hypertrofi
- høyre ventrikkel hypertrofi type C.

|
| Akutt fremre MI |
En annen vanlig årsak til en liten økning i R-bølgen er feil plassering av elektrodene: for høy eller for lav plassering av brystelektrodene, plasseringen av elektrodene fra lemmer til kroppen.
Oftest fører den høye posisjonen til høyre brystelektroder til utilstrekkelig vekst av R-bølgene. Når elektrodene flyttes til normal posisjon, gjenopprettes imidlertid den normale veksten av R-bølgene ved gammelt fremre hjerteinfarkt vil QS-komplekser vedvare
.
Dessverre viste disse kriteriene seg å være til liten nytte for diagnostisering og gir mange falsk-negative og falskt positive resultater.
Det er avdekket en sammenheng mellom en liten økning i R-bølgen på EKG og diastolisk dysfunksjon hos pasienter med diabetes mellitus, så dette symptomet kan være et tidlig tegn på LV-dysfunksjon og DCM hos diabetikere.
Referanser.
- Elektrokardiografisk dårlig R-bølgeprogresjon. Korrelasjon med Postmortem Funn. Michael I. Zema, M.D., Margaret Collins, M.D.; Daniel R. Alonso, M.D.; Paul Kligfield, M.D.CHEST, 79:2, FEBRUAR, 1981
- Diagnostisk verdi av dårlig R-bølgeprogresjon i elektrokardiogrammer for diabetisk kardiomyopati hos type 2 diabetespasienter/ CLINICAL CARDIOLOGY, 33(9):559-64 (2010)
- Dårlig R-bølgeprogresjon i prekordiale avledninger: kliniske implikasjoner for diagnostisering av hjerteinfarkt NICHOLAS L. DePACE, MD, JAY COLBY, BS, A-HAMID HAKKI, MD, FACC, BRUNOMANNO, MD, LEONARD N. HOROWITZ, MD, MD, , ABDULMASSIH S. ISKANDRIAN, MD, FACC. JACC Vol. 2. nr. 6. desember 1983"1073-9
- Dårlig R-bølgeprogresjon. J InsurMed 2005;37:58–62. Ross MacKenzie, MD
- Dr. Smiths EKG-blogg. Mandag 6. juni 2011
- Dr. Smiths EKG-blogg tirsdag 5. juli 2011
- http://www.learntheheart.com/ Dårlig R Wave Progression (PRWP) EKG
- http://clinicalparamedic.wordpress.com/ R-Wave-progresjon: Er det viktig? DET KAN DU VEDDE PÅ!!
1. Kort intervall "PQ" (< 0,12 с):
CLC syndrom:
2. Langt intervall "PQ" (>0,2 s):
AV-blokade 1 grad;

· AV-blokkering 2 grader type 2 med et konstant økt PQ-intervall (se avsnittet "Bradykardi").

3. "P" negativ umiddelbart etter QRS-komplekset:
AV-kryssrytme med tidligere ventrikulær eksitasjon (se avsnittet om Bradykardi).

Det er ingen sammenheng mellom "P"-bølgen og QRS
3. grads AV-blokk eller komplett AV-blokk (med PP-intervaller · AV-dissosiasjon (samtidige intervaller PP>RR) - se avsnittet "Bradykardi". IV. Spissen "R" Endring i dynamikken til amplituden til "R"-bølgen i brystledningene: A) "R"-bølger med høy amplitude i V5-6 og dype "S"-bølger i V1-2 + avvik fra hjertets elektriske akse til venstre (RI> RII> RIII og SIII> SI); R i V5(V6) > 25 mm; S i V1 + R i V5(V6) > 35 mm; R i avL > 11 mm: · B) Høy eller delt R-bølge i V1, V2 og dyp, men ikke bred (mindre enn 0,04 sek) S-bølge i V5–6 + avvik av hjertets elektriske akse til høyre (RIII> RII> RI og SI> SIII) R i V1 > 7 mm; S i V5(V6) > 7 mm: høyre ventrikkel myokardhypertrofi. V. "Q"-bølge A) Bredden på tannen er mindre enn 0,03 s og/eller amplituden er mindre enn ¼ av R-bølgen til denne ledningen - vanlig"Q"-bølge; B) Bredden på tannen er mer enn 0,03 s og/eller amplituden er mer enn ¼ av R-bølgen til denne ledningen - patologisk"Q"-bølge: Akutt makrofokalt hjerteinfarkt; cicatricial endringer i myokardiet. Diagnosen stilles på grunnlag av en vurdering av dynamikken til endringer i QRS-komplekset, ST-segmentet og T-bølgen: VI. QRS-kompleks Bredde på QRS-komplekset A. Smalt kompleks (QRS<0,12 с):
Supraventrikulær (supraventrikulær) rytme (uten brudd på ledningen av impulsen langs bena til bunten av His - intraventrikulære blokader): - sinusrytme (sinus P-bølger registreres før QRS-kompleksene); - atriell rytme (før "QRS"-kompleksene, registreres "P"-bølger av ikke-sinus-opprinnelse); – AV-tilkoblingsrytme: · med tidligere eksitasjon av ventriklene: "QRS"-komplekset registreres, umiddelbart etter hvilket eller på hvilket den negative "P"-bølgen er fiksert; · med samtidig eksitasjon av ventriklene og atriene: QRS-komplekset er registrert, P-bølgen er ikke registrert. B. Bredt kompleks (QRS>0,12 s): 1. Supraventrikulær (supraventrikulær) rytme med blokkering av ledning langs bena på bunten til His.
En "P"-bølge av hvilken som helst opprinnelse (enhver polaritet, konfigurasjon) registreres foran ventrikkelkomplekset eller negativ på eller rett etter det brede "QRS"-komplekset, deformert i en av følgende typer: MEN) I ledninger V5, V6 (I, aVL) er R-bølgen bred med en avrundet topp, i V1, V2 (III, aVF) er S-bølgen dyp + avvik av den elektriske aksen til venstre (RI> RII> RIII og SIII> SI): komplett - med bredden på QRS-komplekset > 0,12 s; Ufullstendig - med bredden til QRS-komplekset< 0,12 с. B)"M"-formet splitting av QRS-komplekset i ledninger V1, V2 (III, aVF); bred (mer enn 0,04 sek), men grunt (< 7 мм) зубец S в отведениях V5, V6 (I, аVL) + отклонение электрической оси вправо (RIII>RII>RI og SI>SIII): * komplett - med bredden på QRS-komplekset > 0,12 s; * ufullstendig - med bredden på QRS-komplekset< 0,12 с. 2.Idioventrikulær (ventrikulær) rytme.
Det er ingen "P"-bølger, brede og deformerte "QRS"-komplekser registreres i henhold til typen fullstendig blokade av grenblokken, etterfulgt med en bradykardisk frekvens på 30 eller mindre slag/min. Venstre ventrikkels rytme(EKG-tegn på PB P Npg) :
Høyre ventrikkel rytme(EKG-tegn på PB L Npg) :
3. Wolff-Parkinson-White syndrom eller fenomen (WPW eller WPU syndrom eller fenomen).
· · Delta-bølge ("ballerinas ben", "steg"); Bredt deformert QRS-kompleks med diskordant forskyvning av ST-segmentet og T-bølgen. Eksitasjon langs den ekstra bunten av Kent utføres til ventriklene raskere enn langs AV-knuten, og danner en ekstra bølge av depolarisering av de basale delene av ventriklene - deltabølgen. Som et resultat forkortes P-Q (R) intervallet, og varigheten av QRS-komplekset økes, det deformeres Hvis kun EKG-tegn registreres, kalles dette WPW-fenomenet, hvis EKG-forandringer kombineres med paroksysmale hjertearytmier, så er dette WPW-syndromet. VI. ST-segment 1. Skift av ST-segmentet over isolinen
– akutt stadium av hjerteinfarkt
: i flere avledninger - stigningen av ST-segmentet med en bule oppover med overgang til T-bølgen. Ved gjensidige avledninger - depresjon av ST-segmentet. En Q-bølge blir ofte registrert Endringer er dynamiske; T-bølgen blir negativ før ST-segmentet går tilbake til isolinen. – akutt perikarditt, myokarditt
: ST-segmentheving i mange ledninger (I-III, aVF, V 3 -V 6), ingen ST-depresjon i resiproke ledninger (unntatt aVR), ingen Q-bølge, PQ-segmentdepresjon. Endringene er dynamiske; T-bølgen blir negativ etter at ST-segmentet går tilbake til isolinen. – RVPS (prematur ventrikulær repolariseringssyndrom):
forhøyning av ST-segmentet med en konveksitet nedover med overgang til en konkordant T-bølge Hakk på nedadgående kne på R-bølgen Bred symmetrisk T-bølge Endringer i ST-segmentet og T-bølgen er permanente. Det er en variant av normen. – vagotoni
. 2. Skift av ST-segmentet under isolinen:
– iskemisk hjertesykdom
: · subendokardiell MI eller som resiprositet (forskyvning av ST-segmentet ned i ledningene som tilsvarer veggen motsatt av den hvor sonen med makrofokal eller transmural MI er lokalisert); under et angrep av angina pectoris; – systolisk overbelastning ved ventrikkelhypertrofi
: nedover skrå depresjon av ST-segmentet med en bule oppover med en overgang til en negativ T-bølge. – metning med hjerteglykosider
eller glykosidforgiftning :
trauformet forsenkning av ST-segmentet. Bifasisk eller negativ T-bølge. Endringer er mer uttalte i venstre brystavledninger. – hypokalemi
: forlengelse av PQ-intervallet, utvidelse av QRS-komplekset (sjelden), uttalt U-bølge, flatet invertert T-bølge, ST-segmentdepresjon, lett forlengelse av QT-intervallet. Varianter av ST-segmentdepresjon VI. "T" bølge 1. Positiv, spiss "T"-bølge med høy amplitude i V1-V3: – - vagotoni; - hyperkalemi; - adrenerge påvirkninger; - alkoholisk myokarddystrofi; - diastolisk overbelastning ved ventrikkelhypertrofi. 2. Negativ "T"-bølge i V1-V3 (V4): A) Hos friske individer: - barns og "juvenile" EKG; - med hyperventilering; - etter å ha spist et karbohydratmåltid. B) Primære årsaker: - manifestasjon av IHD: - peri- og myokarditt; - med mitralklaffprolaps; - med arytmogen høyre ventrikkel dysplasi og HCM, alkoholisk hjertesykdom; - ved akutt og kronisk cor pulmonale; - med dyshormonell myokarddystrofi. C) Sekundære årsaker: - systolisk overbelastning i ventrikkelhypertrofi; - en bestanddel av WPW-syndromet eller grenblokken; - forstyrrelser i cerebral sirkulasjon; - post-takykardi-syndrom og Shaterier-syndrom (post-kardiostimuleringssyndrom); - sykdommer i mage-tarmkanalen (pankreatitt); - forgiftning (CO, organofosforforbindelser); - pneumothorax; - metning med hjerteglykosider. VII. QT-intervall Forlengelse av QT-intervallet. QTc > 0,46 for menn og > 0,47 for kvinner; (QTc = QT/ÖRR). a. Medfødt forlengelse av QT-intervallet: Romano-Ward syndrom (uten hørselshemming), Ervel-Lange-Nielsen syndrom (med døvhet). b. Ervervet forlengelse av QT-intervallet: tar visse medikamenter (kinidin, prokainamid, disopyramid, amiodaron, sotalol, fenotiaziner, trisykliske antidepressiva, litium), hypokalemi, hypomagnesemi, alvorlig bradyarytmi, myokarditt, mitralklaffprolaps, myokardiskemi, hypotermi, lavt proteininnhold, hypotermi. Forkorting av QT-intervallet. QT< 0,35 с при ЧСС 60-100 мин –1 . Наблюдается при гиперкальциемии, гликозидной интоксикации. På grunn av QT-intervall og dets avvik (%) avhengig av hjertefrekvens


venstre ventrikkel myokardhypertrofi
 – Blokade av venstre ben av bunten til His:
– Blokade av venstre ben av bunten til His:
 – Blokade av høyre ben av bunten til His:
– Blokade av høyre ben av bunten til His:

 Forkorting av PQ-intervallet;
Forkorting av PQ-intervallet;

EKG-dannelse ved WPW-syndrom


 IHD (subepikardiell iskemi, gjensidige endringer);
IHD (subepikardiell iskemi, gjensidige endringer);
puls Relativ QT–Dauer
80%
90%
100%
110%
120%
130%
140%
QT-intervallvarighet i ms
0,38
0,43
0,48
0,53
0,57
–
–
0,36
0,41
0,45
0,50
0,54
0,59
–
0,34
0,38
0,43
0,47
0,51
0,56
–
0,33
0,37
0,41
0,45
0,49
0,53
0,57
0,31
0,35
0,39
0,43
0,47
0,51
0,55
0,30
0,34
0,37
0,41
0,45
0,49
0,52
0,29
0,32
0,36
0,40
0,43
0,47
0,51
0,28
0,31
0,35
0,38
0,42
0,45
0,49
0,27
0,30
0,34
0,37
0,41
0,44
0,47
0,26
0,29
0,33
0,36
0,39
0,43
0,46
0,25
0,29
0,32
0,35
0,38
0,41
0,45
0,25
0,28
0,31
0,34
0,37
0,40
0,43
0,24
0,27
0,30
0,33
0,36
0,39
0,42
0,23
0,26
0,29
0,32
0,35
0,37
0,40
0,22
0,25
0,28
0,30
0,33
0,36
0,39
0,21
0,24
0,27
0,29
0,32
0,34
0,37
0,20
0,23
0,26
0,28
0,31
0,33
0,36
0,20
0,22
0,25
0,27
0,30
0,32
0,35
–
0,21
0,24
0,26
0,29
0,31
0,33
–
0,20
0,23
0,25
0,27
0,29
0,32
