Ang thrombocytopenia ay isang termino na tumutukoy sa lahat ng mga kondisyon kung saan ang bilang ng mga platelet sa dugo ay nabawasan. Ang patolohiya ay nangyayari nang mas madalas sa mga babae kaysa sa mga lalaki. Ang rate ng pagtuklas sa mga bata ay 1 kaso sa 20 libo.
Mga katangian ng mga platelet
Mga sanhi ng pangunahing thrombocytopenia
Ang mga sanhi ng hindi sapat na antas ng platelet sa dugo ay nahahati sa 3 grupo.
Mga salik na nagdudulot ng pagtaas ng pagkasira ng cell kapag:
- iba't ibang mga proseso ng autoimmune ( rheumatoid polyarthritis, systemic lupus);
- mga sakit sa dugo (thrombocytopenic purpura);
- pag-inom ng mga gamot (sulfonamides, heparin, antiepileptic na gamot, ilang mga gamot para sa paggamot ng mga sakit sa cardiovascular at gastrointestinal);
- sa panahon ng preeclampsia sa mga buntis na kababaihan;
- pagkatapos ng heart bypass surgery.
Mga salik na nakakasagabal sa pagpaparami ng platelet kapag:
- radiation therapy;
- kanser sa dugo ();
- mga nakakahawang sakit (AIDS, hepatitis C, bulutong, mononucleosis, rubella);
- chemotherapy ng tumor;
- pangmatagalang paggamit ng alkohol;
- kakulangan ng bitamina B 12 at folic acid sa pagkain.
Iba pang mga dahilan:
- pagbubuntis();
- malaking dami ng pagsasalin ng dugo;
- pinalaki ang pali (splenomegaly) dahil sa iba't ibang sakit atay, impeksyon, ay may kakayahang makuha at sirain ang mga platelet;
- Ang thrombocytopenia sa isang bagong panganak na bata ay bihira at ipinaliwanag sa pamamagitan ng pagkaantala sa pagbuo ng hematopoiesis dahil sa mga nakakahawang sakit na dinaranas ng ina;
- Ang mga namamana na sanhi ay sinusunod kapag ang thrombocytopenia ay pinagsama sa mga bleached na bahagi ng buhok, may kapansanan sa pigmentation ng balat, retina, eksema, at isang pagkahilig sa mga impeksyon.
Ang code ay dapat maglaman ng karagdagang digit pagkatapos ng panahon, na magpapalinaw sa diagnosis:
- 0 - purpura na sanhi ng isang reaksiyong alerdyi;
- 1 - mga depekto sa istraktura ng mga platelet na may normal na bilang;
- 2 - purpura ng isa pa, hindi thrombocytopenic na pinagmulan (sa kaso ng pagkalason);
- 3 – idiopathic thrombocytopenic purpura;
- 4 - iba pang mga pangunahing kakulangan sa platelet;
- 5 - pangalawang sugat;
- 6 - hindi natukoy na mga variant ng mga pathologies;
- 7 - iba pang mga uri ng pagdurugo (pseudogemophilia, nadagdagan ang hina ng mga daluyan ng dugo, at iba pa);
- 8 - hindi natukoy na mga kondisyon ng hemorrhagic.
Ang grupong ito ng mga sakit ay matatagpuan sa ilalim ng heading ng mga pathologies ng dugo, hematopoietic organ at mga sakit sa immune cellular genesis.
Panganib ng thrombocytopenia
Dahil sa kalubhaan ng mga klinikal na pagpapakita, ang thrombocytopenia sa internasyonal na pag-uuri ng mga sakit ay naglalaman ng mga protocol ng pangangalagang pang-emergency para sa malubhang hemorrhagic syndromes.
Ang isang panganib sa buhay na may malakas na pagbaba sa bilang ng mga platelet ay lumilitaw kahit na ang mga gasgas ay lumitaw, dahil ang sugat ay hindi gumaling ng mga pangunahing namuong dugo at patuloy na dumudugo.
Mga taong may kakulangan sa puti mga selula ng dugo maaaring mamatay mula sa kusang internal hemorrhages, kaya ang sakit ay nangangailangan ng napapanahong pagsusuri at sapat na paggamot.
Pangalawang thrombocytopenia
Kahulugan at pangkalahatang impormasyon [baguhin]
Ang immune thrombocytopenia na sanhi ng droga ay kadalasang sanhi ng mga antibodies sa gamot na nag-cross-react sa mga platelet antigens. Hindi gaanong karaniwan, ang gamot ay naayos sa mga platelet upang bumuo ng isang kumpletong antigen, kung saan ito ay nagsisilbing isang hapten at ang mga platelet ay nagsisilbing isang carrier.
Ang mga gamot na kadalasang nagiging sanhi ng thrombocytopenia ay nakalista sa Talahanayan. 16.5.
Ang heparin-induced thrombocytopenia ay isang heparin-induced, immune-mediated prothrombotic disorder na sinamahan ng thrombocytopenia at venous at/o arterial thrombosis.
Humigit-kumulang 1% ng mga pasyente ang nagkakaroon ng heparin-induced thrombocytopenia nang hindi bababa sa isang linggo pagkatapos gamitin ang heparin, at humigit-kumulang 50% ng mga ito ay nakakaranas ng thrombosis. Ang heparin-induced thrombocytopenia ay bahagyang mas karaniwan sa mga kababaihan.
Etiology at pathogenesis[baguhin]
Ang heparin-induced thrombocytopenia ay nagreresulta mula sa isang humoral na immune reaction na nakadirekta laban sa isang complex na kinasasangkutan ng endogenous platelet factor 4 at exogenous heparin; kinikilala lamang ng mga autoantibodies ang endogenous platelet factor 4 kapag pinagsama ito sa heparin. Ang immune complex na ito ay nag-a-activate ng circulating platelets sa pamamagitan ng kanilang surface FcγRIIA receptors, na humahantong sa thrombocytopenia at hypercoagulability. Ang mga katangian ng heparin (bovine > porcine), komposisyon nito (unfractionated > low molecular weight > fondaparinux), dosis (prophylactic > therapeutic > single), ruta ng pangangasiwa (subcutaneous > intravenous) at tagal ng pangangasiwa (higit sa 4 na araw > mas kaunti higit sa 4 na araw) ang lahat ng mga kadahilanan na tumutukoy sa pag-unlad at kalubhaan ng thrombocytopenia.
Mga klinikal na pagpapakita[baguhin]
Sa drug-induced thrombocytopenia, petechiae, gastrointestinal bleeding at hematuria ay karaniwang lumilitaw ilang oras pagkatapos ng pangangasiwa ng gamot. Ang tagal ng thrombocytopenia ay depende sa rate ng pag-aalis ng gamot. Karaniwan 7 araw pagkatapos ng paghinto nito, ang bilang ng platelet ay bumalik sa normal.
Maaaring mangyari ang thrombocytopenia na dulot ng Heparin sa anumang edad (> 3 buwan), ngunit bihira ang mga kaso sa mga bata. Karaniwang nagsisimula ang katamtamang thrombocytopenia 5-10 araw pagkatapos ng pangangasiwa ng heparin. Kung ang pasyente ay nalantad na sa heparin sa loob ng huling 100 araw, ang isang mabilis na reaksyon ay maaaring mangyari, na may pagbaba sa bilang ng platelet na nagaganap sa loob ng ilang minuto hanggang oras ng pangangasiwa ng heparin. Posible rin ang naantalang heparin-induced thrombocytopenia; nabubuo ang thrombocytopenia pagkatapos ng paghinto ng gamot. Ang thrombocytopenia ay karaniwang asymptomatic at bihira ang pagdurugo. Ang heparin-induced thrombocytopenia ay sinamahan ng napakadelekado thrombotic complications (eg, pulmonary embolism, myocardial infarction, thrombotic stroke) na may malakas na tendensya sa arterial thrombosis ng arteries ng extremities at deep vein thrombosis. Ang karagdagang microvascular thrombosis ay maaaring humantong sa pagbuo ng venous gangrene/limb amputation. Kasama sa iba pang mga komplikasyon ang nekrosis ng balat sa mga lugar ng iniksyon ng heparin at mga reaksyon ng anaphylactoid (hal., lagnat, hypotension, pananakit ng kasukasuan, dyspnea, cardiopulmonary failure) kasunod ng intravenous bolus administration.
Pangalawang thrombocytopenia: Diagnosis[baguhin]
Ang diagnosis ng heparin-induced thrombocytopenia ay maaaring pinaghihinalaang batay sa klinikal na larawan - thrombocytopenia, trombosis, ang kawalan ng isa pang sanhi ng thrombocytopenia. Ang diagnosis ay nakumpirma sa pamamagitan ng pagtuklas ng mga antibodies sa endogenous platelet factor 4/heparin complex at kinumpirma ng pagtuklas ng mga pathological platelet-activating antibodies gamit ang serotonin release assay o isang heparin-induced platelet activation test.
Differential diagnosis[baguhin]
Ang mga pagkakaiba-iba ng diagnosis ay kinabibilangan ng non-immune heparin-associated thrombocytopenia (dahil sa direktang pakikipag-ugnayan ng heparin sa circulating platelets na nagaganap sa mga unang araw pagkatapos ng pangangasiwa ng heparin), pati na rin ang postoperative hemodilution, sepsis, non-heparin-induced thrombocytopenia, disseminated intravascular coagulation, at maramihang organ failure.
Pangalawang thrombocytopenia: Paggamot[baguhin]
Para sa ilang mga pasyente na tumatanggap ng heparin, inirerekomenda ang regular na pagsubaybay sa mga bilang ng platelet. Kung ang heparin-induced thrombocytopenia ay pinaghihinalaan o nakumpirma, ang paggamot ay upang ihinto ang heparin at gumamit ng alternatibong anticoagulant, alinman sa non-heparin anti-factor Xa (danaparoid, fondaparinux) o direktang thrombin inhibitors (hal., argatroban, bivalirudin). Ang warfarin ay kontraindikado sa panahon ng talamak na yugto ng thrombocytopenic dahil maaari itong maging sanhi ng microvascular thrombosis, na may potensyal para sa nekrosis ng ischemic limb (venous gangrene syndrome). Karaniwang nalulutas ang thrombocytopenia pagkatapos ng average na 4 na araw, na may mga halaga na higit sa 150 x 109/L, bagaman sa ilang mga kaso maaaring tumagal ito ng 1 linggo hanggang 1 buwan.
Ang pagbabala para sa pagbawi ng bilang ng platelet ay mabuti, ngunit maaaring mangyari ang mga komplikasyon sa postthrombotic (hal., pagputol ng paa sa 5-10% ng mga pasyente, stroke, bilateral hemorrhagic adrenal necrosis na may kakulangan sa adrenal). Ang pagkamatay mula sa heparin-induced thrombocytopenia (hal., fatal pulmonary embolism) ay nangyayari sa 5-10% ng mga kaso.
Pag-iwas[baguhin]
Iba pa [baguhin]
Thrombocytopenic purpura na sanhi ng pagsasalin ng pulang selula ng dugo
1. Klinikal na larawan. Ang thrombocytopenic purpura ay isang bihirang komplikasyon ng pagsasalin ng pulang selula ng dugo. Ito ay ipinahayag sa pamamagitan ng biglaang thrombocytopenia, pagdurugo mula sa mauhog lamad at petechiae, na nangyayari 7-10 araw pagkatapos ng pagsasalin ng dugo. Ang diagnosis ay batay sa medikal na kasaysayan. Ang form na ito ng thrombocytopenic purpura ay kadalasang nangyayari sa maraming kababaihan at mga taong sumailalim sa maraming pagsasalin ng red blood cell. Ayon sa mekanismo ng pag-unlad, ito ay katulad ng thrombocytopenia ng mga bagong silang na dulot ng maternal antibodies. Ang thrombocytopenic purpura, sanhi ng pagsasalin ng pulang selula ng dugo, ay nangyayari sa mga indibidwal na kulang sa Zw a antigen. Ipinakita na ang antigen na ito ay bahagi ng glycoprotein IIb/IIIa. Ang pagsasalin ng mga pulang selula ng dugo na hinaluan ng mga platelet na nagdadala ng Zw a antigen ay humahantong sa paglitaw ng mga antibodies sa antigen na ito. Ito ay pinaniniwalaan na sila ay nag-cross-react sa glycoprotein IIb/IIIa ng sariling mga platelet ng pasyente.
A. Ang mga pagsasalin ng platelet ay hindi ginagawa dahil kadalasang hindi ito epektibo. Bilang karagdagan, ang mga platelet donor sa sakit na ito ay maaari lamang 2% ng mga tao na ang mga platelet ay hindi nagdadala ng Zw a antigen.
b. Prednisone, 1-2 mg/kg/araw pasalita, binabawasan ang hemorrhagic syndrome at pinapataas ang bilang ng platelet.
V. Ang sakit ay kusang nawawala pagkatapos na ang dugo ng pasyente ay mapalaya mula sa mga platelet ng donor.
d. Kasunod nito, ang mga pulang selula ng dugo mula sa mga donor na kulang sa Zw a antigen ay dapat gamitin para sa pagsasalin ng dugo.
Purpura at iba pang kondisyon ng hemorrhagic (D69)
Hindi kasama:
- benign hypergammaglobulinemic purpura (D89.0)
- cryoglobulinemic purpura (D89.1)
- idiopathic (hemorrhagic) thrombocythemia (D47.3)
- lightning purple (D65)
- thrombotic thrombocytopenic purpura (M31.1)
Sa Russia, ang International Classification of Diseases, 10th revision (ICD-10) ay pinagtibay bilang isang solong normatibong dokumento para sa pagtatala ng morbidity, mga dahilan para sa pagbisita ng populasyon sa mga institusyong medikal ng lahat ng mga departamento, at mga sanhi ng kamatayan.
Ang ICD-10 ay ipinakilala sa pagsasanay sa pangangalagang pangkalusugan sa buong Russian Federation noong 1999 sa pamamagitan ng utos ng Russian Ministry of Health na may petsang Mayo 27, 1997. Hindi. 170
Ang pagpapalabas ng bagong rebisyon (ICD-11) ay pinlano ng WHO sa 2017-2018.
Sa mga pagbabago at karagdagan mula sa WHO.
Pagproseso at pagsasalin ng mga pagbabago © mkb-10.com
Thrombocytopenia at platelet dysfunction
Ang isang karamdaman ng sistema ng dugo, kung saan ang isang hindi sapat na bilang ng mga platelet ay nagpapalipat-lipat dito - mga selula na nagbibigay ng hemostasis at gumaganap ng isang mahalagang papel sa proseso ng pamumuo ng dugo, ay tinukoy bilang thrombocytopenia (ICD-10 code - D69.6).
Bakit mapanganib ang thrombocytopenia? Ang isang pinababang konsentrasyon ng mga platelet (mas mababa sa 150 libo/μl) ay nakakapinsala sa pamumuo ng dugo nang labis na may banta ng kusang pagdurugo na may makabuluhang pagkawala ng dugo sa kaunting pinsala sa mga daluyan ng dugo.
Ang mga sakit sa platelet ay kinabibilangan ng abnormal na pagtaas ng mga antas ng platelet (thrombocythemia sa myeloproliferative disorder, thrombocytosis bilang isang reactive phenomenon), pagbaba ng mga antas ng platelet - thrombocytopenia, at platelet dysfunction. Anuman sa mga kundisyong ito, kabilang ang isang kondisyon na may pagtaas sa mga antas ng platelet, ay maaaring magdulot ng kapansanan sa pagbuo ng hemostatic clot at pagdurugo.
Ang mga platelet ay mga fragment ng megakaryocytes na nagbibigay ng hemostasis sa nagpapalipat-lipat na dugo. Ang thrombopoietin ay synthesize ng atay bilang tugon sa pagbaba ng bilang ng bone marrow megakaryocytes at circulating platelets at pinasisigla ang bone marrow na mag-synthesize ng mga platelet mula sa megakaryocytes. Ang mga platelet ay umiikot sa daluyan ng dugo sa loob ng 7-10 araw. Humigit-kumulang 1/3 ng mga platelet ay pansamantalang idineposito sa pali. Ang normal na bilang ng platelet ay 40,000/µl. Gayunpaman, ang bilang ng platelet ay maaaring bahagyang mag-iba depende sa yugto ng menstrual cycle, pagbaba sa huling pagbubuntis (gestational thrombocytopenia) at pagtaas bilang tugon sa mga nagpapaalab na cytokine ng proseso ng pamamaga (pangalawa o reaktibong thrombocytosis). Ang mga platelet ay tuluyang nawasak sa pali.
ICD-10 code
Mga sanhi ng thrombocytopenia
Ang mga sanhi ng thrombocytopenia ay kinabibilangan ng kapansanan sa produksyon ng platelet, pagtaas ng platelet sequestration sa spleen na may normal na kaligtasan ng platelet, pagtaas ng pagkasira o pagkonsumo ng platelet, pagbabanto ng platelet, at kumbinasyon ng mga nabanggit. Ang pagtaas ng platelet sequestration sa pali ay nagpapahiwatig ng pagkakaroon ng splenomegaly.
Ang panganib ng pagdurugo ay inversely proportional sa platelet count. Ang bilang ng platelet na mas mababa sa/µL ay madaling nagdudulot ng kaunting pagdurugo at pinatataas ang panganib ng malaking pagdurugo. Sa mga antas ng platelet sa pagitan ng i/µl, ang pagdurugo ay maaaring mangyari kahit na may maliit na trauma; kapag ang antas ng platelet ay mas mababa sa / µl, posible ang kusang pagdurugo; kapag ang antas ng platelet ay mas mababa sa 5000/μl, malamang na magkaroon ng matinding kusang pagdurugo.
Maaaring mangyari ang dysfunction ng platelet kapag mayroong intracellular defect ng abnormality ng platelet o kapag panlabas na impluwensya, na sumisira sa paggana ng mga normal na platelet. Ang dysfunction ay maaaring congenital o nakuha. Sa mga congenital disorder, ang von Willebrand disease ang pinakakaraniwan at ang intracellular platelet defects ay hindi gaanong karaniwan. Ang nakuhang platelet dysfunction ay kadalasang sanhi ng iba't ibang sakit, pag-inom ng aspirin o iba pang mga gamot.
Iba pang mga sanhi ng thrombocytopenia
Maaaring mangyari ang pagkasira ng platelet dahil sa mga sanhi ng immune (impeksyon sa HIV, mga gamot, mga sakit nag-uugnay na tisyu, mga sakit na lymphoproliferative, pagsasalin ng dugo) o bilang resulta ng mga di-immune na sanhi (Gram-negative sepsis, acute respiratory distress syndrome). Ang mga tampok na klinikal at laboratoryo ay katulad ng mga matatagpuan sa idiopathic thrombocytopenic purpura. Ang isang pag-aaral lamang ng medikal na kasaysayan ay maaaring kumpirmahin ang diagnosis. Ang paggamot ay nauugnay sa pagwawasto ng pinagbabatayan na sakit.
Acute respiratory distress syndrome
Ang mga pasyente na may acute respiratory distress syndrome ay maaaring magkaroon ng nonimmune thrombocytopenia, posibleng dahil sa platelet deposition sa mga capillary bed ng mga baga.
Mga pagsasalin ng dugo
Ang post-transfusion purpura ay sanhi ng pagkasira ng immune na katulad ng ITP, maliban sa pagkakaroon ng kasaysayan ng pagsasalin ng dugo sa loob ng 3 hanggang 10 araw. Ang mga pasyente ay kadalasang kababaihan at walang platelet antigen (PLA-1), na naroroon sa karamihan ng mga tao. Ang mga pagsasalin ng PLA-1-positive platelets ay nagpapasigla sa paggawa ng PLA-1 antibodies, na (hindi alam ang mekanismo) ay maaaring tumugon sa mga PLA-1-negative na platelet ng pasyente. Ang resulta ay malubhang thrombocytopenia, na nalulutas sa loob ng 2-6 na linggo.
Nag-uugnay na tissue at mga sakit na lymphoproliferative
Ang connective tissue (hal., SLE) at mga sakit na lymphoproliferative ay maaaring magdulot ng immune thrombocytopenia. Ang mga glucocorticoids at splenectomy ay kadalasang epektibo.
Pagkasira ng immune na dulot ng droga
Ang quinidine, quinine, sulfonamides, carbamazepine, methyldopa, aspirin, oral antidiabetic na gamot, gold salts, at rifampin ay maaaring magdulot ng thrombocytopenia, kadalasan dahil sa isang immune reaction kung saan ang gamot ay nagbubuklod sa platelet upang bumuo ng bagong "banyagang" antigen. Ang kundisyong ito ay hindi nakikilala sa ITP maliban sa kasaysayan ng paggamit ng droga. Kapag huminto ka sa pag-inom ng gamot, tataas ang bilang ng iyong platelet sa loob ng 7 araw. Ang gold-induced thrombocytopenia ay isang exception, dahil ang mga gold salt ay maaaring manatili sa katawan sa loob ng maraming linggo.
Ang thrombocytopenia ay bubuo sa 5% ng mga pasyente na tumatanggap ng unfractionated heparin, na posible kahit na napakababa ng dosis ng heparin (halimbawa, kapag nag-flush ng arterial o venous catheter). Ang mekanismo ay karaniwang immune. Maaaring mangyari ang pagdurugo, ngunit mas madalas ang mga platelet ay bumubuo ng mga pinagsama-samang nagdudulot ng vascular occlusion sa pagbuo ng paradoxical arterial at venous thrombosis, kung minsan ay nagbabanta sa buhay (halimbawa, thrombotic occlusion ng arterial vessels, stroke, matinding atake sa puso myocardium). Ang heparin ay dapat na ihinto sa lahat ng mga pasyente na nagkakaroon ng thrombocytopenia o isang pagbawas sa bilang ng platelet ng higit sa 50%. Dahil ang 5 araw ng heparin ay sapat na upang gamutin ang venous thrombosis, at karamihan sa mga pasyente ay nagsisimulang kumuha ng oral anticoagulants kasabay ng pag-inom ng heparin, ang heparin withdrawal ay karaniwang ligtas. Ang low molecular weight heparin (LMWH) ay hindi gaanong immunogenic kaysa sa unfractionated na heparin. Gayunpaman, ang LMWH ay hindi ginagamit para sa heparin-induced thrombocytopenia, dahil karamihan sa mga antibodies ay may cross interaksyon kasama ang LMWH.
Gram-negatibong sepsis
Ang Gram-negative sepsis ay kadalasang nagiging sanhi ng nonimmune thrombocytopenia, na tumutugma sa kalubhaan ng impeksiyon. Ang thrombocytopenia ay maaaring sanhi ng maraming mga kadahilanan: disseminated intravascular coagulation, ang pagbuo ng mga immune complex na maaaring makipag-ugnayan sa mga platelet, complement activation, at platelet deposition sa mga nasirang endothelial surface.
impeksyon sa HIV
Ang mga pasyenteng nahawaan ng HIV ay maaaring magkaroon ng immune thrombocytopenia, katulad ng ITP, maliban kung may kaugnayan sa HIV. Maaaring mapataas ang bilang ng platelet sa pamamagitan ng pagbibigay ng mga glucocorticoid, na kadalasang pinipigilan hanggang sa bumaba ang bilang ng platelet sa ibaba 1/µL, dahil ang mga gamot na ito ay maaaring higit pang mabawasan ang kaligtasan sa sakit. Karaniwan ding tumataas ang bilang ng platelet pagkatapos gumamit ng mga antiviral na gamot.
Pathogenesis ng thrombocytopenia
Ang pathogenesis ng thrombocytopenia ay nakasalalay alinman sa patolohiya ng hematopoietic system at isang pagbawas sa produksyon ng platelet ng myeloid cells utak ng buto(megakaryocytes), o sa paglabag sa hemodieresis at tumaas na pagkasira platelets (phagocytosis), o sa sequestration pathologies at platelet retention sa pali.
Sa bone marrow malusog na tao Ang isang average ng mga platelet ay ginawa araw-araw, ngunit hindi lahat ng mga ito ay nagpapalipat-lipat sa sistematikong sirkulasyon: ang mga reserbang platelet ay iniimbak sa pali at inilalabas kapag kinakailangan.
Kapag ang pagsusuri ng isang pasyente ay hindi nagbubunyag ng mga sakit na nagdudulot ng pagbaba sa mga antas ng platelet, isang diagnosis ng thrombocytopenia na hindi kilalang pinanggalingan o idiopathic thrombocytopenia ay ginawa. Ngunit hindi ito nangangahulugan na ang patolohiya ay lumitaw "ganun lang."
Ang thrombocytopenia, na nauugnay sa pagbaba sa produksyon ng platelet, ay bubuo na may kakulangan ng bitamina B12 at B9 (folic acid) sa katawan at aplastic anemia.
Ang leukopenia at thrombocytopenia ay pinagsama sa may kapansanan sa bone marrow function na nauugnay sa talamak na leukemia, lymphosarcoma, at mga metastases ng kanser mula sa ibang mga organo. Ang pagsugpo sa produksyon ng platelet ay maaaring dahil sa mga pagbabago sa istruktura ng hematopoietic stem cells sa bone marrow (tinatawag na myelodysplastic syndrome), congenital hypoplasia hematopoiesis (Fanconi syndrome), megakaryocytosis o myelofibrosis ng bone marrow.
Mga sintomas ng thrombocytopenia
Ang mga sakit sa platelet ay nagreresulta sa isang tipikal na pattern ng pagdurugo ng maraming petechiae sa balat, kadalasang mas kitang-kita sa mga binti; nakakalat na maliliit na ecchymoses sa mga lugar ng menor de edad na pinsala; pagdurugo ng mauhog lamad (nosebleeds, pagdurugo sa gastrointestinal tract at genitourinary tract; vaginal bleeding), matinding pagdurugo pagkatapos ng surgical intervention. Ang matinding pagdurugo sa gastrointestinal tract at central nervous system ay maaaring maging banta sa buhay. Gayunpaman, ang mga pagpapakita ng makabuluhang pagdurugo ng tissue (hal., malalim na visceral hematoma o hemarthrosis) ay hindi tipikal para sa patolohiya ng platelet at nagmumungkahi ng pagkakaroon ng mga karamdaman ng pangalawang hemostasis (hal., hemophilia).
Autoimmune thrombocytopenia
Ang pathogenesis ng tumaas na pagkasira ng platelet ay nahahati sa immune at non-immune. At ang pinakakaraniwan ay ang autoimmune thrombocytopenia. Ang listahan ng mga immune pathologies kung saan ito ay nagpapakita mismo ay kinabibilangan ng: idiopathic thrombocytopenia (immune thrombocytopenic purpura o Werlhof's disease), systemic lupus erythematosus, Sharpe's o Sjögren's syndromes, antiphospholipid syndrome, atbp. Ang lahat ng mga kondisyong ito ay pinagsama ng katotohanan na ang katawan ay gumagawa ng mga antibodies na pag-atake sa sarili malusog na mga selula, kabilang ang mga platelet.
Dapat tandaan na kapag ang mga antibodies mula sa isang buntis na may immune thrombocytopenic purpura ay pumasok sa daloy ng dugo ng fetus, ang lumilipas na thrombocytopenia ay napansin sa bata sa panahon ng neonatal.
Ayon sa ilang mga ulat, ang mga antibodies laban sa mga platelet (ang kanilang mga glycoprotein ng lamad) ay maaaring makita sa halos 60% ng mga kaso. Ang mga antibodies ay may immunoglobulin G (IgG), at bilang resulta, ang mga platelet ay nagiging mas mahina sa tumaas na phagocytosis ng splenic macrophage.
Congenital thrombocytopenia
Maraming mga deviations mula sa pamantayan at ang kanilang mga resulta - talamak thrombocytopenia - ay may genetic pathogenesis. Ang protina na thrombopoietin, na synthesize sa atay, na naka-encode sa chromosome 3p27, pinasisigla ang mga megakaryocytes, at responsable para sa epekto ng thrombopoietin sa isang partikular na protina ng receptor na naka-encode ng C-MPL gene.
Ipinapalagay na ang congenital thrombocytopenia (sa partikular, amegakaryocytic thrombocytopenia), pati na rin ang hereditary thrombocytopenia (na may familial aplastic anemia, Wiskott-Aldrich syndrome, May-Hegglin syndrome, atbp.) ay nauugnay sa isang mutation ng isa sa mga gene na ito. Halimbawa, ang isang minanang mutant gene ay gumagawa ng patuloy na naka-activate na thrombopoietin receptors, na nagiging sanhi ng sobrang produksyon ng mga abnormal na megakaryocytes na hindi makagawa ng sapat na mga platelet.
Ang average na habang-buhay ng circulating platelets ay 7-10 araw; ang kanilang cell cycle ay kinokontrol ng antiapoptotic membrane protein na BCL-XL, na naka-encode ng BCL2L1 gene. Sa prinsipyo, ang function ng BCL-XL ay upang protektahan ang mga cell mula sa pinsala at sapilitan apoptosis (kamatayan), ngunit ito ay lumiliko na kapag ang gene ay mutated, ito ay gumaganap bilang isang activator ng apoptotic na proseso. Samakatuwid, ang pagkasira ng platelet ay maaaring mangyari nang mas mabilis kaysa sa pagbuo ng platelet.
Ngunit ang hereditary disaggregation thrombocytopenia, na katangian ng hemorrhagic diathesis (Glanzmann's thrombasthenia) at Bernard-Soulier syndrome, ay may bahagyang naiibang pathogenesis. Dahil sa isang depekto ng gene, ang thrombocytopenia ay sinusunod sa mga maliliit na bata, na nauugnay sa isang disorder sa istraktura ng mga platelet, na nag-aalis sa kanila ng kakayahang "magkadikit" upang bumuo ng isang namuong dugo, na kinakailangan upang ihinto ang pagdurugo. Bilang karagdagan, ang gayong mga may sira na platelet ay mabilis na ginagamit sa pali.
Pangalawang thrombocytopenia
Sa pamamagitan ng paraan, tungkol sa pali. Splenomegaly - isang pagtaas sa laki ng pali - bubuo para sa iba't ibang mga kadahilanan (dahil sa mga pathology sa atay, impeksyon, hemolytic anemia, pagbara ng hepatic vein, paglusot ng mga selula ng tumor sa leukemia at lymphomas, atbp.), At ito ay humahantong sa katotohanan na hanggang sa isang katlo ng kabuuang masa ng platelet ay maaaring mapanatili dito. Ang resulta ay isang talamak na karamdaman ng sistema ng dugo, na nasuri bilang sintomas o pangalawang thrombocytopenia. Kapag ang organ na ito ay pinalaki, sa maraming mga kaso splenectomy para sa thrombocytopenia o, sa madaling salita, ang pag-alis ng pali para sa thrombocytopenia ay ipinahiwatig.
Ang talamak na thrombocytopenia ay maaari ding bumuo dahil sa hypersplenic syndrome, na nangangahulugang hyperfunction ng pali, pati na rin ang napaaga at masyadong mabilis na pagkasira ng mga selula ng dugo ng mga phagocytes nito. Ang hypersplenism ay pangalawang likas at kadalasang nangyayari dahil sa malaria, tuberculosis, rheumatoid arthritis o tumor. Kaya, sa katunayan, ang pangalawang thrombocytopenia ay nagiging komplikasyon ng mga sakit na ito.
Ang pangalawang thrombocytopenia ay nauugnay sa bacterial o systemic impeksyon sa viral: Epstein-Barr virus, HIV, cytomegavirus, parvovirus, hepatitis, varicella-zoster virus (ang sanhi ng bulutong-tubig) o rubivirus (na nagiging sanhi ng rubella measles).
Kapag nalantad ang katawan (direkta sa bone marrow at myeloid cells nito) sa ionizing radiation at natupok malaking dami alkohol, maaaring bumuo ng pangalawang talamak na thrombocytopenia.
Thrombocytopenia sa mga bata
Ayon sa mga pag-aaral, sa ikalawang trimester ng pagbubuntis ang antas ng mga platelet sa fetus ay lumampas sa 150 thousand/μl. Ang thrombocytopenia sa mga bagong silang ay naroroon pagkatapos ng 1-5% ng mga kapanganakan, at ang matinding thrombocytopenia (kapag ang mga platelet ay mas mababa sa 50 thousand / μl) ay nangyayari sa 0.1-0.5% ng mga kaso. Kasabay nito, ang isang makabuluhang proporsyon ng mga sanggol na may ganitong patolohiya ay ipinanganak nang wala sa panahon o nagkaroon ng insufficiency ng placental o fetal hypoxia. Sa 15-20% ng mga bagong silang, ang thrombocytopenia ay alloimmune - bilang resulta ng pagtanggap ng mga antibodies sa mga platelet mula sa ina.
Itinuturing ng mga neonatologist ang mga genetic na depekto ng bone marrow megakaryocytes, congenital autoimmune pathologies, ang pagkakaroon ng mga impeksiyon, pati na rin ang DIC syndrome (disseminated intravascular coagulation) na iba pang mga sanhi ng thrombocytopenia.
Karamihan sa mga kaso ng thrombocytopenia sa mas matatandang mga bata ay nagpapakilala, at ang mga posibleng pathogen ay kinabibilangan ng fungi, bacteria, at mga virus, tulad ng cytomegalovirus, toxoplasma, rubella, o tigdas. Ang acute thrombocytopenia ay nangyayari lalo na madalas na may fungal o gram-negative bacterial infection.
Ang mga pagbabakuna para sa thrombocytopenia ay ibinibigay sa mga bata nang may pag-iingat, at para sa mga malubhang anyo ng patolohiya pang-iwas na pagbabakuna sa pamamagitan ng iniksyon at mga aplikasyon sa balat (na may scarification ng balat) ay maaaring kontraindikado.
Thrombocytopenia sa panahon ng pagbubuntis
Ang thrombocytopenia sa panahon ng pagbubuntis ay maaaring magkaroon ng maraming dahilan. Gayunpaman, dapat itong isaalang-alang na ang average na bilang ng platelet sa panahon ng pagbubuntis ay bumababa (hanggang sa 215 thousand / μl), at ito ay normal.
Una, sa mga buntis na kababaihan, ang pagbabago sa bilang ng mga platelet ay nauugnay sa hypervolemia - isang physiological na pagtaas sa dami ng dugo (sa average ng 45%). Pangalawa, ang pagkonsumo ng platelet sa panahong ito ay nadagdagan, at ang mga megakaryocyte ng utak ng buto ay gumagawa hindi lamang ng mga platelet, kundi pati na rin ng higit na thromboxane A2, na kinakailangan para sa pagsasama-sama ng platelet sa panahon ng coagulation ng dugo (clotting).
Bilang karagdagan, sa mga α-granules ng mga buntis na platelet, ang dimeric glycoprotene PDGF, isang platelet-derived growth factor, ay masinsinang na-synthesize, na kinokontrol ang paglaki ng cell, paghahati at pagkita ng kaibhan, at gumaganap din ng isang kritikal na papel sa pagbuo. mga daluyan ng dugo(kabilang ang fetus).
Tulad ng tala ng mga obstetrician, ang asymptomatic thrombocytopenia ay sinusunod sa humigit-kumulang 5% ng mga buntis na kababaihan sa panahon ng normal na pagbubuntis; sa 65-70% ng mga kaso, nangyayari ang thrombocytopenia ng hindi kilalang pinanggalingan. 7.6% ng mga buntis na kababaihan ang nakakaranas ng katamtamang antas ng thrombocytopenia, at 15-21% ng mga babaeng may preeclampsia at gestosis ay nagkakaroon ng matinding thrombocytopenia sa panahon ng pagbubuntis.
Purpura at iba pang kondisyon ng hemorrhagic (ICD code D69)
D69.0 Allergic purpura
Purpura: . anaphylactoid. Henoch(-Schönlein). non-thrombocytopenic: . hemorrhagic. idiopathic. vascular Allergic vasculitis
D69.1 Qualitative platelet defects
Bernard-Soulier syndrome [mga higanteng platelet] Glanzmann disease Gray platelet syndrome Thrombasthenia (hemorrhagic) (hereditary) Thrombocytopathy Hindi kasama ang: von Willebrand disease (D68.0)
D69.2 Iba pang hindi thrombocytopenic purpura
Purpura: . HINDI. may edad na simple lang
D69.3 Idiopathic thrombocytopenic purpura
D69.4 Iba pang pangunahing thrombocytopenias
Hindi kasama: thrombocytopenia na may kawalan radius(Q87.2) lumilipas na neonatal thrombocytopenia (P61.0) Wiskott-Aldrich syndrome (D82.0)
D69.5 Pangalawang thrombocytopenia
Kung kinakailangan upang matukoy ang sanhi, gumamit ng karagdagang panlabas na code ng sanhi (class XX).
D69.6 Thrombocytopenia, hindi natukoy
D69.8 Iba pang tinukoy na kondisyon ng hemorrhagic
Pagkarupok ng capillary (namamana) Vascular pseudohemophilia
D69.9 Hemorrhagic na kondisyon, hindi natukoy
Thrombocytopenia: sintomas at paggamot
Thrombocytopenia - pangunahing sintomas:
- Mga pulang spot sa balat
- Pinalaki ang mga lymph node
- Lagnat
- Pinalaki ang mga lymph node sa leeg
- Minor hemorrhages sa balat at mauhog lamad
- Mga asul na spot sa balat
Ang isang sakit na nagdudulot ng pagbaba sa bilang ng mga platelet sa dugo ay tinatawag na thrombocytopenia. Ito mismo ang tatalakayin ng artikulo. Ang mga platelet ay maliliit na selula ng dugo na walang kulay at mahalagang bahagi na kasangkot sa pamumuo ng dugo. Ang sakit ay medyo malubha, dahil ang sakit ay maaaring humantong sa pagdurugo sa mga panloob na organo (lalo na sa utak), at ito ay nakamamatay.
Pag-uuri
Tulad ng karamihan mga sakit na medikal, ang thrombocytopenia ay may sariling pag-uuri, na nabuo batay sa mga pathogenetic na kadahilanan, sanhi, sintomas at iba't ibang mga pagpapakita.
Ayon sa criterion ng etiology, dalawang uri ng sakit ay nakikilala:
Ang mga ito ay nailalarawan sa pamamagitan ng katotohanan na ang pangunahing uri ay nagpapakita ng sarili bilang isang independiyenteng sakit, at ang pangalawang uri ay pinukaw ng isang bilang ng iba pang mga sakit o pathological abnormalities.
Ayon sa tagal ng sakit sa katawan ng tao, mayroong dalawang uri ng karamdaman: talamak at talamak. Talamak - nailalarawan sa pamamagitan ng isang maikling tagal ng epekto sa katawan (hanggang anim na buwan), ngunit ipinakita ng mga agarang sintomas. Ang talamak na anyo ay nailalarawan sa pamamagitan ng isang matagal na pagbaba sa mga platelet sa dugo (higit sa anim na buwan). Eksakto talamak na anyo ay mas mapanganib dahil ang paggamot ay tumatagal ng hanggang dalawang taon.
Ayon sa pamantayan para sa kalubhaan ng sakit, na nailalarawan sa dami ng komposisyon ng mga platelet sa dugo, tatlong degree ay nakikilala:
- I - komposisyon ay 150–50x10 9 /l - ang criterion ng kalubhaan ay kasiya-siya;
- II - 50–20x10 9 / l - pinababang komposisyon, na nagpapakita ng sarili na may kaunting pinsala sa balat;
- III - 20x10 9 / l - nailalarawan sa pamamagitan ng hitsura ng panloob na pagdurugo sa katawan.
Ang pamantayan ng mga selula ng dugo sa katawan ay katumbas ng 0.00/µl. Ngunit nasa katawan ng babae na ang mga tagapagpahiwatig na ito ay patuloy na nagbabago. Ang mga pagbabago ay naiimpluwensyahan ng mga sumusunod na kadahilanan:
Lumilitaw ang mga platelet sa katawan mula sa bone marrow, na nag-synthesize ng mga selula ng dugo sa pamamagitan ng pagpapasigla ng mga megakaryocytes. Ang synthesized na mga plate ng dugo ay umiikot sa dugo sa loob ng pitong araw, pagkatapos ay paulit-ulit ang proseso ng kanilang pagpapasigla.
Ayon kay Internasyonal na pag-uuri sakit ng ikasampung pagpupulong (ICD-10), ang sakit na ito ay may sariling mga code:
- D50-D89 - mga sakit daluyan ng dugo sa katawan at iba pang uri ng kakulangan.
- D65-D69 - mga karamdaman sa pamumuo ng dugo.
Mga sanhi
Kadalasan ang sanhi ng sakit ay isang reaksiyong alerdyi ng katawan sa iba't ibang mga gamot, na nagreresulta sa thrombocytopenia na dulot ng droga. Sa ganitong karamdaman, ang katawan ay gumagawa ng mga antibodies na nakadirekta laban sa gamot. SA mga gamot, na nakakaapekto sa hitsura ng circulatory insufficiency ng mga katawan, kasama ang mga sedative, alkaloids at antibacterial agent.
Ang mga sanhi ng kakulangan ay maaari ding mga problema sa immune system na sanhi ng mga kahihinatnan ng mga pagsasalin ng dugo.
Ang sakit ay nagpapakita ng sarili lalo na madalas kapag ang mga grupo ng dugo ay hindi tumutugma. Ang autoimmune thrombocytopenia ay madalas na sinusunod sa katawan ng tao. Sa kasong ito, hindi nakikilala ng immune system ang mga platelet nito at tinatanggihan ang mga ito mula sa katawan. Bilang resulta ng pagtanggi, ang mga antibodies ay ginawa upang alisin ang mga dayuhang selula. Ang mga sanhi ng naturang thrombocytopenia ay:
- Pathological kidney failure at talamak na hepatitis.
- Lupus, dermatomyositis at scleroderma.
- Mga sakit na leukemic.
Kung ang sakit ay may binibigkas na anyo ng isang nakahiwalay na sakit, kung gayon ito ay tinatawag na idiopathic thrombocytopenia o Werlhof's disease (ICD-10 code: D69.3). Ang etiology ng idiopathic thrombocytopenic purpura (ICD-10:D63.6) ay nananatiling hindi maliwanag, ngunit ang mga medikal na siyentipiko ay may hilig na maniwala na ang sanhi ay isang namamana na predisposisyon.
Ang pagpapakita ng sakit ay tipikal din sa pagkakaroon ng congenital immunodeficiency. Ang ganitong mga tao ay pinaka-madaling kapitan sa mga salik na nagdudulot ng sakit, at ang mga dahilan para dito ay:
- pinsala sa pulang buto ng utak mula sa pagkakalantad sa mga gamot;
- Ang immunodeficiency ay humahantong sa pinsala sa mga megakaryocytes.
Mayroong isang produktibong katangian ng sakit, na sanhi ng hindi sapat na produksyon ng mga platelet ng utak ng buto. Sa kasong ito, ang kanilang kakulangan ay nangyayari, na sa huli ay nagiging karamdaman. Ang mga sanhi ay itinuturing na myelosclerosis, metastases, anemia, atbp.
Ang kakulangan ng mga platelet sa katawan ay sinusunod sa mga taong may pinababang komposisyon ng bitamina B12 at folic acid. Ang labis na radioactive o radiation exposure upang maging sanhi ng kakulangan sa selula ng dugo ay hindi maaaring iwasan.
Kaya, ang dalawang uri ng mga sanhi na nakakaimpluwensya sa paglitaw ng thrombocytopenia ay maaaring makilala:
- Na humahantong sa pagkasira ng mga selula ng dugo: idiopathic thrombocytopenic purpura, autoimmune disorder, mga interbensyon sa kirurhiko sa puso, clinical circulatory disorder sa mga buntis na kababaihan at side effects mga gamot.
- Nag-aambag sa isang pagbawas sa paggawa ng mga antibodies ng utak ng buto: mga impluwensya ng viral, metastatic manifestations, chemotherapy at radiation, pati na rin ang labis na pag-inom ng alkohol.
Mga sintomas
Ang mga sintomas ng sakit na thrombocytopenia ay may iba't ibang uri ng mga pagpapakita. Depende:
- una, mula sa sanhi ng paglitaw;
- pangalawa, sa likas na katangian ng sakit (talamak o talamak).
Ang mga pangunahing palatandaan ng pinsala sa katawan ay mga pagpapakita sa balat sa anyo ng mga pagdurugo at pagdurugo. Ang mga pagdurugo ay madalas na sinusunod sa mga limbs at torso. Posible ang pinsala sa mukha at labi ng isang tao. Upang ilarawan ang pagpapakita ng mga pagdurugo sa katawan ng tao, ipinakita ang larawan sa ibaba.
Ang thrombocytopenia ay nailalarawan sa pamamagitan ng mga sintomas ng matagal na pagdurugo pagkatapos ng pagbunot ng ngipin. Bukod dito, ang tagal ng pagdurugo ay maaaring isang araw o sinamahan ng ilang araw. Depende ito sa lawak ng sakit.
Sa mga sintomas, walang pagtaas sa laki ng atay, ngunit madalas na nakikita ng mga doktor ang pagpapalaki mga lymph node cervical spine. Ang hindi pangkaraniwang bagay na ito ay madalas na sinamahan ng pagtaas ng temperatura ng katawan sa mga antas ng subfebrile (mula 37.1 hanggang 38 degrees). Ang pagtaas sa rate ng akumulasyon ng pulang selula ng dugo sa katawan ay katibayan ng pagkakaroon ng isang sakit na tinatawag na lupus erythematosus.
Ang mga sintomas ng kakulangan sa platelet ay madaling maobserbahan pagkatapos kumuha ng dugo para sa pagsusuri. Ang dami ng komposisyon ay makabuluhang mag-iiba mula sa pinakamataas na pamantayan. Kapag bumababa ang bilang ng mga platelet sa dugo, tumataas ang laki nito. Ito ay makikita sa balat bilang ang hitsura ng pula at mala-bughaw na mga spot, na nagpapahiwatig ng pagbabago ng mga selula ng dugo. Mayroon ding pagkasira ng mga pulang selula ng dugo, na humahantong sa isang pagbawas sa dami ng komposisyon, ngunit sa parehong oras ang bilang ng mga reticulocytes ay tumataas. Mayroong isang kababalaghan ng isang paglilipat sa leukocyte formula sa kaliwa.
Ang katawan ng tao na may pinababang komposisyon ng mga selula ng dugo ay nailalarawan sa pamamagitan ng pagtaas sa komposisyon ng mga megakaryocytes, na sanhi ng madalas at malawak na pagdurugo. Ang tagal ng pamumuo ng dugo ay kapansin-pansing tumaas, at ang pagbawas sa pamumuo ng dugo na inilabas mula sa sugat ay nabawasan.
Ayon sa mga sintomas ng sakit, tatlong antas ng mga komplikasyon ay nakikilala: banayad, katamtaman at malubha.
Ang mga banayad na degree ay karaniwang mga sanhi ng sakit sa mga kababaihan na may matagal at mabigat na regla, gayundin sa intradermal bleeding at nasal hemorrhages. Pero sa stage banayad na antas Ang pag-diagnose ng sakit ay napakahirap, kaya ang pagkakaroon ng sakit ay maaari lamang makumpirma pagkatapos ng isang detalyadong medikal na pagsusuri.
Ang average na antas ay nailalarawan sa pamamagitan ng paglitaw ng isang hemorrhagic rash sa buong katawan, na binubuo ng maraming pinpoint hemorrhages sa ilalim ng balat at sa mauhog lamad.
Ang mga malubhang karamdaman ay tipikal gastrointestinal tract sanhi ng pagdurugo. Ang bilang ng platelet sa dugo ay hanggang 25x10 9/l.
Ang mga sintomas ng pangalawang thrombocytopenia ay may katulad na mga tampok.
Pagbubuntis at karamdaman: sintomas
Ang thrombocytopenia sa mga buntis na kababaihan ay nailalarawan sa pamamagitan ng mga makabuluhang pagbabago sa dami ng komposisyon ng mga selula sa dugo ng mga kababaihan. Kung walang diagnosis ng sakit sa mga buntis na kababaihan, ngunit ang tagapagpahiwatig ng komposisyon ng platelet ay bahagyang bumababa, ito ay nagpapahiwatig na ang kanilang mahahalagang aktibidad ay bumababa at ang kanilang pakikilahok sa paligid ng sirkulasyon ng dugo ay tumataas.
Kung mayroong isang pinababang komposisyon ng mga platelet sa dugo ng isang buntis, kung gayon ang mga ito ay direktang mga kinakailangan para sa pag-unlad ng sakit. Ang mga dahilan para sa pagbawas ng bilang ng mga platelet ay ang mataas na rate ng pagkamatay ng mga katawan na ito at mababang rate ng pagbuo ng mga bago. Mga klinikal na palatandaan nailalarawan sa pamamagitan ng subcutaneous hemorrhages. Ang mga sanhi ng kakulangan ng walang kulay na mga selula ay hindi tamang komposisyon at mga pamantayan sa nutrisyon o isang maliit na halaga ng pagkonsumo ng pagkain, pati na rin ang pinsala sa immune system at iba't ibang pagkawala ng dugo. Sa pamamagitan ng prosesong ito, ang mga corpuscle ay ginawa ng bone marrow sa maliit na dami o may hindi regular na hugis.
Ang thrombocytopenia sa panahon ng pagbubuntis ay lubhang mapanganib, kaya ang isyu ng diagnosis, at lalo na ang paggamot, ay binibigyan ng pinakamataas na atensyon. Ang panganib ay ang kakulangan ng mga platelet sa dugo ng ina sa panahon ng pagbubuntis ay nag-aambag sa pagdurugo sa bata. Ang pinaka-mapanganib na pagdurugo sa sinapupunan ay tserebral, ang resulta nito ay nailalarawan sa mga nakamamatay na kahihinatnan para sa fetus. Sa unang pag-sign ng naturang kadahilanan, ang doktor ay gumagawa ng desisyon sa napaaga kapanganakan upang maalis ang mga kahihinatnan.
Trombocytopenia ng pagkabata: mga sintomas
Ang thrombocytopenia sa mga bata ay medyo bihira. Nasa panganib ang mga bata edad ng paaralan, ang insidente ay mas karaniwan sa taglamig at tagsibol.
Ang thrombocytopenia at ang mga sintomas nito sa mga bata ay halos hindi naiiba sa mga matatanda, ngunit mahalaga para sa mga magulang na masuri ito batay sa mga unang palatandaan sa mga unang yugto ng pag-unlad ng sakit. Kasama sa mga sintomas ng mga bata ang madalas na pagdurugo mula sa lukab ng ilong at ang paglitaw ng maliliit na pantal sa katawan. Ang pantal ay unang lumilitaw sa lower limbs katawan, at pagkatapos ay makikita ang mga ito sa mga kamay. Sa mga maliliit na pasa, maga at hematoma ang nangyayari. Ang ganitong mga palatandaan ay kadalasang hindi nagiging sanhi ng pag-aalala sa mga magulang, dahil sa kawalan sintomas ng pananakit. Ito ay isang mahalagang pagkakamali, dahil ang anumang sakit sa advanced na anyo nito ay mapanganib.
Ang pagdurugo ng mga gilagid ay nagpapahiwatig ng kakulangan ng mga platelet sa dugo sa parehong mga bata at matatanda. Sa kasong ito, ang mga feces sa isang taong may sakit, at mas madalas sa mga bata, ay pinalabas kasama ng mga namuong dugo. Hindi maitatanggi ang pagdurugo dahil sa pag-ihi.
Depende sa antas ng epekto ng sakit sa immune system, ang isang pagkakaiba ay ginawa sa pagitan ng immune at non-immune platelet deficiency. Immune thrombocytopenia sanhi ng napakalaking pagkamatay ng mga selula ng dugo sa ilalim ng impluwensya ng mga antibodies. Sa ganoong sitwasyon, ang sariling mga selula ng dugo ng immune system ay hindi nakikilala at tinatanggihan mula sa katawan. Ang di-immune na sakit ay nagpapakita ng sarili sa pamamagitan ng pisikal na epekto sa mga platelet ng dugo.
Mga diagnostic
Ang isang tao ay dapat masuri sa mga unang palatandaan at sintomas ng sakit. Ang pangunahing paraan ng diagnosis ay klinikal na pagsusuri dugo, ang mga resulta ay nagpapakita ng isang larawan ng dami ng komposisyon ng mga platelet.
Kung ang isang paglihis sa bilang ng mga selula ng dugo sa katawan ay nakita, isang indikasyon ay ibinibigay para sa pagsusuri sa bone marrow. Kaya, ang pagkakaroon ng megakaryocytes ay natutukoy. Kung wala sila, kung gayon ang pagbuo ng thrombus ay may kapansanan, at ang kanilang presensya ay nagpapahiwatig ng pagkasira ng mga platelet o ang kanilang pagtitiwalag sa pali.
Ang mga sanhi ng kakulangan ay nasuri gamit ang:
- genetic na pagsusuri;
- electrocardiograms;
- mga pagsubok para sa pagkakaroon ng mga antibodies;
- pagsusuri sa ultrasound;
- X-ray at endoscopy.
Ang thrombocytopenia sa panahon ng pagbubuntis ay nasuri gamit ang isang coagulogram, o sa simpleng salita pagsasalita, isang pagsusuri sa pamumuo ng dugo. Ang pagsusuri na ito ay nagpapahintulot sa iyo na tumpak na matukoy ang komposisyon ng mga platelet sa dugo. Ang kurso ng proseso ng kapanganakan ay depende sa bilang ng mga platelet.
Paggamot
Ang paggamot sa thrombocytopenia ay nagsisimula sa therapy, kung saan ang isang gamot na tinatawag na Prednisolone ay inireseta sa ospital.
Mahalaga! Ang mga pamamaraan ng paggamot ay mahigpit na inireseta ng dumadating na manggagamot pagkatapos lamang sumailalim sa naaangkop na pagsusuri at pag-diagnose ng sakit.
Ang dosis ng gamot ay ipinahiwatig sa mga tagubilin, ayon sa kung saan ang 1 ml ng gamot ay kinuha bawat 1 kg ng timbang ng katawan. Habang lumalaki ang sakit, ang dosis ay tumataas ng 1.5-2 beses. Naka-on mga paunang yugto Ang karamdaman ay nailalarawan sa pamamagitan ng mabilis at epektibong paggaling, kaya pagkatapos ng pagkuha ng gamot, maaari mong mapansin ang isang pagpapabuti sa kalusugan sa loob ng ilang araw. Ang gamot ay nagpapatuloy hanggang ang tao ay ganap na gumaling, na dapat kumpirmahin ng dumadating na manggagamot.
Ang epekto ng glucocorticosteroids ay may positibong epekto sa paglaban sa karamdaman, ngunit sa karamihan ng mga kaso nawawala lamang ang mga sintomas, at nananatili ang sakit. Ginagamit upang gamutin ang kakulangan sa mga bata at kabataan.
Ang paggamot ng idiopathic na talamak na thrombocytopenia ay isinasagawa sa pamamagitan ng pag-alis ng pali. Ang pamamaraang ito sa medisina ay tinatawag na splenectomy at nailalarawan sa mga positibong epekto nito. Bago ang operasyon, ang dosis ng Prednisolone ay nadagdagan ng tatlong beses. Bukod dito, ito ay iniksyon hindi sa isang kalamnan, ngunit direkta sa isang ugat ng tao. Pagkatapos ng splenectomy, ang pangangasiwa ng gamot sa parehong mga dosis ay nagpapatuloy hanggang sa dalawang taon. Pagkatapos lamang lumipas ang tinukoy na panahon ay isasagawa ang pagsusuri at sertipikasyon ng tagumpay ng splenectomy.
Kung ang operasyon sa pagtanggal ay hindi matagumpay, ang pasyente ay inireseta immunosuppressive chemotherapy na may cytostatics. Kabilang sa mga gamot na ito ang: Azathioprine at Vincristine.
Kapag ang isang nakuha na kakulangan ng isang hindi-immune na kalikasan ay nasuri, ang thrombocytopenia ay ginagamot nang may sintomas sa pamamagitan ng pagkuha ng mga estrogen, progestin at androxon.
Higit pa malubhang anyo Ang idiopathic thrombocytopenia ay sanhi ng labis na pagdurugo. Ang pagsasalin ng dugo ay isinasagawa upang maibalik ang dugo. Paggamot malala nagiging sanhi ng pag-aalis ng mga gamot na maaaring negatibong makaapekto sa kakayahan ng mga platelet na bumuo ng mga clots.
Matapos masuri ang sakit, ang pasyente ay nakarehistro at isang pamamaraan ng pagsusuri ay nagaganap hindi lamang ng pasyente, kundi pati na rin ng kanyang mga kamag-anak upang mangolekta ng isang namamana na kasaysayan.
Sa mga bata, ang karamdaman ay maaaring gamutin nang maayos at walang mga komplikasyon, ngunit sa ilang mga kaso ang posibilidad ng symptomatic therapy ay hindi maaaring maalis.
Paggamot ng thrombocytopenia na may tradisyunal na medisina mayroon ding mga makabuluhang tagumpay. Una sa lahat, upang mapupuksa ang problema ng kakulangan sa platelet sa dugo, dapat mong isama ang pulot at mga walnuts sa iyong diyeta. Ang mga decoction ng nettle at rosehip dahon ay nakakatulong din. Para sa mga hakbang sa pag-iwas, ginagamit ang birch, raspberry o beet juice.
Kung sa tingin mo ay mayroon kang Thrombocytopenia at ang mga sintomas na katangian ng sakit na ito, kung gayon ang isang hematologist ay makakatulong sa iyo.
Iminumungkahi din namin ang paggamit ng aming online na serbisyo sa diagnostic ng sakit, na pumipili ng mga posibleng sakit batay sa mga ipinasok na sintomas.
IDIOPATHIC THROMBOCYTOPENIC PURPURA ICD-10 CODE;
DIAMOND-BLACKFAN ANEMIA ICD-10 CODE
D61. Iba pang mga aplastic anemia. Mga uri ng AA:
Congenital [Fanconi anemia (FA), Diamond-Blackfan anemia (DBA), dyskeratosis congenita, Shwachman-Diamond-Oski anemia, amegakaryocyte thrombocytopenia];
Nakuha (idiopathic, sanhi ng mga virus, gamot o kemikal).
Ang AA ay nangyayari na may dalas na 1-2 kaso bawat 1,000,000 populasyon bawat taon at itinuturing na isang bihirang sakit sa dugo. Nabubuo ang nakuhang AA na may dalas na 0.2-0.6 na kaso bawat taon. Ang average na taunang rate ng saklaw ng AA sa mga bata sa panahon mula 1979 hanggang 1992 sa Republika ng Belarus ay 0.43±0.04 na mga bata. Walang mga pagkakaiba sa saklaw ng AA sa mga bata bago at pagkatapos ng sakuna sa Chernobyl.
Ang DBA ay inilalarawan sa ilalim ng maraming pangalan; bahagyang red cell aplasia, congenital hypoplastic anemia, totoong erythrocyte anemia, pangunahing sakit sa pulang selula, erythrogenesis imperfecta. Ang sakit ay bihira, L.K. Diamond et al. noong 60s XX siglo inilarawan lamang ang 30 kaso ng sakit na ito; sa ngayon, higit sa 400 kaso ang inilarawan.
Sa mahabang panahon, pinaniniwalaan na ang insidente ng DBA ay 1 kaso sa bawat buhay na bagong panganak. Noong 1992, iniulat ni L. Wranne ang mas mataas na saklaw ng 10 kaso sa mga bagong silang. Ang rate ng insidente ng DBA ayon sa French at English na mga rehistro ay 5-7 kaso sa bawat buhay na bagong panganak. Ang ratio ng kasarian ay halos pareho. Mahigit sa 75% ng mga kaso ng DBA ay kalat-kalat; Ang 25% ay likas na pampamilya, at sa ilang pamilya ay maraming pasyente ang nakarehistro. Kasama sa rehistro ng mga pasyenteng may DBA sa USA at Canada ang 264 na pasyente na may edad mula 10 buwan hanggang 44 na taon.
D61.0. Constitutional aplastic anemia.
Ang FA ay isang bihirang autosomal recessive disorder na nailalarawan sa pamamagitan ng maraming congenital na pisikal na anomalya, progresibong bone marrow failure, at isang predisposisyon sa pagbuo. malignant neoplasms. Ang saklaw ng AF ay 1 kaso bawat 000 000 populasyon. Ang sakit ay karaniwan sa lahat ng nasyonalidad at etnikong grupo. Minimum na edad mga pagpapakita ng mga klinikal na palatandaan - ang panahon ng neonatal, maximum - 48 taon. Ang rehistro ng mga pasyente na may AF ng Research Institute of Pediatric Hematology ng Ministry of Health ng Russian Federation ay naitala ang data ng 69 na mga pasyente. Katamtamang edad pagpapakita ng sakit - 7 taon (2.5-12.5 taon). Natukoy ang 5 kaso ng pamilya.
HEMORRHAGIC DISEASES Purpura at iba pang kondisyon ng hemorrhagic
D69.3. Idiopathic thrombocytopenic purpura.
Ang idiopathic thrombocytopenic purpura (ITP), ayon sa maraming hematologist, ay isang pangkaraniwang sakit na hemorrhagic. Gayunpaman, ang tanging pag-aaral sa ating bansa ay nagpapakita na ang rate ng saklaw ng ITP sa rehiyon ng Chelyabinsk ay 3.82 ± 1.38 kaso bawat taon at walang pagtaas ng trend.
Thrombocytopenia
Thrombocytopenia: Maikling paglalarawan
Ang thrombocytopenia ay isang mababang bilang ng platelet sa peripheral blood, ang pinakakaraniwang sanhi ng pagdurugo. Kapag ang bilang ng platelet ay bumaba sa mas mababa sa 100' 109/l, ang oras ng pagdurugo ay humahaba. Sa karamihan ng mga kaso, lumilitaw ang petechiae o purpura kapag bumaba ang bilang ng platelet sa 20–50' 109/l. Ang malubhang kusang pagdurugo (hal., gastrointestinal) o hemorrhagic stroke ay nangyayari sa thrombocytopenia na mas mababa sa 10' 109/L.
Thrombocytopenia: Mga sanhi
Etiology at pathogenesis
Ang thrombocytopenia ay maaaring mangyari bilang isang pagpapakita allergy sa droga(allergic thrombocytopenia), sanhi ng paggawa ng mga antiplatelet antibodies (autoimmune thrombocytopenia), sanhi ng mga impeksyon, pagkalasing, thyrotoxicosis (symptomatic).
Sa mga bagong silang, ang thrombocytopenia ay maaaring sanhi ng pagtagos ng mga autoantibodies ng isang may sakit na ina sa pamamagitan ng inunan (transimmune thrombocytopenia).
Patolohiya ng thrombocytopoiesis Ang pagkahinog ng megakaryocytes ay piling pinipigilan ng thiazide diuretics at iba pang mga gamot, lalo na ang mga ginagamit sa chemotherapy, ethanol. Ang isang espesyal na sanhi ng thrombocytopenia ay hindi epektibong thrombopoiesis na nauugnay sa megaloblastic na uri ng hematopoiesis (nagaganap sa kakulangan at folic bitamina B12). acid, pati na rin sa myelodysplastic at preleukemic syndromes). Ang morphologically at functionally abnormal (megaloblastic o dysplastic) megakaryocytes ay natutukoy sa bone marrow, na nagbubunga ng isang pool ng mga may sira na platelet na nasisira sa bone marrow. Ang amegakaryocyte thrombocytopenia ay isang bihirang sanhi ng thrombocytopenia na sanhi ng congenital deficiency ng megakaryocyte colony-colony bumubuo ng mga yunit.
Ang mga anomalya sa pagbuo ng platelet pool ay nangyayari kapag ang mga platelet ay inalis mula sa daluyan ng dugo; ang pinakakaraniwang dahilan ay ang pagtitiwalag sa pali. Sa ilalim ng normal na mga kondisyon, ang pali ay naglalaman ng ikatlong bahagi ng platelet pool. Ang pag-unlad ng splenomegaly ay sinamahan ng deposition higit pa mga cell na hindi kasama sa hemostasis system. Sa napaka malalaking sukat ang pali ay maaaring magdeposito ng 90% ng kabuuang platelet pool. Ang natitirang 10% sa peripheral bloodstream ay may normal na tagal ng sirkulasyon.
Ang nadagdagang pagkasira ng mga platelet sa paligid ay ang pinakakaraniwang anyo ng thrombocytopenia; Ang ganitong mga kondisyon ay nailalarawan sa pamamagitan ng isang pinaikling habang-buhay ng platelet at isang pagtaas ng bilang ng mga megakaryocytes ng bone marrow. Ang mga karamdamang ito ay tinutukoy bilang immune o non-immune thrombocytopenic purpura Immune thrombocytopenic purpura Ang Idiopathic thrombocytopenic purpura (ITP) ay ang prototype ng thrombocytopenia na dulot ng immune mechanism (walang malinaw na panlabas na mga sanhi ng pagkasira ng platelet). Tingnan ang Idiopathic thrombocytopenic purpura Iba pang mga autoimmune thrombocytopenia na dulot ng synthesis ng antiplatelet antibodies: post-transfusion thrombocytopenia (kaugnay ng exposure sa isoantibodies), drug-induced thrombocytopenia (halimbawa, sanhi ng quinidine), thrombocytopenia na dulot ng 70ence %), thrombocytopenia kasama ang SLE at iba pang mga sakit na autoimmune. Ang paggamot ay naglalayong iwasto ang pinagbabatayan na patolohiya. Kinakailangang ihinto ang pag-inom ng lahat ng potensyal na mapanganib na gamot. Ang GK therapy ay hindi palaging epektibo. Ang mga na-transfused na platelet ay sumasailalim sa parehong pinabilis na pagkasira Non-immune thrombocytopenic purpura Mga impeksyon (hal., viral o malaria) Napakalaking pagsasalin ng napreserbang dugo na may mababang nilalaman ng platelet DIC Prosthetic heart valves Thrombotic thrombocytopenic purpura.
Mga aspeto ng genetic
Thrombocytopenia (*188000, Â). Mga klinikal na pagpapakita: macrothrombocytopenia, hemorrhagic syndrome, rib aplasia, hydronephrosis, paulit-ulit na hematuria. Pananaliksik sa laboratoryo: autoantibodies sa mga platelet, pinaikling buhay ng platelet, nadagdagan ang oras ng clotting, normal na tourniquet test, mga depekto sa bahagi ng plasma ng hemostasis.
May–Hegglin anomalya (Hegglin syndrome, B). Macrothrombocytopenia, basophilic inclusions sa neutrophils at eosinophils (Döhle bodies).
Epstein syndrome (153650, Â). Macrothrombocytopenia kasabay ng Allport syndrome.
Fechtner family syndrome (153640, Â). Macrothrombocytopenia, inclusions sa leukocytes, nephritis, pagkabingi.
Congenital thrombocytopenia (600588, pagtanggal 11q23. 3-qter, Â). Mga klinikal na pagpapakita: congenital dysmegakaryocyte thrombocytopenia, banayad na hemorrhagic syndrome. Mga pag-aaral sa laboratoryo: 11q23 pagtanggal. 3– qter, tumaas na bilang ng mga megakaryocytes, higanteng butil sa peripheral blood platelets.
Paikot na thrombocytopenia (188020, Â). Hemorrhagic syndrome, cyclic neutropenia.
Thrombocytopenia Paris–Trousseau (188025, pagtanggal 11q23, depekto ng TCPT gene, Â). Mga klinikal na pagpapakita: hemorrhagic syndrome, thrombocytopenia, hypertelorism, abnormalidad sa tainga, mental retardation, coarctation ng aorta, pagkaantala sa pag-unlad sa panahon ng embryonic, hepatomegaly, syndactyly. Mga pag-aaral sa laboratoryo: mga higanteng butil sa mga platelet, megakaryocytosis, micromegakaryocytes.
TAR syndrome (mula sa: thrombocytopenia–absentradius - thrombocytopenia at kawalan ng radius, *270400, r). Congenital kawalan ng radius sa kumbinasyon na may thrombocytopenia (binibigkas sa mga bata, mamaya smoothed out); thrombocytopenic purpura; sa pulang buto ng utak ay may mga may sira na megakaryocytes; Ang mga anomalya ng pag-unlad ng bato at congenital heart disease ay minsan napapansin.
Thrombocytopenia: Mga Palatandaan, Sintomas
Klinikal na larawan
Thrombocytopenia: Diagnosis
Mga diagnostic
Thrombocytopenia: Mga Paraan ng Paggamot
Paggamot
Patolohiya ng thrombocytopoiesis. Ang paggamot ay batay sa pag-aalis ng nakakasakit na ahente, kung maaari, o paggamot sa pinag-uugatang sakit; Ang kalahating buhay ng mga platelet ay karaniwang normal, na nagpapahintulot sa mga pagsasalin ng platelet sa pagkakaroon ng thrombocytopenia at mga palatandaan ng pagdurugo. Ang thrombocytopenia na sanhi ng kakulangan ng bitamina B12 o folic acid ay nawawala kapag ang kanilang mga normal na antas ay naibalik.
Ang amegakaryocytic thrombocytopenia ay tumutugon nang maayos sa paggamot; ang antithymocyte immunoglobulin at cyclosporine ay karaniwang inireseta.
Anomalya sa pagbuo ng platelet pool. Karaniwang walang paggamot, bagaman maaaring malutas ng splenectomy ang problema. Sa panahon ng pagsasalin, ang ilang mga platelet ay idineposito, na ginagawang hindi gaanong epektibo ang mga pagsasalin kaysa sa mga estado ng nabawasan ang aktibidad ng bone marrow.
Paggamot ng idiopathic thrombocytopenic purpura - tingnan ang Idiopathic thrombocytopenic purpura.
Mga komplikasyon at kaugnay na mga kondisyon Ang pagbaba ng produksyon ng platelet ay nauugnay sa aplastic anemia, myelophthisis (pagpapalit ng bone marrow ng mga tumor cells o fibrous tissue) at ilang bihirang congenital syndromes Ang Evans syndrome (Fisher–Evans syndrome) ay isang kumbinasyon ng autoimmune hemolytic anemia at autoimmune thrombocytopenia.
ICD-10 D69 Purpura at iba pang kondisyon ng hemorrhagic
Nakatulong ba sa iyo ang artikulong ito? Oo - 0 Hindi - 1 Kung ang artikulo ay naglalaman ng isang error Mag-click dito 616 Rating:
Mag-click dito upang magdagdag ng komento sa: Thrombocytopenia (Mga sakit, paglalarawan, sintomas, tradisyonal na mga recipe at paggamot)
Sa Russia, ang International Classification of Diseases, 10th revision (ICD-10) ay pinagtibay bilang isang solong normatibong dokumento para sa pagtatala ng morbidity, mga dahilan para sa pagbisita ng populasyon sa mga institusyong medikal ng lahat ng mga departamento, at mga sanhi ng kamatayan.
Ang ICD-10 ay ipinakilala sa pagsasanay sa pangangalagang pangkalusugan sa buong Russian Federation noong 1999 sa pamamagitan ng utos ng Russian Ministry of Health na may petsang Mayo 27, 1997. Hindi. 170
Ang pagpapalabas ng bagong rebisyon (ICD-11) ay pinlano ng WHO sa 2017-2018.
Sa mga pagbabago at karagdagan mula sa WHO.
Pagproseso at pagsasalin ng mga pagbabago © mkb-10.com
Thrombocytopenia - paglalarawan, sanhi, sintomas (senyales), diagnosis, paggamot.
Maikling Paglalarawan
Ang thrombocytopenia ay isang mababang bilang ng platelet sa peripheral blood, ang pinakakaraniwang sanhi ng pagdurugo. Kapag ang bilang ng platelet ay bumaba sa mas mababa sa 100 ´ 109/l, ang oras ng pagdurugo ay humahaba. Sa karamihan ng mga kaso, lumilitaw ang petechiae o purpura kapag bumaba ang bilang ng platelet sa 20–50 ´ 109/l. Ang malubhang kusang pagdurugo (hal., gastrointestinal) o hemorrhagic stroke ay nangyayari sa thrombocytopenia na mas mababa sa 10 ´ 109/L.
Mga sanhi
Ang thrombocytopenia ay maaaring mangyari bilang isang pagpapakita ng mga allergy sa droga (allergic thrombocytopenia), na sanhi ng paggawa ng mga antiplatelet antibodies (autoimmune thrombocytopenia), na sanhi ng mga impeksyon, pagkalasing, thyrotoxicosis (symptomatic).
Sa mga bagong silang, ang thrombocytopenia ay maaaring sanhi ng pagtagos ng mga autoantibodies ng isang may sakit na ina sa pamamagitan ng inunan (transimmune thrombocytopenia).
Patolohiya ng thrombocytopoiesis Ang pagkahinog ng mga megakaryocytes ay piling pinipigilan ng thiazide diuretics at iba pang mga gamot, lalo na ang mga ginagamit sa chemotherapy, ethanol. Ang isang espesyal na sanhi ng thrombocytopenia ay hindi epektibong thrombopoiesis na nauugnay sa megaloblastic na uri ng hematopoiesis (nagaganap na may kakulangan at bitamina B 12). folic acid, pati na rin sa myelodysplastic at preleukemic syndromes). Ang morphologically at functionally abnormal (megaloblastic o dysplastic) megakaryocytes ay natutukoy sa bone marrow, na nagbubunga ng isang pool ng mga may sira na platelet na nasisira sa bone marrow. Ang amegakaryocyte thrombocytopenia ay isang bihirang sanhi ng thrombocytopenia na sanhi ng congenital deficiency ng megakaryocyte colony-colony bumubuo ng mga yunit.
Ang mga anomalya sa pagbuo ng platelet pool ay nangyayari kapag ang mga platelet ay tinanggal mula sa daluyan ng dugo; ang pinakakaraniwang dahilan ay ang pagtitiwalag sa pali. Sa normal na mga kondisyon, ang pali ay naglalaman ng ikatlong bahagi ng platelet pool. Ang pagbuo ng splenomegaly ay sinamahan ng pagtitiwalag ng mas malaking bilang ng mga selula na hindi kasama sa sistema ng hemostasis. Sa napakalaking sukat ng spleen, posibleng magdeposito ng 90% ng kabuuang platelet pool. Ang natitirang 10% sa peripheral bloodstream ay may normal na tagal ng sirkulasyon.
Ang nadagdagang pagkasira ng mga platelet sa paligid ay ang pinakakaraniwang anyo ng thrombocytopenia; Ang ganitong mga kondisyon ay nailalarawan sa pamamagitan ng isang pinaikling habang-buhay ng platelet at isang pagtaas ng bilang ng mga megakaryocytes ng bone marrow. Ang mga karamdamang ito ay tinutukoy bilang immune o non-immune thrombocytopenic purpura Immune thrombocytopenic purpura Ang Idiopathic thrombocytopenic purpura (ITP) ay ang prototype ng thrombocytopenia na dulot ng immune mechanism (walang malinaw na panlabas na mga sanhi ng pagkasira ng platelet). Tingnan ang Idiopathic thrombocytopenic purpura Iba pang mga autoimmune thrombocytopenia na dulot ng synthesis ng antiplatelet antibodies: post-transfusion thrombocytopenia (kaugnay ng exposure sa isoantibodies), drug-induced thrombocytopenia (halimbawa, sanhi ng quinidine), thrombocytopenia na dulot ng 70ence %), thrombocytopenia kasama ang SLE at iba pang mga sakit na autoimmune. Ang paggamot ay naglalayong iwasto ang pinagbabatayan na patolohiya. Kinakailangang ihinto ang pag-inom ng lahat ng potensyal na mapanganib na gamot. Ang GK therapy ay hindi palaging epektibo. Ang mga na-transfused na platelet ay sumasailalim sa parehong pinabilis na pagkasira Non-immune thrombocytopenic purpura Mga impeksyon (hal., viral o malaria) Napakalaking pagsasalin ng napreserbang dugo na may mababang nilalaman ng platelet DIC Prosthetic heart valves Thrombotic thrombocytopenic purpura.
Thrombocytopenia (*188000, Â). Mga klinikal na pagpapakita: macrothrombocytopenia, hemorrhagic syndrome, rib aplasia, hydronephrosis, paulit-ulit na hematuria. Mga pagsusuri sa laboratoryo: mga autoantibodies sa mga platelet, pinaikling buhay ng platelet, nadagdagan ang oras ng clotting, normal na tourniquet test, mga depekto sa bahagi ng plasma ng hemostasis.
May–Hegglin anomalya (Hegglin syndrome, Â). Macrothrombocytopenia, basophilic inclusions sa neutrophils at eosinophils (Döhle bodies).
Epstein syndrome (153650, Â). Macrothrombocytopenia kasabay ng Allport syndrome.
Fechtner family syndrome (153640, Â). Macrothrombocytopenia, inclusions sa leukocytes, nephritis, pagkabingi.
Congenital thrombocytopenia (600588, pagtanggal 11q23.3–qter, Â). Mga klinikal na pagpapakita: congenital dysmegakaryocyte thrombocytopenia, banayad na hemorrhagic syndrome. Mga pag-aaral sa laboratoryo: 11q23.3-qter na pagtanggal, tumaas na bilang ng mga megakaryocytes, mga higanteng butil sa mga peripheral na platelet ng dugo.
Paikot na thrombocytopenia (188020, Â). Hemorrhagic syndrome, cyclic neutropenia.
Thrombocytopenia Paris–Trousseau (188025, pagtanggal 11q23, depekto ng TCPT gene, Â). Mga klinikal na pagpapakita: hemorrhagic syndrome, thrombocytopenia, hypertelorism, abnormalidad sa tainga, mental retardation, coarctation ng aorta, pagkaantala sa pag-unlad sa panahon ng embryonic, hepatomegaly, syndactyly. Mga pag-aaral sa laboratoryo: mga higanteng butil sa mga platelet, megakaryocytosis, micromegakaryocytes.
TAR syndrome (mula sa: thrombocytopenia–absent radius - thrombocytopenia at kawalan ng radius, *270400, r). Congenital kawalan ng radius sa kumbinasyon na may thrombocytopenia (binibigkas sa mga bata, mamaya smoothed out); thrombocytopenic purpura; sa pulang buto ng utak ay may mga may sira na megakaryocytes; Ang mga anomalya ng pag-unlad ng bato at congenital heart disease ay minsan napapansin.
Sintomas (senyales)
Ang klinikal na larawan ay tinutukoy ng pinagbabatayan na sakit na nagdulot ng thrombocytopenia.
Mga diagnostic
Diagnostics Ang thrombocytopenia ay isang indikasyon para sa pagsusuri sa bone marrow para sa pagkakaroon ng mga megakaryocytes; ang kanilang kawalan ay nagpapahiwatig ng isang paglabag sa thrombocytopoiesis, at ang kanilang presensya ay nagpapahiwatig ng alinman sa peripheral platelet na pagkasira o (sa pagkakaroon ng splenomegaly) platelet deposition sa pali. Patolohiya ng thrombocytopoiesis. Ang diagnosis ay nakumpirma sa pamamagitan ng pagtukoy ng megakaryocytic dysplasia sa bone marrow smear. Anomalya sa pagbuo ng platelet pool. Ang diagnosis ng hypersplenism ay ginawa kapag ang katamtamang thrombocytopenia ay nakita sa bone marrow smear ng isang normal na bilang ng mga megakaryocytes at isang makabuluhang pagpapalaki ng spleen. Ang diagnosis ng idiopathic thrombocytopenic purpura ay nangangailangan ng pagbubukod ng mga sakit na nangyayari sa thrombocytopenia (halimbawa, SLE) , at thrombocytopenia na dulot ng pag-inom ng mga gamot (halimbawa, quinidine). Magagamit ngunit hindi tiyak na mga pamamaraan para sa pag-detect ng mga antiplatelet antibodies ay kilala.
Paggamot
Patolohiya ng thrombocytopoiesis. Ang paggamot ay batay sa pag-aalis ng nakakasakit na ahente, kung maaari, o paggamot sa pinag-uugatang sakit; Ang kalahating buhay ng mga platelet ay karaniwang normal, na nagpapahintulot sa mga pagsasalin ng platelet sa pagkakaroon ng thrombocytopenia at mga palatandaan ng pagdurugo. Ang thrombocytopenia na sanhi ng kakulangan ng bitamina B 12 o folic acid ay nawawala sa pagpapanumbalik ng kanilang mga normal na antas.
Ang amegakaryocytic thrombocytopenia ay tumutugon nang maayos sa paggamot; ang antithymocyte immunoglobulin at cyclosporine ay karaniwang inireseta.
Anomalya sa pagbuo ng platelet pool. Karaniwang walang paggamot, bagaman maaaring malutas ng splenectomy ang problema. Sa panahon ng pagsasalin, ang ilang mga platelet ay idineposito, na ginagawang hindi gaanong epektibo ang mga pagsasalin kaysa sa mga estado ng nabawasan ang aktibidad ng bone marrow.
Paggamot ng idiopathic thrombocytopenic purpura - tingnan ang Idiopathic thrombocytopenic purpura.
Mga komplikasyon at kaugnay na kondisyon Ang pagbawas sa produksyon ng platelet ay pinagsama sa aplastic anemia, myelophthisis (pagpapalit ng bone marrow na may mga tumor cells o fibrous tissue) at ilang bihirang congenital syndromes Evans syndrome (Fisher-Evans syndrome) - isang kumbinasyon ng autoimmune hemolytic anemia at autoimmune thrombocytopenia.
ICD-10 D69 Purpura at iba pang kondisyon ng hemorrhagic
Coding ng thrombocytopenia ayon sa ICD 10
Ang mga platelet ay may mahalagang papel sa katawan ng tao at isang grupo ng mga selula ng dugo.
- 0 - purpura na sanhi ng isang reaksiyong alerdyi;
- 1 - mga depekto sa istraktura ng mga platelet na may normal na bilang;
- 2 - purpura ng isa pa, hindi thrombocytopenic na pinagmulan (sa kaso ng pagkalason);
- 3 – idiopathic thrombocytopenic purpura;
- 4 - iba pang mga pangunahing kakulangan sa platelet;
- 5 - pangalawang sugat;
- 6 - hindi natukoy na mga variant ng mga pathologies;
- 7 - iba pang mga uri ng pagdurugo (pseudogemophilia, nadagdagan ang hina ng mga daluyan ng dugo, at iba pa);
- 8 - hindi natukoy na mga kondisyon ng hemorrhagic.
Ang grupong ito ng mga sakit ay matatagpuan sa ilalim ng heading ng mga pathologies ng dugo, hematopoietic organs at immune disorder ng cellular origin.
Panganib ng thrombocytopenia
Dahil sa kalubhaan ng mga klinikal na pagpapakita, ang thrombocytopenia sa internasyonal na pag-uuri ng mga sakit ay naglalaman ng mga protocol ng pangangalagang pang-emergency para sa malubhang hemorrhagic syndromes.
Ang isang panganib sa buhay na may malakas na pagbaba sa bilang ng mga platelet ay lumilitaw kahit na ang mga gasgas ay lumitaw, dahil ang sugat ay hindi gumaling ng mga pangunahing namuong dugo at patuloy na dumudugo.
Ang mga taong may kakulangan ng mga puting selula ng dugo ay maaaring mamatay mula sa kusang panloob na pagdurugo, kaya ang sakit ay nangangailangan ng napapanahong pagsusuri at sapat na paggamot.
Magdagdag ng komento Kanselahin ang tugon
- Scottped sa Acute gastroenteritis
Ang self-medication ay maaaring mapanganib sa iyong kalusugan. Sa unang palatandaan ng sakit, kumunsulta sa isang doktor.
Pangalawang thrombocytopenia
Ang mga gamot na kadalasang nagiging sanhi ng thrombocytopenia ay nakalista sa Talahanayan. 16.5.
Ang heparin-induced thrombocytopenia ay isang heparin-induced, immune-mediated prothrombotic disorder na sinamahan ng thrombocytopenia at venous at/o arterial thrombosis.
Humigit-kumulang 1% ng mga pasyente ang nagkakaroon ng heparin-induced thrombocytopenia nang hindi bababa sa isang linggo pagkatapos gamitin ang heparin, at humigit-kumulang 50% ng mga ito ay nakakaranas ng thrombosis. Ang heparin-induced thrombocytopenia ay bahagyang mas karaniwan sa mga kababaihan.
Etiology at pathogenesis[baguhin]
Ang heparin-induced thrombocytopenia ay nagreresulta mula sa isang humoral na immune reaction na nakadirekta laban sa isang complex na kinasasangkutan ng endogenous platelet factor 4 at exogenous heparin; kinikilala lamang ng mga autoantibodies ang endogenous platelet factor 4 kapag pinagsama ito sa heparin. Ang immune complex na ito ay nag-a-activate ng circulating platelets sa pamamagitan ng kanilang surface FcγRIIA receptors, na humahantong sa thrombocytopenia at hypercoagulability. Ang mga katangian ng heparin (bovine > porcine), komposisyon nito (unfractionated > low molecular weight > fondaparinux), dosis (prophylactic > therapeutic > single), ruta ng pangangasiwa (subcutaneous > intravenous) at tagal ng pangangasiwa (higit sa 4 na araw > mas kaunti higit sa 4 na araw) ang lahat ng mga kadahilanan na tumutukoy sa pag-unlad at kalubhaan ng thrombocytopenia.
Mga klinikal na pagpapakita[baguhin]
Sa drug-induced thrombocytopenia, petechiae, gastrointestinal bleeding at hematuria ay karaniwang lumilitaw ilang oras pagkatapos ng pangangasiwa ng gamot. Ang tagal ng thrombocytopenia ay depende sa rate ng pag-aalis ng gamot. Karaniwan 7 araw pagkatapos ng paghinto nito, ang bilang ng platelet ay bumalik sa normal.
Maaaring mangyari ang thrombocytopenia na dulot ng Heparin sa anumang edad (> 3 buwan), ngunit bihira ang mga kaso sa mga bata. Karaniwang nagsisimula ang katamtamang thrombocytopenia 5-10 araw pagkatapos ng pangangasiwa ng heparin. Kung ang pasyente ay nalantad na sa heparin sa loob ng huling 100 araw, ang isang mabilis na reaksyon ay maaaring mangyari, na may pagbaba sa bilang ng platelet na nagaganap sa loob ng ilang minuto hanggang oras ng pangangasiwa ng heparin. Posible rin ang naantalang heparin-induced thrombocytopenia; nabubuo ang thrombocytopenia pagkatapos ng paghinto ng gamot. Ang thrombocytopenia ay karaniwang asymptomatic at bihira ang pagdurugo. Ang heparin-induced thrombocytopenia ay nauugnay sa isang mataas na panganib ng thrombotic complications (hal., pulmonary embolism, myocardial infarction, thrombotic stroke) na may malakas na predilection para sa arterial thrombosis ng extremity arteries at deep vein thrombosis. Ang karagdagang microvascular thrombosis ay maaaring humantong sa pagbuo ng venous gangrene/limb amputation. Kasama sa iba pang mga komplikasyon ang nekrosis ng balat sa mga lugar ng iniksyon ng heparin at mga reaksyon ng anaphylactoid (hal., lagnat, hypotension, pananakit ng kasukasuan, dyspnea, cardiopulmonary failure) kasunod ng intravenous bolus administration.
Pangalawang thrombocytopenia: Diagnosis[baguhin]
Ang diagnosis ng heparin-induced thrombocytopenia ay maaaring pinaghihinalaang batay sa klinikal na larawan - thrombocytopenia, trombosis, ang kawalan ng isa pang sanhi ng thrombocytopenia. Ang diagnosis ay nakumpirma sa pamamagitan ng pagtuklas ng mga antibodies sa endogenous platelet factor 4/heparin complex at kinumpirma ng pagtuklas ng mga pathological platelet-activating antibodies gamit ang serotonin release assay o isang heparin-induced platelet activation test.
Differential diagnosis[baguhin]
Ang mga pagkakaiba-iba ng diagnosis ay kinabibilangan ng non-immune heparin-associated thrombocytopenia (dahil sa direktang pakikipag-ugnayan ng heparin sa circulating platelets na nagaganap sa mga unang araw pagkatapos ng pangangasiwa ng heparin), pati na rin ang postoperative hemodilution, sepsis, non-heparin-induced thrombocytopenia, disseminated intravascular coagulation, at maramihang organ failure.
Pangalawang thrombocytopenia: Paggamot[baguhin]
Para sa ilang mga pasyente na tumatanggap ng heparin, inirerekomenda ang regular na pagsubaybay sa mga bilang ng platelet. Kung ang heparin-induced thrombocytopenia ay pinaghihinalaan o nakumpirma, ang paggamot ay upang ihinto ang heparin at gumamit ng alternatibong anticoagulant, alinman sa non-heparin anti-factor Xa (danaparoid, fondaparinux) o direktang thrombin inhibitors (hal., argatroban, bivalirudin). Ang warfarin ay kontraindikado sa panahon ng talamak na yugto ng thrombocytopenic dahil maaari itong maging sanhi ng microvascular thrombosis, na may potensyal para sa nekrosis ng ischemic limb (venous gangrene syndrome). Karaniwang nalulutas ang thrombocytopenia pagkatapos ng average na 4 na araw, na may mga halaga na higit sa 150 x 109/L, bagaman sa ilang mga kaso maaaring tumagal ito ng 1 linggo hanggang 1 buwan.
Ang pagbabala para sa pagbawi ng bilang ng platelet ay mabuti, ngunit maaaring mangyari ang mga komplikasyon sa postthrombotic (hal., pagputol ng paa sa 5-10% ng mga pasyente, stroke, bilateral hemorrhagic adrenal necrosis na may kakulangan sa adrenal). Ang pagkamatay mula sa heparin-induced thrombocytopenia (hal., fatal pulmonary embolism) ay nangyayari sa 5-10% ng mga kaso.
Pag-iwas[baguhin]
Iba pa [baguhin]
Thrombocytopenic purpura na sanhi ng pagsasalin ng pulang selula ng dugo
1. Klinikal na larawan. Ang thrombocytopenic purpura ay isang bihirang komplikasyon ng pagsasalin ng pulang selula ng dugo. Ito ay ipinahayag sa pamamagitan ng biglaang thrombocytopenia, pagdurugo mula sa mauhog lamad at petechiae, na nangyayari 7-10 araw pagkatapos ng pagsasalin ng dugo. Ang diagnosis ay batay sa medikal na kasaysayan. Ang form na ito ng thrombocytopenic purpura ay kadalasang nangyayari sa maraming kababaihan at mga taong sumailalim sa maraming pagsasalin ng red blood cell. Ayon sa mekanismo ng pag-unlad, ito ay katulad ng thrombocytopenia ng mga bagong silang na dulot ng maternal antibodies. Ang thrombocytopenic purpura, sanhi ng pagsasalin ng pulang selula ng dugo, ay nangyayari sa mga indibidwal na kulang sa Zw a antigen. Ipinakita na ang antigen na ito ay bahagi ng glycoprotein IIb/IIIa. Ang pagsasalin ng mga pulang selula ng dugo na hinaluan ng mga platelet na nagdadala ng Zw a antigen ay humahantong sa paglitaw ng mga antibodies sa antigen na ito. Ito ay pinaniniwalaan na sila ay nag-cross-react sa glycoprotein IIb/IIIa ng sariling mga platelet ng pasyente.
A. Ang mga pagsasalin ng platelet ay hindi ginagawa dahil kadalasang hindi ito epektibo. Bilang karagdagan, ang mga platelet donor sa sakit na ito ay maaari lamang 2% ng mga tao na ang mga platelet ay hindi nagdadala ng Zw a antigen.
b. Prednisone, 1-2 mg/kg/araw pasalita, binabawasan ang hemorrhagic syndrome at pinapataas ang bilang ng platelet.
V. Ang sakit ay kusang nawawala pagkatapos na ang dugo ng pasyente ay mapalaya mula sa mga platelet ng donor.
d. Kasunod nito, ang mga pulang selula ng dugo mula sa mga donor na kulang sa Zw a antigen ay dapat gamitin para sa pagsasalin ng dugo.
Thrombocytopenia: sintomas at paggamot
Thrombocytopenia - pangunahing sintomas:
- Mga pulang spot sa balat
- Pinalaki ang mga lymph node
- Lagnat
- Pinalaki ang mga lymph node sa leeg
- Minor hemorrhages sa balat at mauhog lamad
- Mga asul na spot sa balat
Ang isang sakit na nagdudulot ng pagbaba sa bilang ng mga platelet sa dugo ay tinatawag na thrombocytopenia. Ito mismo ang tatalakayin ng artikulo. Ang mga platelet ay maliliit na selula ng dugo na walang kulay at mahalagang bahagi na kasangkot sa pamumuo ng dugo. Ang sakit ay medyo malubha, dahil ang sakit ay maaaring humantong sa pagdurugo sa mga panloob na organo (lalo na sa utak), at ito ay nakamamatay.
Pag-uuri
Tulad ng karamihan sa mga medikal na sakit, ang thrombocytopenia ay may sariling pag-uuri, na nabuo batay sa mga pathogenetic na kadahilanan, sanhi, sintomas at iba't ibang mga pagpapakita.
Ayon sa criterion ng etiology, dalawang uri ng sakit ay nakikilala:
Ang mga ito ay nailalarawan sa pamamagitan ng katotohanan na ang pangunahing uri ay nagpapakita ng sarili bilang isang independiyenteng sakit, at ang pangalawang uri ay pinukaw ng isang bilang ng iba pang mga sakit o pathological abnormalities.
Ayon sa tagal ng sakit sa katawan ng tao, mayroong dalawang uri ng karamdaman: talamak at talamak. Talamak - nailalarawan sa pamamagitan ng isang maikling tagal ng epekto sa katawan (hanggang anim na buwan), ngunit ipinakita ng mga agarang sintomas. Ang talamak na anyo ay nailalarawan sa pamamagitan ng isang matagal na pagbaba sa mga platelet sa dugo (higit sa anim na buwan). Ito ay ang talamak na uri na mas mapanganib, dahil ang paggamot ay tumatagal ng hanggang dalawang taon.
Ayon sa pamantayan para sa kalubhaan ng sakit, na nailalarawan sa dami ng komposisyon ng mga platelet sa dugo, tatlong degree ay nakikilala:
- I - komposisyon ay 150–50x10 9 /l - ang criterion ng kalubhaan ay kasiya-siya;
- II - 50–20x10 9 / l - pinababang komposisyon, na nagpapakita ng sarili na may kaunting pinsala sa balat;
- III - 20x10 9 / l - nailalarawan sa pamamagitan ng hitsura ng panloob na pagdurugo sa katawan.
Ang pamantayan ng mga selula ng dugo sa katawan ay katumbas ng 0.00/µl. Ngunit nasa katawan ng babae na ang mga tagapagpahiwatig na ito ay patuloy na nagbabago. Ang mga pagbabago ay naiimpluwensyahan ng mga sumusunod na kadahilanan:
Lumilitaw ang mga platelet sa katawan mula sa bone marrow, na nag-synthesize ng mga selula ng dugo sa pamamagitan ng pagpapasigla ng mga megakaryocytes. Ang synthesized na mga plate ng dugo ay umiikot sa dugo sa loob ng pitong araw, pagkatapos ay paulit-ulit ang proseso ng kanilang pagpapasigla.
Ayon sa International Classification of Diseases of the Tenth Convocation (ICD-10), ang sakit na ito ay may sariling mga code:
- D50-D89 - mga sakit ng sistema ng sirkulasyon at iba pang mga uri ng kakulangan.
- D65-D69 - mga karamdaman sa pamumuo ng dugo.
Mga sanhi
Kadalasan ang sanhi ng sakit ay isang reaksiyong alerdyi ng katawan sa iba't ibang mga gamot, na nagreresulta sa thrombocytopenia na dulot ng droga. Sa ganitong karamdaman, ang katawan ay gumagawa ng mga antibodies na nakadirekta laban sa gamot. Ang mga gamot na nakakaapekto sa pagkakaroon ng kakulangan sa selula ng dugo ay kinabibilangan ng mga sedative, alkaloids at antibacterial agent.
Ang mga sanhi ng kakulangan ay maaari ding mga problema sa immune system na sanhi ng mga kahihinatnan ng mga pagsasalin ng dugo.
Ang sakit ay nagpapakita ng sarili lalo na madalas kapag ang mga grupo ng dugo ay hindi tumutugma. Ang autoimmune thrombocytopenia ay madalas na sinusunod sa katawan ng tao. Sa kasong ito, hindi nakikilala ng immune system ang mga platelet nito at tinatanggihan ang mga ito mula sa katawan. Bilang resulta ng pagtanggi, ang mga antibodies ay ginawa upang alisin ang mga dayuhang selula. Ang mga sanhi ng naturang thrombocytopenia ay:
- Pathological kidney failure at talamak na hepatitis.
- Lupus, dermatomyositis at scleroderma.
- Mga sakit na leukemic.
Kung ang sakit ay may binibigkas na anyo ng isang nakahiwalay na sakit, kung gayon ito ay tinatawag na idiopathic thrombocytopenia o Werlhof's disease (ICD-10 code: D69.3). Ang etiology ng idiopathic thrombocytopenic purpura (ICD-10:D63.6) ay nananatiling hindi maliwanag, ngunit ang mga medikal na siyentipiko ay may hilig na maniwala na ang sanhi ay isang namamana na predisposisyon.
Ang pagpapakita ng sakit ay tipikal din sa pagkakaroon ng congenital immunodeficiency. Ang ganitong mga tao ay pinaka-madaling kapitan sa mga salik na nagdudulot ng sakit, at ang mga dahilan para dito ay:
- pinsala sa pulang buto ng utak mula sa pagkakalantad sa mga gamot;
- Ang immunodeficiency ay humahantong sa pinsala sa mga megakaryocytes.
Mayroong isang produktibong katangian ng sakit, na sanhi ng hindi sapat na produksyon ng mga platelet ng utak ng buto. Sa kasong ito, ang kanilang kakulangan ay nangyayari, na sa huli ay nagiging karamdaman. Ang mga sanhi ay itinuturing na myelosclerosis, metastases, anemia, atbp.
Ang kakulangan ng mga platelet sa katawan ay sinusunod sa mga taong may pinababang komposisyon ng bitamina B12 at folic acid. Ang labis na radioactive o radiation exposure upang maging sanhi ng kakulangan sa selula ng dugo ay hindi maaaring iwasan.
Kaya, ang dalawang uri ng mga sanhi na nakakaimpluwensya sa paglitaw ng thrombocytopenia ay maaaring makilala:
- Na humahantong sa pagkasira ng mga selula ng dugo: idiopathic thrombocytopenic purpura, autoimmune disorder, cardiac surgery, clinical circulatory disorder sa mga buntis na kababaihan at mga side effect ng mga gamot.
- Nag-aambag sa isang pagbawas sa paggawa ng mga antibodies ng utak ng buto: mga impluwensya ng viral, metastatic manifestations, chemotherapy at radiation, pati na rin ang labis na pag-inom ng alkohol.
Mga sintomas
Ang mga sintomas ng sakit na thrombocytopenia ay may iba't ibang uri ng mga pagpapakita. Depende:
- una, mula sa sanhi ng paglitaw;
- pangalawa, sa likas na katangian ng sakit (talamak o talamak).
Ang mga pangunahing palatandaan ng pinsala sa katawan ay mga pagpapakita sa balat sa anyo ng mga pagdurugo at pagdurugo. Ang mga pagdurugo ay madalas na sinusunod sa mga limbs at torso. Posible ang pinsala sa mukha at labi ng isang tao. Upang ilarawan ang pagpapakita ng mga pagdurugo sa katawan ng tao, ipinakita ang larawan sa ibaba.
Ang thrombocytopenia ay nailalarawan sa pamamagitan ng mga sintomas ng matagal na pagdurugo pagkatapos ng pagbunot ng ngipin. Bukod dito, ang tagal ng pagdurugo ay maaaring isang araw o sinamahan ng ilang araw. Depende ito sa lawak ng sakit.
Sa mga sintomas, walang pagtaas sa laki ng atay, ngunit madalas na napansin ng mga doktor ang pagpapalaki ng mga lymph node ng cervical region. Ang hindi pangkaraniwang bagay na ito ay madalas na sinamahan ng pagtaas ng temperatura ng katawan sa mga antas ng subfebrile (mula 37.1 hanggang 38 degrees). Ang pagtaas sa rate ng akumulasyon ng pulang selula ng dugo sa katawan ay katibayan ng pagkakaroon ng isang sakit na tinatawag na lupus erythematosus.
Ang mga sintomas ng kakulangan sa platelet ay madaling maobserbahan pagkatapos kumuha ng dugo para sa pagsusuri. Ang dami ng komposisyon ay makabuluhang mag-iiba mula sa pinakamataas na pamantayan. Kapag bumababa ang bilang ng mga platelet sa dugo, tumataas ang laki nito. Ito ay makikita sa balat bilang ang hitsura ng pula at mala-bughaw na mga spot, na nagpapahiwatig ng pagbabago ng mga selula ng dugo. Mayroon ding pagkasira ng mga pulang selula ng dugo, na humahantong sa isang pagbawas sa dami ng komposisyon, ngunit sa parehong oras ang bilang ng mga reticulocytes ay tumataas. Mayroong isang kababalaghan ng isang paglilipat sa leukocyte formula sa kaliwa.
Ang katawan ng tao na may pinababang komposisyon ng mga selula ng dugo ay nailalarawan sa pamamagitan ng pagtaas sa komposisyon ng mga megakaryocytes, na sanhi ng madalas at malawak na pagdurugo. Ang tagal ng pamumuo ng dugo ay kapansin-pansing tumaas, at ang pagbawas sa pamumuo ng dugo na inilabas mula sa sugat ay nabawasan.
Ayon sa mga sintomas ng sakit, tatlong antas ng mga komplikasyon ay nakikilala: banayad, katamtaman at malubha.
Ang mga banayad na degree ay karaniwang mga sanhi ng sakit sa mga kababaihan na may matagal at mabigat na regla, gayundin sa intradermal bleeding at nasal hemorrhages. Ngunit sa banayad na yugto, ang pag-diagnose ng sakit ay napakahirap, kaya ang pagkakaroon ng sakit ay maaaring kumpirmahin lamang pagkatapos ng isang detalyadong medikal na pagsusuri.
Ang average na antas ay nailalarawan sa pamamagitan ng paglitaw ng isang hemorrhagic rash sa buong katawan, na binubuo ng maraming pinpoint hemorrhages sa ilalim ng balat at sa mauhog lamad.
Ang mga malubhang grado ay nailalarawan sa pamamagitan ng mga gastrointestinal disorder na dulot ng pagdurugo. Ang bilang ng platelet sa dugo ay hanggang 25x10 9/l.
Ang mga sintomas ng pangalawang thrombocytopenia ay may katulad na mga tampok.
Pagbubuntis at karamdaman: sintomas
Ang thrombocytopenia sa mga buntis na kababaihan ay nailalarawan sa pamamagitan ng mga makabuluhang pagbabago sa dami ng komposisyon ng mga selula sa dugo ng mga kababaihan. Kung walang diagnosis ng sakit sa mga buntis na kababaihan, ngunit ang tagapagpahiwatig ng komposisyon ng platelet ay bahagyang bumababa, ito ay nagpapahiwatig na ang kanilang mahahalagang aktibidad ay bumababa at ang kanilang pakikilahok sa paligid ng sirkulasyon ng dugo ay tumataas.
Kung mayroong isang pinababang komposisyon ng mga platelet sa dugo ng isang buntis, kung gayon ang mga ito ay direktang mga kinakailangan para sa pag-unlad ng sakit. Ang mga dahilan para sa pagbawas ng bilang ng mga platelet ay ang mataas na rate ng pagkamatay ng mga katawan na ito at mababang rate ng pagbuo ng mga bago. Ang mga klinikal na palatandaan ay nailalarawan sa pamamagitan ng subcutaneous hemorrhages. Ang mga sanhi ng kakulangan ng walang kulay na mga selula ay hindi tamang komposisyon at mga pamantayan sa nutrisyon o isang maliit na halaga ng pagkonsumo ng pagkain, pati na rin ang pinsala sa immune system at iba't ibang pagkawala ng dugo. Sa pamamagitan ng prosesong ito, ang mga corpuscle ay ginawa ng bone marrow sa maliit na dami o may hindi regular na hugis.
Ang thrombocytopenia sa panahon ng pagbubuntis ay lubhang mapanganib, kaya ang isyu ng diagnosis, at lalo na ang paggamot, ay binibigyan ng pinakamataas na atensyon. Ang panganib ay ang kakulangan ng mga platelet sa dugo ng ina sa panahon ng pagbubuntis ay nag-aambag sa pagdurugo sa bata. Ang pinaka-mapanganib na pagdurugo sa sinapupunan ay tserebral, ang resulta nito ay nailalarawan sa mga nakamamatay na kahihinatnan para sa fetus. Sa unang palatandaan ng naturang kadahilanan, ang doktor ay gumagawa ng desisyon tungkol sa napaaga na kapanganakan upang maalis ang mga kahihinatnan.
Trombocytopenia ng pagkabata: mga sintomas
Ang thrombocytopenia sa mga bata ay medyo bihira. Kasama sa pangkat ng panganib ang mga batang nasa edad ng paaralan, na ang insidente ay mas karaniwan sa taglamig at tagsibol.
Ang thrombocytopenia at ang mga sintomas nito sa mga bata ay halos hindi naiiba sa mga matatanda, ngunit mahalaga para sa mga magulang na masuri ito batay sa mga unang palatandaan sa mga unang yugto ng pag-unlad ng sakit. Kasama sa mga sintomas ng mga bata ang madalas na pagdurugo mula sa lukab ng ilong at ang paglitaw ng maliliit na pantal sa katawan. Sa una, lumilitaw ang pantal sa mas mababang mga paa't kamay, at pagkatapos ay maaari silang maobserbahan sa mga bisig. Sa mga maliliit na pasa, maga at hematoma ang nangyayari. Ang ganitong mga palatandaan ay kadalasang hindi nagiging sanhi ng pag-aalala sa mga magulang, dahil sa kawalan ng mga sintomas ng sakit. Ito ay isang mahalagang pagkakamali, dahil ang anumang sakit sa advanced na anyo nito ay mapanganib.
Ang pagdurugo ng mga gilagid ay nagpapahiwatig ng kakulangan ng mga platelet sa dugo sa parehong mga bata at matatanda. Sa kasong ito, ang mga feces sa isang taong may sakit, at mas madalas sa mga bata, ay pinalabas kasama ng mga namuong dugo. Hindi maitatanggi ang pagdurugo dahil sa pag-ihi.
Depende sa antas ng epekto ng sakit sa immune system, ang isang pagkakaiba ay ginawa sa pagitan ng immune at non-immune platelet deficiency. Ang immune thrombocytopenia ay sanhi ng napakalaking pagkamatay ng mga selula ng dugo sa ilalim ng impluwensya ng mga antibodies. Sa ganoong sitwasyon, ang sariling mga selula ng dugo ng immune system ay hindi nakikilala at tinatanggihan mula sa katawan. Ang di-immune na sakit ay nagpapakita ng sarili sa pamamagitan ng pisikal na epekto sa mga platelet ng dugo.
Mga diagnostic
Ang isang tao ay dapat masuri sa mga unang palatandaan at sintomas ng sakit. Ang pangunahing paraan ng pagsusuri ay isang klinikal na pagsusuri sa dugo, ang mga resulta kung saan nagpapakita ng isang larawan ng dami ng komposisyon ng mga platelet.
Kung ang isang paglihis sa bilang ng mga selula ng dugo sa katawan ay nakita, isang indikasyon ay ibinibigay para sa pagsusuri sa bone marrow. Kaya, ang pagkakaroon ng megakaryocytes ay natutukoy. Kung wala sila, kung gayon ang pagbuo ng thrombus ay may kapansanan, at ang kanilang presensya ay nagpapahiwatig ng pagkasira ng mga platelet o ang kanilang pagtitiwalag sa pali.
Ang mga sanhi ng kakulangan ay nasuri gamit ang:
- genetic na pagsusuri;
- electrocardiograms;
- mga pagsubok para sa pagkakaroon ng mga antibodies;
- pagsusuri sa ultrasound;
- X-ray at endoscopy.
Ang thrombocytopenia sa panahon ng pagbubuntis ay nasuri gamit ang isang coagulogram, o, sa simpleng mga termino, isang pagsusuri sa pamumuo ng dugo. Ang pagsusuri na ito ay nagpapahintulot sa iyo na tumpak na matukoy ang komposisyon ng mga platelet sa dugo. Ang kurso ng proseso ng kapanganakan ay depende sa bilang ng mga platelet.
Paggamot
Ang paggamot sa thrombocytopenia ay nagsisimula sa therapy, kung saan ang isang gamot na tinatawag na Prednisolone ay inireseta sa ospital.
Mahalaga! Ang mga pamamaraan ng paggamot ay mahigpit na inireseta ng dumadating na manggagamot pagkatapos lamang sumailalim sa naaangkop na pagsusuri at pag-diagnose ng sakit.
Ang dosis ng gamot ay ipinahiwatig sa mga tagubilin, ayon sa kung saan ang 1 ml ng gamot ay kinuha bawat 1 kg ng timbang ng katawan. Habang lumalaki ang sakit, ang dosis ay tumataas ng 1.5-2 beses. Sa mga unang yugto, ang karamdaman ay nailalarawan sa pamamagitan ng isang mabilis at epektibong paggaling, kaya pagkatapos ng pagkuha ng gamot, maaari mong mapansin ang isang pagpapabuti sa kalusugan sa loob ng ilang araw. Ang gamot ay nagpapatuloy hanggang ang tao ay ganap na gumaling, na dapat kumpirmahin ng dumadating na manggagamot.
Ang epekto ng glucocorticosteroids ay may positibong epekto sa paglaban sa karamdaman, ngunit sa karamihan ng mga kaso nawawala lamang ang mga sintomas, at nananatili ang sakit. Ginagamit upang gamutin ang kakulangan sa mga bata at kabataan.
Ang paggamot ng idiopathic na talamak na thrombocytopenia ay isinasagawa sa pamamagitan ng pag-alis ng pali. Ang pamamaraang ito sa medisina ay tinatawag na splenectomy at nailalarawan sa mga positibong epekto nito. Bago ang operasyon, ang dosis ng Prednisolone ay nadagdagan ng tatlong beses. Bukod dito, ito ay iniksyon hindi sa isang kalamnan, ngunit direkta sa isang ugat ng tao. Pagkatapos ng splenectomy, ang pangangasiwa ng gamot sa parehong mga dosis ay nagpapatuloy hanggang sa dalawang taon. Pagkatapos lamang lumipas ang tinukoy na panahon ay isasagawa ang pagsusuri at sertipikasyon ng tagumpay ng splenectomy.
Kung ang operasyon sa pagtanggal ay hindi matagumpay, ang pasyente ay inireseta immunosuppressive chemotherapy na may cytostatics. Kabilang sa mga gamot na ito ang: Azathioprine at Vincristine.
Kapag ang isang nakuha na kakulangan ng isang hindi-immune na kalikasan ay nasuri, ang thrombocytopenia ay ginagamot nang may sintomas sa pamamagitan ng pagkuha ng mga estrogen, progestin at androxon.
Ang mas malubhang anyo ng idiopathic thrombocytopenia ay sanhi ng labis na pagdurugo. Ang pagsasalin ng dugo ay isinasagawa upang maibalik ang dugo. Ang paggamot sa mga malalang kaso ay nangangailangan ng paghinto ng mga gamot na maaaring negatibong makaapekto sa kakayahan ng mga platelet na bumuo ng mga clots.
Matapos masuri ang sakit, ang pasyente ay nakarehistro at isang pamamaraan ng pagsusuri ay nagaganap hindi lamang ng pasyente, kundi pati na rin ng kanyang mga kamag-anak upang mangolekta ng isang namamana na kasaysayan.
Sa mga bata, ang karamdaman ay maaaring gamutin nang maayos at walang mga komplikasyon, ngunit sa ilang mga kaso ang posibilidad ng symptomatic therapy ay hindi maaaring maalis.
Ang paggamot ng thrombocytopenia gamit ang tradisyunal na gamot ay mayroon ding mga makabuluhang tagumpay. Una sa lahat, upang mapupuksa ang problema ng kakulangan sa platelet sa dugo, dapat mong isama ang pulot at mga walnuts sa iyong diyeta. Ang mga decoction ng nettle at rosehip dahon ay nakakatulong din. Para sa mga hakbang sa pag-iwas, ginagamit ang birch, raspberry o beet juice.
Kung sa tingin mo ay mayroon kang Thrombocytopenia at ang mga sintomas na katangian ng sakit na ito, kung gayon ang isang hematologist ay makakatulong sa iyo.
Iminumungkahi din namin ang paggamit ng aming online na serbisyo sa diagnostic ng sakit, na pumipili ng mga posibleng sakit batay sa mga ipinasok na sintomas.
Ang dipterya ay isang nakakahawang sakit na dulot ng pagkakalantad sa isang partikular na bacterium, ang paghahatid nito (impeksyon) ay nangyayari sa pamamagitan ng airborne droplets. Ang dipterya, ang mga sintomas kung saan ay ang pag-activate ng proseso ng nagpapasiklab na pangunahin sa nasopharynx at oropharynx, ay nailalarawan din ng magkakatulad na mga pagpapakita sa anyo ng pangkalahatang pagkalasing at isang bilang ng mga sugat na direktang nakakaapekto sa excretory, nervous at cardiovascular system.
Ang tigdas ay isang talamak na nakakahawang sakit, ang antas ng pagkamaramdamin kung saan ay halos 100%. Tigdas, ang mga sintomas nito ay lagnat, isang nagpapasiklab na proseso na nakakaapekto sa mga mucous membrane oral cavity at upper respiratory tract, ang hitsura ng isang maculopapular na pantal sa balat, pangkalahatang pagkalasing at conjunctivitis, ay isa sa mga pangunahing sanhi ng pagkamatay ng maliliit na bata.
Ang Leptospirosis ay isang nakakahawang sakit na sanhi ng mga partikular na pathogens ng Leptospira genus. Pathological na proseso Pangunahing nakakaapekto ito sa mga capillary, pati na rin sa atay, bato at kalamnan.
Ang pharyngomycosis (tonsillomycosis) ay isang patolohiya ng mauhog lamad ng pharynx ng talamak o talamak, ang pangunahing dahilan ng pag-unlad nito ay ang impeksiyon ng katawan ng fungi. Ang pharyngomycosis ay nakakaapekto sa mga tao mula sa ganap na lahat ng pangkat ng edad, kabilang ang mga bata. Bihirang mangyari ang sakit sa isang nakahiwalay na anyo.
Ang Erythema toxicum ay isang sakit na umuunlad sa balat ang isang tao ay nagkakaroon ng polymorphic rash. Ang sakit ay kadalasang nakakaapekto sa mga bagong panganak na bata, ngunit ang paglitaw nito sa mga pasyenteng may sapat na gulang ay posible. Ang erythema toxicum ng bagong panganak ay nabubuo sa 50% ng mga sanggol sa mga unang araw ng kanilang buhay. Ang kundisyong ito sumasalamin sa proseso ng pagbagay ng bata sa kapaligiran, gayundin sa mga panlabas na salik.
Sa tulong ng ehersisyo at pag-iwas, karamihan sa mga tao ay magagawa nang walang gamot.
Sintomas at paggamot ng mga sakit ng tao
Ang pagpaparami ng mga materyales ay posible lamang sa pahintulot ng administrasyon at nagpapahiwatig ng isang aktibong link sa pinagmulan.
Ang lahat ng impormasyong ibinigay ay napapailalim sa ipinag-uutos na konsultasyon sa iyong dumadating na manggagamot!
Mga tanong at mungkahi:
ICD code: D69.6
Thrombocytopenia, hindi natukoy
Thrombocytopenia, hindi natukoy
Maghanap
- Maghanap sa pamamagitan ng ClassInform
Maghanap sa lahat ng mga classifier at reference na libro sa website ng ClassInform
Maghanap sa pamamagitan ng TIN
- OKPO ng TIN
Maghanap ng OKPO code ayon sa INN
Maghanap ng OKTMO code ayon sa INN
Maghanap ng OKATO code ayon sa INN
Maghanap ng OKOPF code sa pamamagitan ng TIN
Maghanap ng OKOGU code ayon sa INN
Maghanap ng OKFS code sa pamamagitan ng TIN
Maghanap ng OGRN sa pamamagitan ng TIN
Maghanap para sa TIN ng isang organisasyon sa pamamagitan ng pangalan, TIN ng isang indibidwal na negosyante sa pamamagitan ng buong pangalan
Sinusuri ang katapat
- Sinusuri ang katapat
Impormasyon tungkol sa mga katapat mula sa database ng Federal Tax Service
Mga Converter
- OKOF hanggang OKOF2
Pagsasalin ng OKOF classifier code sa OKOF2 code
Pagsasalin ng OKDP classifier code sa OKPD2 code
Pagsasalin ng OKP classifier code sa OKPD2 code
Pagsasalin ng OKPD classifier code (OK(KPES 2002)) sa OKPD2 code (OK(KPES 2008))
Pagsasalin ng OKUN classifier code sa OKPD2 code
Pagsasalin ng OKVED2007 classifier code sa OKVED2 code
Pagsasalin ng OKVED2001 classifier code sa OKVED2 code
Pagsasalin ng OKATO classifier code sa OKTMO code
Pagsasalin ng HS code sa OKPD2 classifier code
Pagsasalin ng OKPD2 classifier code sa HS code
Pagsasalin ng OKZ-93 classifier code sa OKZ-2014 code
Mga pagbabago sa classifier
- Mga Pagbabago 2018
Feed ng mga pagbabago sa classifier na may bisa
All-Russian na mga classifier
- ESKD classifier
All-Russian classifier ng mga produkto at mga dokumento ng disenyo OK
All-Russian classifier ng mga bagay ng administrative-territorial division OK
All-Russian currency classifier OK (MK (ISO 4)
All-Russian classifier ng mga uri ng cargo, packaging at packaging materials OK
All-Russian Classifier ng Mga Uri ng Economic Activities OK (NACE Rev. 1.1)
All-Russian Classifier ng Mga Uri ng Economic Activities OK (NACE REV. 2)
All-Russian classifier ng hydropower resources OK
All-Russian classifier ng mga unit ng pagsukat OK(MK)
All-Russian classifier ng mga trabaho OK (MSKZ-08)
All-Russian classifier ng impormasyon tungkol sa populasyon OK
All-Russian classifier ng impormasyon sa panlipunang proteksyon ng populasyon. OK (valid hanggang 12/01/2017)
All-Russian classifier ng impormasyon sa panlipunang proteksyon ng populasyon. OK (valid mula 12/01/2017)
All-Russian classifier ng primary vocational education OK (valid hanggang 07/01/2017)
All-Russian Classifier of Government Bodies OK 006 – 2011
All-Russian classifier ng impormasyon tungkol sa all-Russian classifiers. OK
All-Russian classifier ng organisasyonal at legal na mga form OK
All-Russian classifier ng mga fixed asset OK (valid hanggang 01/01/2017)
All-Russian classifier ng mga fixed asset OK (SNA 2008) (valid mula 01/01/2017)
All-Russian product classifier OK (valid hanggang 01/01/2017)
All-Russian classifier ng mga produkto ayon sa uri ng pang-ekonomiyang aktibidad OK (CPES 2008)
All-Russian classifier ng mga propesyon ng manggagawa, mga posisyon ng empleyado at mga kategorya ng taripa OK
All-Russian classifier ng mga mineral at tubig sa lupa. OK
All-Russian classifier ng mga negosyo at organisasyon. OK 007–93
All-Russian classifier ng mga pamantayang OK (MK (ISO/infko MKS))
All-Russian Classifier of Specialty of Higher Scientific Qualification OK
All-Russian classifier ng mga bansa sa mundo OK (MK (ISO 3)
All-Russian classifier ng mga specialty sa edukasyon OK (valid hanggang 07/01/2017)
All-Russian classifier ng mga specialty sa edukasyon OK (valid mula 07/01/2017)
All-Russian classifier ng transformational na mga kaganapan OK
All-Russian Classifier ng Munisipal na Teritoryo OK
All-Russian Classifier of Management Documentation OK
All-Russian classifier ng mga anyo ng pagmamay-ari OK
All-Russian classifier ng mga pang-ekonomiyang rehiyon. OK
All-Russian classifier ng mga serbisyo sa populasyon. OK
Nomenclature ng kalakal ng aktibidad sa ekonomiya ng dayuhan (EAEU CN FEA)
Classifier ng mga uri ng pinahihintulutang paggamit ng mga land plot
Classifier ng mga operasyon ng pangkalahatang sektor ng pamahalaan
Katalogo ng klasipikasyon ng pederal na basura (valid hanggang Hunyo 24, 2017)
Katalogo ng pag-uuri ng pederal na basura (valid mula Hunyo 24, 2017)
Mga internasyonal na klasipikasyon
Pangkalahatang decimal classifier
Internasyonal na Pag-uuri ng mga Sakit
Anatomical-therapeutic-chemical classification ng mga gamot (ATC)
Ika-11 na edisyon ng International Classification ng Goods and Services
International Industrial Design Classification (10th Revision) (LOC)
Mga direktoryo
Pinag-isang Direktoryo ng Taripa at Kwalipikasyon ng mga Trabaho at Propesyon ng mga Manggagawa
Pinag-isang direktoryo ng kwalipikasyon ng mga posisyon ng mga tagapamahala, espesyalista at empleyado
Direktoryo ng mga propesyonal na pamantayan para sa 2017
Mga sample mga paglalarawan ng trabaho isinasaalang-alang ang mga propesyonal na pamantayan
Mga pamantayang pang-edukasyon ng estadong pederal
All-Russian vacancy database Magtrabaho sa Russia
State cadastre ng sibilyan at serbisyo ng mga armas at bala para sa kanila
Kalendaryo ng produksyon para sa 2017
Kalendaryo ng produksyon para sa 2018
RCHR ( Sentro ng Republikano pagpapaunlad ng pangangalagang pangkalusugan ng Ministri ng Kalusugan ng Republika ng Kazakhstan)
Bersyon: Mga klinikal na protocol ng Ministry of Health ng Republika ng Kazakhstan - 2016
Idiopathic thrombocytopenic purpura (D69.3)
Oncology ng mga Bata, Pediatrics
Pangkalahatang Impormasyon
Maikling Paglalarawan
Naaprubahan
Pinagsamang Komisyon sa Kalidad ng Pangangalagang Pangkalusugan
Ministry of Health at Social Development ng Republika ng Kazakhstan
napetsahan noong Nobyembre 29, 2016
Protocol No. 16
Immune thrombocytopenia- isang sakit na autoimmune na nailalarawan sa pamamagitan ng nakahiwalay na thrombocytopenia (mas mababa sa 100,000/μl) na may pare-pareho/nadagdagang bilang ng mga megakaryocytes sa bone marrow at ang pagkakaroon ng mga antiplatelet antibodies sa ibabaw ng mga platelet ng dugo at sa plasma ng mga pasyente, kadalasang kumikilos sa lamad. glycoprotein complexes IIb/IIIa at/o GPIb/IX, na humahantong sa pagkasira ng mga platelet ng mga selula ng phagocytic mononuclear cell system, na ipinakita ng hemorrhagic syndrome.
Kaugnayan ng ICD-10 at ICD-9 code
| ICD-10 | ICD-9 | ||
| Code | Pangalan | Code | Pangalan |
| D69.3 | immune thrombocytopenia | - | - |
Petsa ng pagbuo ng protocol: 2016
Mga gumagamit ng protocol: Mga GP, therapist, cardiologist, hematologist, pediatrician, oncologist.
Antas ng sukat ng ebidensya
| A | Isang mataas na kalidad na meta-analysis, sistematikong pagsusuri ng mga RCT, o malalaking RCT na may napakababang posibilidad (++) ng bias, ang mga resulta nito ay maaaring gawing pangkalahatan sa isang naaangkop na populasyon. |
| SA | Mataas na kalidad (++) na sistematikong pagsusuri ng cohort o case-control na pag-aaral, o Mataas na kalidad (++) na cohort o case-control na pag-aaral na may napakababang panganib ng bias, o mga RCT na may mababang (+) panganib ng bias, ang ang mga resulta nito ay maaaring gawing pangkalahatan sa isang naaangkop na populasyon. |
| SA |
Cohort o case-control study o kinokontrol na pag-aaral nang walang randomization na may mababang panganib ng bias (+). Ang mga resulta nito ay maaaring i-generalize sa nauugnay na populasyon o RCT na may napakababa o mababang panganib ng bias (++ o +), ang mga resulta nito ay hindi maaaring direktang pangkalahatan sa nauugnay na populasyon. |
| D | Serye ng kaso o hindi makontrol na pag-aaral o opinyon ng eksperto. |
Pag-uuri
Pag-uuriAmerican Society of Hematology, 2013:
Sa daloy:
· bagong nakilala - tagal hanggang 3 buwan;
· persistent (protracted) ITP - tagal 3-12 buwan;
Talamak na ITP - tagal ng higit sa 12 buwan.
Ayon sa kalubhaan ng hemorrhagic syndrome:
· malubha - mga pasyente na may makabuluhang pagdurugo, anuman ang antas ng platelet. Mga kaso na sinamahan ng mga sintomas ng pagdurugo sa simula ng sakit, na nangangailangan ng pagsisimula ng therapy, o mga kaso ng pagpapatuloy ng pagdurugo na may pangangailangan para sa karagdagang mga therapeutic benefits iba't ibang gamot, pagtaas ng bilang ng platelet, o pagtaas ng dosis ng mga gamot na ginamit.
· matigas ang ulo - kawalan ng kakayahang makakuha ng tugon o kumpletong tugon (mga platelet na mas mababa sa 30x109/l) sa therapy pagkatapos ng splenectomy; pagkawala ng tugon pagkatapos ng splenectomy at pangangailangan paggamot sa droga upang mabawasan ang klinikal na makabuluhang pagdurugo. Sa kasong ito, ang isang paulit-ulit na pagsusuri ay kinakailangan upang ibukod ang iba pang mga sanhi ng thrombocytopenia at kumpirmahin ang diagnosis ng ITP. Pangunahing matatagpuan sa mga matatanda.
Sa pamamagitan ng mga yugto; Standardisasyon ng ITP, Set 2006 IMBACH]:

Diagnostics (klinik para sa outpatient)
OUTPATIENT DIAGNOSTICS
Mga pamantayan sa diagnostic: NB! Ang pangunahing immune thrombocytopenia ay nasuri kapag ang mga platelet ay bumaba sa mas mababa sa 100x109/l, na hindi kasama ang iba pang mga sanhi ng thrombocytopenia.
Mga pamantayan sa diagnostic para sa diagnosis:
Mga reklamo:
nadagdagan ang pagdurugo mula sa mauhog lamad;
Anamnesis:
· pagdurugo ng ilong, pagdurugo ng gilagid;
· menorrhagia, metrorrhagia;
· pagdurugo sa sclera;
· pagdurugo sa utak;
· hematuria;
· pagdurugo mula sa gastrointestinal tract (pagsusuka ng dugo, melena);
· hemorrhagic rashes sa anyo ng petechiae at ecchymoses sa balat.
Eksaminasyong pisikal:
Pangkalahatang inspeksyon:
Mga katangian ng cutaneous hemorrhagic syndrome:
· lokasyon at laki ng petechiae at mga pasa;
· pagkakaroon ng mga pagdurugo sa oral mucosa, conjunctivae;
dugong dumadaloy pababa pader sa likod lalaugan;
· anomalya ng istraktura ng mukha (tatsulok na mukha, maliliit na mata, epicanthus, maliliit na tampok ng mukha) at mga limbs (anomalya ng 1st finger ng mga kamay, anim na daliri, syndactyly, clinodactyly);
Pananaliksik sa laboratoryo:
· CBC na may manu-manong pagkalkula ng leukocyte formula at platelet morphology - sa hemogram Ang nakahiwalay na thrombocytopenia ay nabanggit - isang pagbawas sa mga platelet na mas mababa sa 100x10 9 / l nang walang mga pagbabago sa mga parameter ng leukocyte at erythrogram. Sa ilang mga kaso maaari itong nakarehistro posthemorrhagic anemia, mga pagbabago sa leukogram na nauugnay sa isang magkakatulad na nakakahawang sakit, allergy;
Hindi.
Diagnostic algorithm sa antas ng outpatient:

Diagnostics (ospital)
DIAGNOSTICS SA ANTAS NG INPATIENT
Mga pamantayan sa diagnostic:
Mga reklamo: tingnan ang antas ng outpatient.
Anamnesis:
Tagal at likas na katangian ng pagdurugo;
· pagbabakuna (lalo na ang pinagsamang pagbabakuna laban sa tigdas, beke at rubella) 2-3 linggo bago ang pagbuo ng hemorrhagic syndrome;
· inilipat (respiratory viral, rubella, infectious mononucleosis) 2-3 linggo bago ang pagbuo ng hemorrhagic syndrome;
· paggamit ng mga gamot (sa partikular na heparin) sa huling 2-3 linggo;
pagkakaroon ng sakit sa buto at pagbaba ng timbang;
Eksaminasyong pisikal: tingnan ang antas ng outpatient .
Pananaliksik sa laboratoryo:
· UAC na may manu-manong pagkalkula ng leukocyte formula at platelet morphology - ang hemogram ay nagpapakita ng nakahiwalay na thrombocytopenia - isang pagbawas sa mga platelet na mas mababa sa 100x109/l nang hindi binabago ang mga halaga ng leukocyte at erythrogram. Sa ilang mga kaso, ang posthemorrhagic anemia at mga pagbabago sa leukogram na nauugnay sa isang magkakatulad na nakakahawang sakit o allergy ay maaaring maitala;
Instrumental na pag-aaral: Hindi.
Diagnostic algorithm sa nakatigil na antas: Hindi.

Listahan ng mga pangunahing mga hakbang sa diagnostic isinasagawa sa nakatigil na antas:
· CBC (pagbibilang ng mga platelet at reticulocytes sa isang smear);
· uri ng dugo at Rh factor;
· biochemical blood test (protina, albumin, ALT, ACaT, bilirubin, creatinine, urea, dextrose);
· myelogram: hyperplasia ng megakaryocyte lineage na may paglitaw ng mga batang henerasyon ng megakaocytes at mas mataas na nilalaman ng kanilang mga precursors;
· tagal ng pagdurugo ayon kay Sukharev;
· OAM;
· ELISA para sa mga marker ng viral hepatitis (HbsAg);
ELISA para sa mga viral marker hepatitis HCV;
· ELISA para sa mga HIV marker.
Listahan ng mga karagdagang diagnostic na pagsusuri na isinagawa sa antas ng ospital:
· biochemical analysis: GGTP, electrolytes;
· coagulogram;
· ELISA para sa antithrombotic antibodies;
Immunophenotyping ng peripheral blood cells;
· immunogram;
· antiphospholipid antibodies;
PCR para sa mga impeksyon sa viral ( viral hepatitis, cytomegalovirus, herpes simplex virus, Epstein-Barr virus, Varicella/Zoster virus);
· echocardiography;
· Ultrasound ng mga organo ng tiyan (atay, pali, pancreas, gallbladder, lymph nodes, bato), mediastinum, retroperitoneum at pelvis - upang ibukod ang pagdurugo sa mga panloob na organo;
· computed tomography ng utak: ginanap kung may hinala ng intracranial hemorrhage - sakit ng ulo, pagsusuka, paresis, mga kaguluhan ng kamalayan; upang ibukod ang stroke;
· Ultrasound ng OBP.
Differential diagnosis
| Diagnosis | Katuwiran para sa differential diagnosis | Survey | Pamantayan sa pagbubukod ng diagnosis |
| TAR syndrome | Nailalarawan sa pamamagitan ng patolohiya ng mga megakaryocytes at platelet na may kanilang hypoplasia at dysfunction, na humahantong sa pagdurugo | Koleksyon ng mga reklamo at anamnesis, paraan ng pisikal na pagsusuri. | Nailalarawan sa pamamagitan ng kawalan ng radial bones, congenital pathology ng megakaryocytes at platelets kasama ang kanilang hypoplasia at dysfunction, na humahantong sa pagdurugo. Ang sakit ng mga bata ay kadalasang sinasamahan ng mga congenital organ abnormalities (madalas na mga depekto sa puso) |
| Aplastic anemia | Sa mga blood smear, ang isolated thrombocytopenia ay kadalasang malalim hanggang sa matukoy ang mga single blood platelet. | CBC na may pagbibilang ng leukocyte formula, reticulocytes. Myelogram, trephine biopsy. | Ang bone marrow aspirate ay mahirap sa nuclear elements. Ang kabuuang porsyento ng mga elemento ng cellular ay nabawasan. Sa histological na paghahanda ng trephine biopsy specimens ng iliac bones, ang bone marrow aplasia na may kapalit ng adipose tissue ay hindi kasama ang ITP. Ang mga antas ng bakal ay normal o mataas. |
| Myelodysplastic syndrome | Hemorrhagic syndrome | CBC (na may bilang ng leukocyte, bilang ng reticulocyte). Myelogram, biopsy ng trephine. | Ang MDS ay nailalarawan sa pamamagitan ng mga palatandaan ng dyspoiesis, labis na pagsabog sa bone marrow, chromosomal aberrations, na hindi kasama ang ITP |
| Hematoblastoses | Pancytopenia, hemorrhagic syndrome | CBC (na may bilang ng leukocyte, bilang ng reticulocyte). Myelogram. | Ang mga resulta ng flow cytometry, immunohistochemical, at histological na pagsusuri ng bone marrow ay hindi kasama ang ITP. |
| Paroxysmal nocturnal hemoglobinuria | Hemorrhagic syndrome |
UAC; kimika ng dugo; Coagulogram; OAM; IFT sa PNG. |
Ang PNH ay nailalarawan sa pamamagitan ng hemosiderinuria, hemoglobinuria, pagtaas ng antas ng bilirubin, LDH, at pagbaba o kawalan ng haptoglobin. Ang pagdurugo ay bihirang maobserbahan; ang hypercoagulation (pag-activate ng mga inducer ng aggregation) ay tipikal. Hindi kasama kung walang PNH clone batay sa mga resulta ng IFT. |
| Megaloblastic anemia. | thrombocytopenia |
CBC + peripheral na morpolohiya ng dugo; Myelogram; Biochemical blood test (cyanocobalamin at folic acid level). |
Ang mga hindi direktang palatandaan na katangian ng megaloblastic anemia ay isang pagtaas sa average na nilalaman ng hemoglobin sa mga erythrocytes, isang pagtaas sa average na dami ng mga erythrocytes, at ang megaloblastic na uri ng hematopoiesis ayon sa myelogram. Hindi tulad ng ITP, sa megaloblastic anemia, sa kabila ng thrombocytopenia, walang hemorrhagic syndrome. |
| Thrombotic thrombocytopenic purpura. | Hemorrhagic syndrome |
UAC; Ultrasound ng OBP; Pagtatasa ng katayuan sa neurological; X-ray ng mga kasukasuan. |
Ibinukod sa batayan mga sintomas ng neurological, ang pagbuo ng maramihang mga clots ng dugo, articular syndrome, madalas na pinalaki ang atay at pali. |
Paggamot sa ibang bansa
Magpagamot sa Korea, Israel, Germany, USA
Kumuha ng payo sa medikal na turismo
Paggamot
Droga ( aktibong sangkap), ginagamit sa paggamot
| Hemostatic sponge |
| Azithromycin |
| Alemtuzumab |
| Amoxicillin |
| Acyclovir |
| Dexamethasone |
| Immunoglobulin G normal ng tao (Immunoglobulin G normal ng tao) |
| Captopril |
| Clavulanic acid |
| Kolekaltsiferol |
| Platelet concentrate (CT) |
| Mycophenolic acid (Mycophenolate mofetil) |
| Omeprazole |
| Pancreatin |
| Paracetamol |
| Piperacillin |
| Prednisolone |
| Rituximab |
| Tazobactam |
| Tranexamic acid |
| Thrombinum |
| Fluconazole |
| Ceftazidime |
| Cyclosporine |
| Cyclophosphamide |
| Eltrombopag |
| Etamsylate |
Paggamot (klinikong outpatient)
PAGGAgamot sa OUTPATIENT
Mga taktika sa paggamot: Hindi.
− Paggamot na hindi gamot: Hindi.
− Paggamot sa droga: Hindi.
Algorithm ng pagkilos sa mga sitwasyong pang-emergency: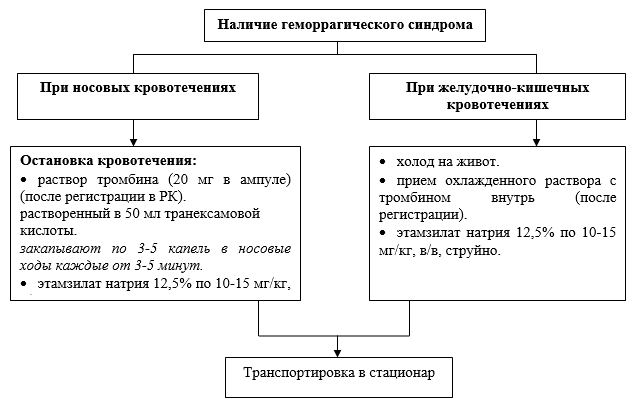
· konsultasyon sa isang oncohematologist - kung pinaghihinalaang hematoblastosis;
· konsultasyon sa isang gynecologist - para sa metrorrhagia, menorrhagia;
Paggamot (ambulansya)
DIAGNOSIS AT PAGGAgamot SA EMERGENCY CARE STAGE
Mga hakbang sa diagnostic:
· koleksyon ng mga reklamo at medikal na kasaysayan;
· eksaminasyong pisikal.
Paggamot sa droga:
· nagpapakilalang therapy ,
ayon sa IMCI - Mga alituntunin ng WHO para sa pamamahala ng mga pinakakaraniwang sakit sa mga ospital sa pangunahing antas, na inangkop sa mga kondisyon ng Republika ng Kazakhstan.
Paggamot (inpatient)
PAGGAgamot sa INPATIENT
Mga taktika sa paggamot:
Para sa immune thrombocytopenia, ang mga taktika sa paggamot ay nagsisimula sa pagrereseta hormonal na gamot(prednisolone). Sa isang kanais-nais na tugon sa paggamot, ang bilang ng platelet ay tumataas (karaniwan sa mga araw na 7-10) at nananatili sa isang mataas na antas kahit na matapos ang paghinto ng gamot. Kung ang pagpapatawad ay hindi nangyari, ang immunotherapy ay inireseta - intravenous immunoglobulin. Kung hindi posible na dalhin ang pasyente sa pagpapatawad sa drug therapy sa loob ng 6 na buwan, inirerekomenda ang splenectomy. Sa mga malubhang kaso ng sakit, ang splenectomy ay maaaring isagawa sa mas maagang petsa.
Upang makagawa ng desisyon sa mga taktika sa paggamot, ang isang internasyonal na grupo ng mga eksperto ay bumuo ng isang bleeding scale at mga rekomendasyon para sa diskarte.
sa therapy:
| Pagdurugo/kalidad ng buhay | Therapeutic na diskarte |
|
Degree 1. Maliit na pagdurugo<100 петехий и/или < 5 мелких синяков (<3 см в диаметре); отсутствие кровоточивости слизистых |
Pagmamasid |
|
Degree 2. Banayad na pagdurugo. Maramihang petechiae > 100; at/o >5 malalaking pasa (>3 cm ang lapad); walang pagdurugo ng mauhog lamad |
Pagmamasid o, sa ilang mga pasyente, lamad stabilizing therapy |
|
Degree 3. Katamtamang pagdurugo. Ang pagkakaroon ng pagdurugo ng mga mucous membrane, isang "mapanganib" na pamumuhay |
Konsultasyon sa isang hematologist |
|
Degree 4. Pagdurugo ng mga mucous membrane o pinaghihinalaang panloob na pagdurugo |
Paggamot sa lahat ng pasyente sa isang setting ng ospital |
Paggamot na hindi gamot:
Mode: II.III;
Diyeta: № 11.
Paggamot sa droga
Paggamot depende sa kalubhaan:
Gumamit ng karaniwang dosis ng prednisolone para sa maximum na 14 na araw/nadagdagang dosis sa loob ng 4 na araw
First-line na paggamot para sa ITP:
| Droga | Dosis | Tagal ng therapy |
UD, link |
| Prednisolone | 0.25 mg/kg | 21 araw | Grade A |
| 2 mg/kg | 14 na araw na may unti-unting pag-withdraw | ||
| 60 mg/m 2 | 21 araw | ||
| 4mg/kg | 7 araw na may unti-unting pag-withdraw | ||
| 4mg/kg | 4 na araw | ||
| Methylprednisolone | 30 o 50 mg/kg | 7 araw | Grade A |
| 20-30mg/kg | 2 - 7 araw | ||
| 30mg/kg | 3 araw | ||
| IVIG | 0.8-1 g/kg | 1-2 araw | Grade A |
| 0.25 g/kg | Isang beses | ||
| 0.4 g/kg | 5 araw | ||
| Anti-D | 25µg/kg | 2 araw | Grade A |
| 50-60mcg/kg | Isang beses | ||
| 75mcg/kg | Isang beses | ||
| Dexamethasone | 20 - 40 mg/kg/araw | para sa 4 na magkakasunod na araw (bawat buwan, 6 na cycle) | Grade A |
Paulit-ulit at talamak na ITP:
Mga regimen ng glucocorticoid therapy: mataas na dosis methylprednisolone IV 30 mg/kg x 3 araw, pagkatapos ay 20 mg/kg x 4 na araw;
Ang IVIT ay maaari ding gamitin para sa CITP, dati mga interbensyon sa kirurhiko, pagbunot ng ngipin/sa kaso ng pinsala. Ang mga regimen para sa paggamit ng IVIT para sa cITP ay kapareho ng para sa bagong-simulang ITP;
· ang inirekumendang dosis ng IVIT ay 0.8-1.0 g/kg body weight, na sinusundan ng paulit-ulit na pangangasiwa sa loob ng 48 oras, kung pagkatapos ng unang administrasyon ang antas ng platelet ay hindi mas mataas sa 20 x 109/l.
Pangalawang linya ng therapy sa gamot:
Rituximab(UD-B):
· solong dosis: 375 mg/m2/linggo, tagal ng kurso: 4 na linggo (4 na iniksyon sa kabuuan);
Mga indikasyon:
· hindi tumutugon sa mataas na dosis ng dexamethasone;
· kung may mga kontraindiksyon sa splenectomy;
· paulit-ulit at matigas ang ulo kurso ng ITP.
Cyclosporine A:
· 2.5 - 3 mg/kg/araw. Sa kumbinasyon ng Prednisolone (UD-B)
Cyclophosphamide: 200 mg/m2 1 beses bawat araw;
Mga indikasyon:
· sa mga pasyenteng lumalaban sa hormone therapy at/o pagkatapos ng splenectomy;
· pangalawang ITP.
Mycophenolate mofetin: 20-40 mg/kg, tagal ng kurso 30 araw.
Mga indikasyon:
· ilang mga pasyente na may layuning antiproliferative at immunosuppressive.
Pangatlong linya ng gamot na therapy:
TPO receptor agonists(UD-A):
· Eltrombopag 25-75 mg pasalita 1-10 mg/kg/linggo.
Alemtuzumab*:
· alternatibong therapy para sa cITP at refractory ITP.NB! ginamit laban sa background ng kasamang therapy (antibacterial, antifungal, antiviral).
Listahan ng mga mahahalagang gamot:
| INN ng gamot | Form ng paglabas |
UD, link |
| Mga gamot na immunosuppressive | ||
| dexamethasone |
mga tablet na 0.5 mg solusyon 4 mg/2 ml |
UD B |
| prednisolone | 5 mg na tableta | UD A |
| para sa intravenous administration 10% 2 g/20 ml | UD A | |
| immunoglobulin ng tao Ig G | para sa intravenous administration 10% 5 g/50 ml | UD A |
| cyclophosphamide | pulbos para sa paghahanda ng solusyon para sa intravenous administration 500 mg | UD S |
| mycophenolate mofetil | mga kapsula 250 at 500 mg | UD S |
| rituximab |
bote 10 ml/100 mg bote 50 ml/500 mg |
UD B |
| cyclosporine A | mga kapsula 25 mg, 50 mg, 100 mg | UD B |
| Eltrombopag | mga tablet na 31.9 mg at 63.8 mg | UD A |
| Alemtuzimab (pagkatapos ng pagpaparehistro sa Republika ng Kazakhstan) | solusyon para sa pagbubuhos 1ml | UD A |
| Mga gamot na antifungal(ayon sa mga indikasyon) | ||
| fluconazole | solusyon para sa intravenous injection, 50 ml, 2 mg/ml, kapsula 150 mg | UD B |
| Mga antimicrobial ginagamit upang maiwasan ang pagbuo ng purulent-septic na mga komplikasyon, pati na rin pagkatapos matukoy ang pagiging sensitibo sa mga antibiotics | ||
|
azithromycin o |
tablet/capsule, 500 mg, lyophilized powder para sa paghahanda ng solusyon para sa intravenous infusion, 500 mg; | UD B |
|
piperacillin/tazobactam o |
pulbos para sa paghahanda ng solusyon sa iniksyon para sa intravenous administration 4.5 g | UD B |
|
ceftazidime o |
pulbos para sa paghahanda ng solusyon sa iniksyon para sa intravenous administration 1000 mg | UD B |
| amoxocillin + clavulanic acid |
film-coated tablet, 500 mg/125 mg, pulbos para sa oral suspension 135 mg/5ml, pulbos para sa paghahanda ng solusyon para sa intravenous at intramuscular administration 600 mg. |
UD B |
| Antiviral ( ayon sa mga indikasyon, sa mga kaso ng impeksyon) | ||
| acyclovir | cream para sa panlabas na paggamit 5% -5.0, tablet 200 mg, pulbos para sa solusyon para sa pagbubuhos 250 mg; | UD S |
| Mga gamot na nakakaapekto sa sistema ng coagulation ng dugo | ||
| fibrinogen+thrombin | hemostatic sponge, laki 7*5*1, 8*3; | UD B |
Listahan ng mga karagdagang gamot:
| INN ng gamot |
Ruta ng pangangasiwa |
UD, link |
| omeprazole (pag-iwas sa antiulcer therapy) | para sa oral administration 20 mg | UD B |
| pancreatin (para sa gastritis, nagpapabuti sa proseso ng panunaw sa hormone therapy) | 10000 IU | UD B |
| captopril (para sa pagtaas ng presyon ng dugo) | tablet para sa oral administration 12.5 mg | UD B |
| paracetamol (antipyretic) | tablet para sa oral administration 200 mg | UD B |
| sodium ethamsylate (para sa pagdurugo) |
para sa oral administration para sa intravenous administration 2 ml |
UD B |
| colecalciferol (para sa hypocalcemia) | 500 mg na tableta | UD B |
Paggamit ng mga pagsasalin ng platelet concentrate:
Mga indikasyon:
· pagkakaroon ng pagdurugo na nagbabanta sa buhay.
Ang mga pagsasalin ng platelet concentrate ay dapat palaging makadagdag sa partikular na therapy para sa ITP (IVIG at/o glucocorticoids) at hindi dapat gamitin bilang monotherapy. Kung ang kalubhaan ng pagdurugo sa ITP ay tulad na nangangailangan ng pagsasalin ng platelet concentrate, inirerekomenda ang mga split transfusion - tuwing 6-8 na oras. Sa mga partikular na malubhang kaso, ginagamit ang "hyperfractionated" na mga pagsasalin na may maliit na dosis ng platelet concentrate: 1-2 dosis (0.7-1.4x10 11) bawat dalawang oras. Ang mga etamsylate at antifibrinolytic na gamot ay ginagamit bilang karagdagang hemostatic therapy.
NB! Sa kaso ng pagdurugo ng bato, ang pangangasiwa ng fibrinolysis inhibitors ay kontraindikado.
Interbensyon sa kirurhiko:
Splenectomy(UD-B)
Mga indikasyon para sa interbensyon:
paulit-ulit malubhang kurso sakit sa loob ng higit sa 6 na buwan;
· mga pasyenteng higit sa 6 na taong gulang pagkatapos ng paunang pagbabakuna ng Haemophilus influenzae type b + S.pneumoniae + N.Meningitidis.
Contraindications para sa interbensyon:
· mga batang wala pang 6 taong gulang;
· pangunahing ITP.
Iba pang paggamot: Hindi.
Pantulong na hemostatic therapy:
· sodium ethamsylate 12.5% sa isang dosis na 10-15 mg/kg;
· para-aminobenzoic acid - tranexamic acid: higit sa edad na 12 taon sa dosis na 20-25 mg/kg.
Mga indikasyon para sa konsultasyon sa mga espesyalista:
· konsultasyon sa isang espesyalista sa nakakahawang sakit - kung pinaghihinalaan ang isang nakakahawang proseso;
· konsultasyon sa isang endocrinologist - sa kaso ng pag-unlad mga karamdaman sa endocrine sa panahon ng paggamot;
· konsultasyon sa isang obstetrician-gynecologist - sa panahon ng pagbubuntis, metrorrhagia, menorrhagia, kapag nagrereseta ng pinagsamang oral contraceptive;
· konsultasyon sa iba pang makitid na espesyalista - ayon sa mga indikasyon.
Mga indikasyon para sa paglipat sa intensive care unit:
· kawalan/may kapansanan sa kamalayan (Glasgow scale); aplikasyon No. 1
· talamak na cardiovascular failure (heart rate mas mababa sa 60, o higit sa 200 bawat minuto);
· acute respiratory failure (kahirapan sa paghinga 2 - 3 degrees, respiratory rate higit sa 50, nabawasan saturation mas mababa sa 88%, ang pangangailangan para sa mekanikal na bentilasyon);
Talamak na mga karamdaman sa sirkulasyon (kondisyon ng pagkabigla);
· Systolic blood pressure, mas mababa sa 60/higit sa 180 (nangangailangan ng patuloy na pangangasiwa ng mga vasoactive na gamot);
· kritikal na metabolic disorder (electrolyte, tubig, protina, balanse ng acid-base, ketoacidosis);
· masinsinang pagmamasid at masinsinang pharmacotherapy, na nangangailangan ng patuloy na pagsubaybay sa mahahalagang function;
· paglabag sa blood coagulation at anticoagulation system.
Mga tagapagpahiwatig ng pagiging epektibo ng paggamot:
· pagkatapos ng 4 na linggo mula sa simula ng paggamot, isang pagtaas sa mga platelet sa itaas 100x10 9 / l (75% ng mga pasyente na may ITP).
· pagkatapos alisin ang pali - isang pagtaas sa antas ng mga platelet sa peripheral na dugo.
Karagdagang pamamahala
Pananaliksik sa laboratoryo:
· Ang CBC na may pagtukoy sa bilang ng platelet at manu-manong pagbilang ng leukocyte formula (mandatory) ay isinasagawa minsan sa isang buwan sa unang taon ng pagmamasid. Dagdag pa, depende sa klinikal na kondisyon at katatagan ng hematological na larawan;
· Ang dynamic na biochemical blood analysis ay isinasagawa kung ipinahiwatig;
· serological test Ang mga marker ng HIV, hepatitis B at C, ay isinasagawa 3 buwan pagkatapos ng paglabas mula sa ospital at 3 buwan pagkatapos ng bawat pagsasalin ng mga produkto ng dugo.
Kondisyon para sa paglipat ng pasyente sa lugar ng tirahan:
· Ang pediatrician (pediatric hematologist) sa lugar na tinitirhan ay ginagabayan ng mga rekomendasyong ibinigay ng mga espesyalista sa ospital;
· ang dalas ng pagsusuri ng isang pasyente na may ITP ay isang beses bawat 2-4 na linggo sa unang 3 buwan ng paggamot, pagkatapos ay depende sa klinikal na kondisyon at hematological dynamics, ngunit hindi bababa sa isang beses bawat 2 buwan.
Instrumental na pag-aaral isinasagawa kapag ipinahiwatig sa klinika.
Pag-ospital
Mga indikasyon para sa nakaplanong pag-ospital:
Mga indikasyon para sa emergency na ospital:
Pagbaba ng platelet level sa CBC<50х10 9 /л.
· pagkakaroon ng hemorrhagic syndrome (pagdurugo mula sa mauhog lamad ng nasopharynx, oral cavity, gastrointestinal bleeding, uterine bleeding).
Impormasyon
Mga mapagkukunan at literatura
- Mga minuto ng pagpupulong ng Pinagsamang Komisyon sa Kalidad ng Mga Serbisyong Medikal ng Ministri ng Kalusugan ng Republika ng Kazakhstan, 2016
- 1) Pediatric hematology, 2015. Na-edit ni A.G. Rumyantsev, A.A. Maschan, E.V. Zhukovskaya. Moscow. Publishing group na "GEOTAR-Media" 2015 C – 656, C-251, talahanayan 6. 2) Ang American Society of Hematology 2011 na batay sa ebidensya na gabay sa pagsasanay para sa immune thrombocytopenia Cindy Neunert, Wendy Lim, Mark Crowther, Alan Cohen, Lawrence Solberg, Jr at Mark A. Crowther2011; 16:4198-4204 3) Standardisasyon ng ITP, Set 2006 IMBACH. 4) Pagbibigay ng emergency na pangangalaga, 2005. Algorithm ng mga aksyon sa mga sitwasyong pang-emergency: ayon sa IMCI - mga alituntunin ng WHO para sa pamamahala ng mga pinakakaraniwang sakit sa mga ospital sa primaryang antas, na inangkop sa mga kondisyon ng Republika ng Kazakhstan (WHO 2012). 5) ESH. The Handbook "Immune thrombocytopenia" 2011. 6) Tarantino & Buchanan, Hematol Oncol Clin North Am, 2004, 18:1301-1314. 7) Mga patnubay para sa adminis parenteral nutrition Canada 2010. 8) SIGN 104. Antibiotic prophylaxis sa operasyon.2014.
Impormasyon
Mga pagdadaglat na ginamit sa protocol
| AG | arterial hypertension; |
| IMPYERNO | presyon ng arterial; |
| ALaT | alanine aminotransferase |
| ASa T | aspartate aminotransferase |
| IV | sa ugat |
| ako/m | intramuscularly |
| VVID | intravenous high-dose immunoglobulin therapy |
| HIV | virus ng AIDS; |
| GGTP | gammaglutamyl transpeptidase; |
| IMCI | pinagsamang pamamahala ng mga sakit sa pagkabata |
| mekanikal na bentilasyon | artipisyal na bentilasyon |
| AT IBA PA | immune thrombocytopenia |
| ELISA | naka-link na immunosorbent assay; |
| IFT | immunophenotyping; |
| CT | CT scan; |
| KSH | estado ng acid-base |
| LDH | lactate dehydrogenase; |
| Pasilidad pang kalusugan | institusyong medikal |
| MDS | myelodysplastic syndrome; |
| AKO | internasyonal na mga yunit |
| MMF | mycophenolate mofetin |
| MRI | Magnetic resonance imaging |
| UAC | pangkalahatang pagsusuri ng dugo |
| OAM | pangkalahatang pagsusuri ng ihi; |
|
AML PNG |
talamak na myeloblastic leukemia; paroxysmal nocturnal hemoglobinuria; |
| ONMK | talamak na aksidente sa cerebrovascular |
| PCR | polymerase chain reaction; |
| ESR | - rate ng sedimentation ng erythrocyte; |
| HSCT | hematopoietic stem cell transplantation |
| USDG | Doppler ultrasound |
| FGDS | fibro-gastro-duadenoscopy |
| hITP | talamak na immune thrombocytopenia |
| CMV | cytomegalovirus |
| BH | rate ng paghinga; |
| Bilis ng puso | rate ng puso; |
| ECG | electrocardiography; |
| EchoCG | echocardiography; |
| Ig | immunoglobulin |
Listahan ng mga developer ng protocol na may impormasyon sa kwalipikasyon:
1) Omarova Gulnara Erbosynovna - pediatric hematologist/oncologist, Sangay ng Corporate Foundation "UMC", "National Scientific Center para sa Maternity at Childhood", Astana.
2) Tastanbekova Venera Bulatovna - pediatric hematologist/oncologist, Sangay ng Corporate Foundation "UMC", "National Scientific Center para sa Maternity and Childhood", Astana.
3) Umirbekova Balzhan Bolatovna - pediatric hematologist/oncologist, Sangay ng Corporate Foundation "UMC", "National Scientific Center para sa Maternity and Childhood", Astana.
4) Omarova Kulyan Omarovna - Doctor of Medical Sciences, Propesor, National Center for Pediatrics and Children's Surgery, Almaty.
5) Manzhuova Lyazzat Nurpapaevna - Kandidato ng Medical Sciences, Pinuno ng Oncology Department No. 1, National Center of Pediatrics and Children's Surgery, Almaty.
6) Mira Maratovna Kalieva - Kandidato ng Medical Sciences, Associate Professor ng Department of Clinical Pharmacology at Pharmacotherapy ng KazNMU na pinangalanan. S. Asfendiyarova.
Indikasyon ng walang salungatan: Hindi.
Listahan ng mga tagasuri: Kemaykin Vadim Matveevich - hematologist ng pinakamataas na kategorya ng kwalipikasyon, kandidato ng mga medikal na agham, punong freelance hematologist, oncohematologist ng Ministry of Health at Social Development ng Republika ng Kazakhstan.
Annex 1

Naka-attach na mga file
Pansin!
- Sa pamamagitan ng paggagamot sa sarili, maaari kang magdulot ng hindi na mapananauli na pinsala sa iyong kalusugan.
- Ang impormasyong nai-post sa website ng MedElement at sa mga mobile application na "MedElement", "Lekar Pro", "Dariger Pro", "Mga Sakit: Therapist's Guide" ay hindi maaaring at hindi dapat palitan ang isang harapang konsultasyon sa isang doktor. Siguraduhing makipag-ugnayan sa isang medikal na pasilidad kung mayroon kang anumang mga sakit o sintomas na nag-aalala sa iyo.
- Ang pagpili ng mga gamot at ang kanilang dosis ay dapat talakayin sa isang espesyalista. Ang isang doktor lamang ang maaaring magreseta ng tamang gamot at dosis nito, na isinasaalang-alang ang sakit at kondisyon ng katawan ng pasyente.
- Ang website ng MedElement at mga mobile application na "MedElement", "Lekar Pro", "Dariger Pro", "Mga Sakit: Direktoryo ng Therapist" ay eksklusibong impormasyon at reference na mapagkukunan. Ang impormasyong naka-post sa site na ito ay hindi dapat gamitin upang hindi awtorisadong baguhin ang mga order ng doktor.
- Ang mga editor ng MedElement ay walang pananagutan para sa anumang personal na pinsala o pinsala sa ari-arian na nagreresulta mula sa paggamit ng site na ito.
Sa Russia, ang International Classification of Diseases, 10th revision (ICD-10) ay pinagtibay bilang isang solong normatibong dokumento para sa pagtatala ng morbidity, mga dahilan para sa pagbisita ng populasyon sa mga institusyong medikal ng lahat ng mga departamento, at mga sanhi ng kamatayan.
Ang ICD-10 ay ipinakilala sa pagsasanay sa pangangalagang pangkalusugan sa buong Russian Federation noong 1999 sa pamamagitan ng utos ng Russian Ministry of Health na may petsang Mayo 27, 1997. Hindi. 170
Ang pagpapalabas ng bagong rebisyon (ICD-11) ay pinlano ng WHO sa 2017-2018.
Sa mga pagbabago at karagdagan mula sa WHO.
Pagproseso at pagsasalin ng mga pagbabago © mkb-10.com
Coding ng thrombocytopenia ayon sa ICD 10
Ang mga platelet ay may mahalagang papel sa katawan ng tao at isang grupo ng mga selula ng dugo.
- 0 - purpura na sanhi ng isang reaksiyong alerdyi;
- 1 - mga depekto sa istraktura ng mga platelet na may normal na bilang;
- 2 - purpura ng isa pa, hindi thrombocytopenic na pinagmulan (sa kaso ng pagkalason);
- 3 – idiopathic thrombocytopenic purpura;
- 4 - iba pang mga pangunahing kakulangan sa platelet;
- 5 - pangalawang sugat;
- 6 - hindi natukoy na mga variant ng mga pathologies;
- 7 - iba pang mga uri ng pagdurugo (pseudogemophilia, nadagdagan ang hina ng mga daluyan ng dugo, at iba pa);
- 8 - hindi natukoy na mga kondisyon ng hemorrhagic.
Ang grupong ito ng mga sakit ay matatagpuan sa ilalim ng heading ng mga pathologies ng dugo, hematopoietic organs at immune disorder ng cellular origin.
Panganib ng thrombocytopenia
Dahil sa kalubhaan ng mga klinikal na pagpapakita, ang thrombocytopenia sa internasyonal na pag-uuri ng mga sakit ay naglalaman ng mga protocol ng pangangalagang pang-emergency para sa malubhang hemorrhagic syndromes.
Ang isang panganib sa buhay na may malakas na pagbaba sa bilang ng mga platelet ay lumilitaw kahit na ang mga gasgas ay lumitaw, dahil ang sugat ay hindi gumaling ng mga pangunahing namuong dugo at patuloy na dumudugo.
Ang mga taong may kakulangan ng mga puting selula ng dugo ay maaaring mamatay mula sa kusang panloob na pagdurugo, kaya ang sakit ay nangangailangan ng napapanahong pagsusuri at sapat na paggamot.
Pangalawang thrombocytopenia
Kahulugan at pangkalahatang impormasyon [baguhin]
Ang immune thrombocytopenia na sanhi ng droga ay kadalasang sanhi ng mga antibodies sa gamot na nag-cross-react sa mga platelet antigens. Hindi gaanong karaniwan, ang gamot ay naayos sa mga platelet upang bumuo ng isang kumpletong antigen, kung saan ito ay nagsisilbing isang hapten at ang mga platelet ay nagsisilbing isang carrier.
Ang mga gamot na kadalasang nagiging sanhi ng thrombocytopenia ay nakalista sa Talahanayan. 16.5.
Ang heparin-induced thrombocytopenia ay isang heparin-induced, immune-mediated prothrombotic disorder na sinamahan ng thrombocytopenia at venous at/o arterial thrombosis.
Humigit-kumulang 1% ng mga pasyente ang nagkakaroon ng heparin-induced thrombocytopenia nang hindi bababa sa isang linggo pagkatapos gamitin ang heparin, at humigit-kumulang 50% ng mga ito ay nakakaranas ng thrombosis. Ang heparin-induced thrombocytopenia ay bahagyang mas karaniwan sa mga kababaihan.
Etiology at pathogenesis[baguhin]
Ang heparin-induced thrombocytopenia ay nagreresulta mula sa isang humoral na immune reaction na nakadirekta laban sa isang complex na kinasasangkutan ng endogenous platelet factor 4 at exogenous heparin; kinikilala lamang ng mga autoantibodies ang endogenous platelet factor 4 kapag pinagsama ito sa heparin. Ang immune complex na ito ay nag-a-activate ng circulating platelets sa pamamagitan ng kanilang surface FcγRIIA receptors, na humahantong sa thrombocytopenia at hypercoagulability. Ang mga katangian ng heparin (bovine > porcine), komposisyon nito (unfractionated > low molecular weight > fondaparinux), dosis (prophylactic > therapeutic > single), ruta ng pangangasiwa (subcutaneous > intravenous) at tagal ng pangangasiwa (higit sa 4 na araw > mas kaunti higit sa 4 na araw) ang lahat ng mga kadahilanan na tumutukoy sa pag-unlad at kalubhaan ng thrombocytopenia.
Mga klinikal na pagpapakita[baguhin]
Sa drug-induced thrombocytopenia, petechiae, gastrointestinal bleeding at hematuria ay karaniwang lumilitaw ilang oras pagkatapos ng pangangasiwa ng gamot. Ang tagal ng thrombocytopenia ay depende sa rate ng pag-aalis ng gamot. Karaniwan 7 araw pagkatapos ng paghinto nito, ang bilang ng platelet ay bumalik sa normal.
Maaaring mangyari ang thrombocytopenia na dulot ng Heparin sa anumang edad (> 3 buwan), ngunit bihira ang mga kaso sa mga bata. Karaniwang nagsisimula ang katamtamang thrombocytopenia 5-10 araw pagkatapos ng pangangasiwa ng heparin. Kung ang pasyente ay nalantad na sa heparin sa loob ng huling 100 araw, ang isang mabilis na reaksyon ay maaaring mangyari, na may pagbaba sa bilang ng platelet na nagaganap sa loob ng ilang minuto hanggang oras ng pangangasiwa ng heparin. Posible rin ang naantalang heparin-induced thrombocytopenia; nabubuo ang thrombocytopenia pagkatapos ng paghinto ng gamot. Ang thrombocytopenia ay karaniwang asymptomatic at bihira ang pagdurugo. Ang heparin-induced thrombocytopenia ay nauugnay sa isang mataas na panganib ng thrombotic complications (hal., pulmonary embolism, myocardial infarction, thrombotic stroke) na may malakas na predilection para sa arterial thrombosis ng extremity arteries at deep vein thrombosis. Ang karagdagang microvascular thrombosis ay maaaring humantong sa pagbuo ng venous gangrene/limb amputation. Kasama sa iba pang mga komplikasyon ang nekrosis ng balat sa mga lugar ng iniksyon ng heparin at mga reaksyon ng anaphylactoid (hal., lagnat, hypotension, pananakit ng kasukasuan, dyspnea, cardiopulmonary failure) kasunod ng intravenous bolus administration.
Pangalawang thrombocytopenia: Diagnosis[baguhin]
Ang diagnosis ng heparin-induced thrombocytopenia ay maaaring pinaghihinalaang batay sa klinikal na larawan - thrombocytopenia, trombosis, ang kawalan ng isa pang sanhi ng thrombocytopenia. Ang diagnosis ay nakumpirma sa pamamagitan ng pagtuklas ng mga antibodies sa endogenous platelet factor 4/heparin complex at kinumpirma ng pagtuklas ng mga pathological platelet-activating antibodies gamit ang serotonin release assay o isang heparin-induced platelet activation test.
Differential diagnosis[baguhin]
Ang mga pagkakaiba-iba ng diagnosis ay kinabibilangan ng non-immune heparin-associated thrombocytopenia (dahil sa direktang pakikipag-ugnayan ng heparin sa circulating platelets na nagaganap sa mga unang araw pagkatapos ng pangangasiwa ng heparin), pati na rin ang postoperative hemodilution, sepsis, non-heparin-induced thrombocytopenia, disseminated intravascular coagulation, at maramihang organ failure.
Pangalawang thrombocytopenia: Paggamot[baguhin]
Para sa ilang mga pasyente na tumatanggap ng heparin, inirerekomenda ang regular na pagsubaybay sa mga bilang ng platelet. Kung ang heparin-induced thrombocytopenia ay pinaghihinalaan o nakumpirma, ang paggamot ay upang ihinto ang heparin at gumamit ng alternatibong anticoagulant, alinman sa non-heparin anti-factor Xa (danaparoid, fondaparinux) o direktang thrombin inhibitors (hal., argatroban, bivalirudin). Ang warfarin ay kontraindikado sa panahon ng talamak na yugto ng thrombocytopenic dahil maaari itong maging sanhi ng microvascular thrombosis, na may potensyal para sa nekrosis ng ischemic limb (venous gangrene syndrome). Karaniwang nalulutas ang thrombocytopenia pagkatapos ng average na 4 na araw, na may mga halaga na higit sa 150 x 109/L, bagaman sa ilang mga kaso maaaring tumagal ito ng 1 linggo hanggang 1 buwan.
Ang pagbabala para sa pagbawi ng bilang ng platelet ay mabuti, ngunit maaaring mangyari ang mga komplikasyon sa postthrombotic (hal., pagputol ng paa sa 5-10% ng mga pasyente, stroke, bilateral hemorrhagic adrenal necrosis na may kakulangan sa adrenal). Ang pagkamatay mula sa heparin-induced thrombocytopenia (hal., fatal pulmonary embolism) ay nangyayari sa 5-10% ng mga kaso.
Pag-iwas[baguhin]
Iba pa [baguhin]
Thrombocytopenic purpura na sanhi ng pagsasalin ng pulang selula ng dugo
1. Klinikal na larawan. Ang thrombocytopenic purpura ay isang bihirang komplikasyon ng pagsasalin ng pulang selula ng dugo. Ito ay ipinahayag sa pamamagitan ng biglaang thrombocytopenia, pagdurugo mula sa mauhog lamad at petechiae, na nangyayari 7-10 araw pagkatapos ng pagsasalin ng dugo. Ang diagnosis ay batay sa medikal na kasaysayan. Ang form na ito ng thrombocytopenic purpura ay kadalasang nangyayari sa maraming kababaihan at mga taong sumailalim sa maraming pagsasalin ng red blood cell. Ayon sa mekanismo ng pag-unlad, ito ay katulad ng thrombocytopenia ng mga bagong silang na dulot ng maternal antibodies. Ang thrombocytopenic purpura, sanhi ng pagsasalin ng pulang selula ng dugo, ay nangyayari sa mga indibidwal na kulang sa Zw a antigen. Ipinakita na ang antigen na ito ay bahagi ng glycoprotein IIb/IIIa. Ang pagsasalin ng mga pulang selula ng dugo na hinaluan ng mga platelet na nagdadala ng Zw a antigen ay humahantong sa paglitaw ng mga antibodies sa antigen na ito. Ito ay pinaniniwalaan na sila ay nag-cross-react sa glycoprotein IIb/IIIa ng sariling mga platelet ng pasyente.
A. Ang mga pagsasalin ng platelet ay hindi ginagawa dahil kadalasang hindi ito epektibo. Bilang karagdagan, ang mga platelet donor sa sakit na ito ay maaari lamang 2% ng mga tao na ang mga platelet ay hindi nagdadala ng Zw a antigen.
b. Prednisone, 1-2 mg/kg/araw pasalita, binabawasan ang hemorrhagic syndrome at pinapataas ang bilang ng platelet.
V. Ang sakit ay kusang nawawala pagkatapos na ang dugo ng pasyente ay mapalaya mula sa mga platelet ng donor.
d. Kasunod nito, ang mga pulang selula ng dugo mula sa mga donor na kulang sa Zw a antigen ay dapat gamitin para sa pagsasalin ng dugo.
Thrombocytopenia - paglalarawan, sanhi, sintomas (senyales), diagnosis, paggamot.
Maikling Paglalarawan
Ang thrombocytopenia ay isang mababang bilang ng platelet sa peripheral blood, ang pinakakaraniwang sanhi ng pagdurugo. Kapag ang bilang ng platelet ay bumaba sa mas mababa sa 100 ´ 109/l, ang oras ng pagdurugo ay humahaba. Sa karamihan ng mga kaso, lumilitaw ang petechiae o purpura kapag bumaba ang bilang ng platelet sa 20–50 ´ 109/l. Ang malubhang kusang pagdurugo (hal., gastrointestinal) o hemorrhagic stroke ay nangyayari sa thrombocytopenia na mas mababa sa 10 ´ 109/L.
Mga sanhi
Ang thrombocytopenia ay maaaring mangyari bilang isang pagpapakita ng mga allergy sa droga (allergic thrombocytopenia), na sanhi ng paggawa ng mga antiplatelet antibodies (autoimmune thrombocytopenia), na sanhi ng mga impeksyon, pagkalasing, thyrotoxicosis (symptomatic).
Sa mga bagong silang, ang thrombocytopenia ay maaaring sanhi ng pagtagos ng mga autoantibodies ng isang may sakit na ina sa pamamagitan ng inunan (transimmune thrombocytopenia).
Patolohiya ng thrombocytopoiesis Ang pagkahinog ng mga megakaryocytes ay piling pinipigilan ng thiazide diuretics at iba pang mga gamot, lalo na ang mga ginagamit sa chemotherapy, ethanol. Ang isang espesyal na sanhi ng thrombocytopenia ay hindi epektibong thrombopoiesis na nauugnay sa megaloblastic na uri ng hematopoiesis (nagaganap na may kakulangan at bitamina B 12). folic acid, pati na rin sa myelodysplastic at preleukemic syndromes). Ang morphologically at functionally abnormal (megaloblastic o dysplastic) megakaryocytes ay natutukoy sa bone marrow, na nagbubunga ng isang pool ng mga may sira na platelet na nasisira sa bone marrow. Ang amegakaryocyte thrombocytopenia ay isang bihirang sanhi ng thrombocytopenia na sanhi ng congenital deficiency ng megakaryocyte colony-colony bumubuo ng mga yunit.
Ang mga anomalya sa pagbuo ng platelet pool ay nangyayari kapag ang mga platelet ay tinanggal mula sa daluyan ng dugo; ang pinakakaraniwang dahilan ay ang pagtitiwalag sa pali. Sa normal na mga kondisyon, ang pali ay naglalaman ng ikatlong bahagi ng platelet pool. Ang pagbuo ng splenomegaly ay sinamahan ng pagtitiwalag ng mas malaking bilang ng mga selula na hindi kasama sa sistema ng hemostasis. Sa napakalaking sukat ng spleen, posibleng magdeposito ng 90% ng kabuuang platelet pool. Ang natitirang 10% sa peripheral bloodstream ay may normal na tagal ng sirkulasyon.
Ang nadagdagang pagkasira ng mga platelet sa paligid ay ang pinakakaraniwang anyo ng thrombocytopenia; Ang ganitong mga kondisyon ay nailalarawan sa pamamagitan ng isang pinaikling habang-buhay ng platelet at isang pagtaas ng bilang ng mga megakaryocytes ng bone marrow. Ang mga karamdamang ito ay tinutukoy bilang immune o non-immune thrombocytopenic purpura Immune thrombocytopenic purpura Ang Idiopathic thrombocytopenic purpura (ITP) ay ang prototype ng thrombocytopenia na dulot ng immune mechanism (walang malinaw na panlabas na mga sanhi ng pagkasira ng platelet). Tingnan ang Idiopathic thrombocytopenic purpura Iba pang mga autoimmune thrombocytopenia na dulot ng synthesis ng antiplatelet antibodies: post-transfusion thrombocytopenia (kaugnay ng exposure sa isoantibodies), drug-induced thrombocytopenia (halimbawa, sanhi ng quinidine), thrombocytopenia na dulot ng 70ence %), thrombocytopenia kasama ang SLE at iba pang mga sakit na autoimmune. Ang paggamot ay naglalayong iwasto ang pinagbabatayan na patolohiya. Kinakailangang ihinto ang pag-inom ng lahat ng potensyal na mapanganib na gamot. Ang GK therapy ay hindi palaging epektibo. Ang mga na-transfused na platelet ay sumasailalim sa parehong pinabilis na pagkasira Non-immune thrombocytopenic purpura Mga impeksyon (hal., viral o malaria) Napakalaking pagsasalin ng napreserbang dugo na may mababang nilalaman ng platelet DIC Prosthetic heart valves Thrombotic thrombocytopenic purpura.
Thrombocytopenia (*188000, Â). Mga klinikal na pagpapakita: macrothrombocytopenia, hemorrhagic syndrome, rib aplasia, hydronephrosis, paulit-ulit na hematuria. Mga pagsusuri sa laboratoryo: mga autoantibodies sa mga platelet, pinaikling buhay ng platelet, nadagdagan ang oras ng clotting, normal na tourniquet test, mga depekto sa bahagi ng plasma ng hemostasis.
May–Hegglin anomalya (Hegglin syndrome, Â). Macrothrombocytopenia, basophilic inclusions sa neutrophils at eosinophils (Döhle bodies).
Epstein syndrome (153650, Â). Macrothrombocytopenia kasabay ng Allport syndrome.
Fechtner family syndrome (153640, Â). Macrothrombocytopenia, inclusions sa leukocytes, nephritis, pagkabingi.
Congenital thrombocytopenia (600588, pagtanggal 11q23.3–qter, Â). Mga klinikal na pagpapakita: congenital dysmegakaryocyte thrombocytopenia, banayad na hemorrhagic syndrome. Mga pag-aaral sa laboratoryo: 11q23.3-qter na pagtanggal, tumaas na bilang ng mga megakaryocytes, mga higanteng butil sa mga peripheral na platelet ng dugo.
Paikot na thrombocytopenia (188020, Â). Hemorrhagic syndrome, cyclic neutropenia.
Thrombocytopenia Paris–Trousseau (188025, pagtanggal 11q23, depekto ng TCPT gene, Â). Mga klinikal na pagpapakita: hemorrhagic syndrome, thrombocytopenia, hypertelorism, abnormalidad sa tainga, mental retardation, coarctation ng aorta, pagkaantala sa pag-unlad sa panahon ng embryonic, hepatomegaly, syndactyly. Mga pag-aaral sa laboratoryo: mga higanteng butil sa mga platelet, megakaryocytosis, micromegakaryocytes.
TAR syndrome (mula sa: thrombocytopenia–absent radius - thrombocytopenia at kawalan ng radius, *270400, r). Congenital kawalan ng radius sa kumbinasyon na may thrombocytopenia (binibigkas sa mga bata, mamaya smoothed out); thrombocytopenic purpura; sa pulang buto ng utak ay may mga may sira na megakaryocytes; Ang mga anomalya ng pag-unlad ng bato at congenital heart disease ay minsan napapansin.
Sintomas (senyales)
Ang klinikal na larawan ay tinutukoy ng pinagbabatayan na sakit na nagdulot ng thrombocytopenia.
Mga diagnostic
Diagnostics Ang thrombocytopenia ay isang indikasyon para sa pagsusuri sa bone marrow para sa pagkakaroon ng mga megakaryocytes; ang kanilang kawalan ay nagpapahiwatig ng isang paglabag sa thrombocytopoiesis, at ang kanilang presensya ay nagpapahiwatig ng alinman sa peripheral platelet na pagkasira o (sa pagkakaroon ng splenomegaly) platelet deposition sa pali. Patolohiya ng thrombocytopoiesis. Ang diagnosis ay nakumpirma sa pamamagitan ng pagtukoy ng megakaryocytic dysplasia sa bone marrow smear. Anomalya sa pagbuo ng platelet pool. Ang diagnosis ng hypersplenism ay ginawa kapag ang katamtamang thrombocytopenia ay nakita sa bone marrow smear ng isang normal na bilang ng mga megakaryocytes at isang makabuluhang pagpapalaki ng spleen. Ang diagnosis ng idiopathic thrombocytopenic purpura ay nangangailangan ng pagbubukod ng mga sakit na nangyayari sa thrombocytopenia (halimbawa, SLE) , at thrombocytopenia na dulot ng pag-inom ng mga gamot (halimbawa, quinidine). Magagamit ngunit hindi tiyak na mga pamamaraan para sa pag-detect ng mga antiplatelet antibodies ay kilala.
Paggamot
Patolohiya ng thrombocytopoiesis. Ang paggamot ay batay sa pag-aalis ng nakakasakit na ahente, kung maaari, o paggamot sa pinag-uugatang sakit; Ang kalahating buhay ng mga platelet ay karaniwang normal, na nagpapahintulot sa mga pagsasalin ng platelet sa pagkakaroon ng thrombocytopenia at mga palatandaan ng pagdurugo. Ang thrombocytopenia na sanhi ng kakulangan ng bitamina B 12 o folic acid ay nawawala sa pagpapanumbalik ng kanilang mga normal na antas.
Ang amegakaryocytic thrombocytopenia ay tumutugon nang maayos sa paggamot; ang antithymocyte immunoglobulin at cyclosporine ay karaniwang inireseta.
Anomalya sa pagbuo ng platelet pool. Karaniwang walang paggamot, bagaman maaaring malutas ng splenectomy ang problema. Sa panahon ng pagsasalin, ang ilang mga platelet ay idineposito, na ginagawang hindi gaanong epektibo ang mga pagsasalin kaysa sa mga estado ng nabawasan ang aktibidad ng bone marrow.
Paggamot ng idiopathic thrombocytopenic purpura - tingnan ang Idiopathic thrombocytopenic purpura.
Mga komplikasyon at kaugnay na kondisyon Ang pagbawas sa produksyon ng platelet ay pinagsama sa aplastic anemia, myelophthisis (pagpapalit ng bone marrow na may mga tumor cells o fibrous tissue) at ilang bihirang congenital syndromes Evans syndrome (Fisher-Evans syndrome) - isang kumbinasyon ng autoimmune hemolytic anemia at autoimmune thrombocytopenia.
ICD-10 D69 Purpura at iba pang kondisyon ng hemorrhagic
Thrombocytopenia at platelet dysfunction
Ang isang karamdaman ng sistema ng dugo, kung saan ang isang hindi sapat na bilang ng mga platelet ay nagpapalipat-lipat dito - mga selula na nagbibigay ng hemostasis at gumaganap ng isang mahalagang papel sa proseso ng pamumuo ng dugo, ay tinukoy bilang thrombocytopenia (ICD-10 code - D69.6).
Bakit mapanganib ang thrombocytopenia? Ang isang pinababang konsentrasyon ng mga platelet (mas mababa sa 150 libo/μl) ay nakakapinsala sa pamumuo ng dugo nang labis na may banta ng kusang pagdurugo na may makabuluhang pagkawala ng dugo sa kaunting pinsala sa mga daluyan ng dugo.
Ang mga sakit sa platelet ay kinabibilangan ng abnormal na pagtaas ng mga antas ng platelet (thrombocythemia sa myeloproliferative disorder, thrombocytosis bilang isang reactive phenomenon), pagbaba ng mga antas ng platelet - thrombocytopenia, at platelet dysfunction. Anuman sa mga kundisyong ito, kabilang ang isang kondisyon na may pagtaas sa mga antas ng platelet, ay maaaring magdulot ng kapansanan sa pagbuo ng hemostatic clot at pagdurugo.
Ang mga platelet ay mga fragment ng megakaryocytes na nagbibigay ng hemostasis sa nagpapalipat-lipat na dugo. Ang thrombopoietin ay synthesize ng atay bilang tugon sa pagbaba ng bilang ng bone marrow megakaryocytes at circulating platelets at pinasisigla ang bone marrow na mag-synthesize ng mga platelet mula sa megakaryocytes. Ang mga platelet ay umiikot sa daluyan ng dugo sa loob ng 7-10 araw. Humigit-kumulang 1/3 ng mga platelet ay pansamantalang idineposito sa pali. Ang normal na bilang ng platelet ay 40,000/µl. Gayunpaman, ang bilang ng platelet ay maaaring bahagyang mag-iba depende sa yugto ng menstrual cycle, pagbaba sa huling pagbubuntis (gestational thrombocytopenia) at pagtaas bilang tugon sa mga nagpapaalab na cytokine ng proseso ng pamamaga (pangalawa o reaktibong thrombocytosis). Ang mga platelet ay tuluyang nawasak sa pali.
ICD-10 code
Mga sanhi ng thrombocytopenia
Ang mga sanhi ng thrombocytopenia ay kinabibilangan ng kapansanan sa produksyon ng platelet, pagtaas ng platelet sequestration sa spleen na may normal na kaligtasan ng platelet, pagtaas ng pagkasira o pagkonsumo ng platelet, pagbabanto ng platelet, at kumbinasyon ng mga nabanggit. Ang pagtaas ng platelet sequestration sa pali ay nagpapahiwatig ng pagkakaroon ng splenomegaly.
Ang panganib ng pagdurugo ay inversely proportional sa platelet count. Ang bilang ng platelet na mas mababa sa/µL ay madaling nagdudulot ng kaunting pagdurugo at pinatataas ang panganib ng malaking pagdurugo. Sa mga antas ng platelet sa pagitan ng i/µl, ang pagdurugo ay maaaring mangyari kahit na may maliit na trauma; kapag ang antas ng platelet ay mas mababa sa / µl, posible ang kusang pagdurugo; kapag ang antas ng platelet ay mas mababa sa 5000/μl, malamang na magkaroon ng matinding kusang pagdurugo.
Maaaring mangyari ang dysfunction ng platelet kapag mayroong intracellular defect sa abnormality ng platelet o kapag may panlabas na impluwensya na pumipinsala sa paggana ng mga normal na platelet. Ang dysfunction ay maaaring congenital o nakuha. Sa mga congenital disorder, ang von Willebrand disease ang pinakakaraniwan at ang intracellular platelet defects ay hindi gaanong karaniwan. Ang mga nakuhang karamdaman ng platelet function ay kadalasang sanhi ng iba't ibang sakit, pag-inom ng aspirin o iba pang mga gamot.
Iba pang mga sanhi ng thrombocytopenia
Maaaring mangyari ang pagkasira ng platelet dahil sa mga sanhi ng immune (impeksyon sa HIV, mga gamot, mga sakit sa connective tissue, mga sakit na lymphoproliferative, pagsasalin ng dugo) o bilang resulta ng mga di-immune na sanhi (Gram-negative sepsis, acute respiratory distress syndrome). Ang mga tampok na klinikal at laboratoryo ay katulad ng mga matatagpuan sa idiopathic thrombocytopenic purpura. Ang isang pag-aaral lamang ng medikal na kasaysayan ay maaaring kumpirmahin ang diagnosis. Ang paggamot ay nauugnay sa pagwawasto ng pinagbabatayan na sakit.
Acute respiratory distress syndrome
Ang mga pasyente na may acute respiratory distress syndrome ay maaaring magkaroon ng nonimmune thrombocytopenia, posibleng dahil sa platelet deposition sa mga capillary bed ng mga baga.
Mga pagsasalin ng dugo
Ang post-transfusion purpura ay sanhi ng pagkasira ng immune na katulad ng ITP, maliban sa pagkakaroon ng kasaysayan ng pagsasalin ng dugo sa loob ng 3 hanggang 10 araw. Ang mga pasyente ay kadalasang kababaihan at walang platelet antigen (PLA-1), na naroroon sa karamihan ng mga tao. Ang mga pagsasalin ng PLA-1-positive platelets ay nagpapasigla sa paggawa ng PLA-1 antibodies, na (hindi alam ang mekanismo) ay maaaring tumugon sa mga PLA-1-negative na platelet ng pasyente. Ang resulta ay malubhang thrombocytopenia, na nalulutas sa loob ng 2-6 na linggo.
Nag-uugnay na tissue at mga sakit na lymphoproliferative
Ang connective tissue (hal., SLE) at mga sakit na lymphoproliferative ay maaaring magdulot ng immune thrombocytopenia. Ang mga glucocorticoids at splenectomy ay kadalasang epektibo.
Pagkasira ng immune na dulot ng droga
Ang quinidine, quinine, sulfonamides, carbamazepine, methyldopa, aspirin, oral antidiabetic na gamot, gold salts, at rifampin ay maaaring magdulot ng thrombocytopenia, kadalasan dahil sa isang immune reaction kung saan ang gamot ay nagbubuklod sa platelet upang bumuo ng bagong "banyagang" antigen. Ang kundisyong ito ay hindi nakikilala sa ITP maliban sa kasaysayan ng paggamit ng droga. Kapag huminto ka sa pag-inom ng gamot, tataas ang bilang ng iyong platelet sa loob ng 7 araw. Ang gold-induced thrombocytopenia ay isang exception, dahil ang mga gold salt ay maaaring manatili sa katawan sa loob ng maraming linggo.
Ang thrombocytopenia ay bubuo sa 5% ng mga pasyente na tumatanggap ng unfractionated heparin, na posible kahit na napakababa ng dosis ng heparin (halimbawa, kapag nag-flush ng arterial o venous catheter). Ang mekanismo ay karaniwang immune. Maaaring mangyari ang pagdurugo, ngunit mas madalas ang mga platelet ay bumubuo ng mga pinagsama-samang nagdudulot ng vascular occlusion na may pag-unlad ng paradoxical arterial at venous thrombosis, kung minsan ay nagbabanta sa buhay (halimbawa, thrombotic occlusion ng arterial vessels, stroke, acute myocardial infarction). Ang heparin ay dapat na ihinto sa lahat ng mga pasyente na nagkakaroon ng thrombocytopenia o isang pagbawas sa bilang ng platelet ng higit sa 50%. Dahil ang 5 araw ng heparin ay sapat na upang gamutin ang venous thrombosis, at karamihan sa mga pasyente ay nagsisimulang kumuha ng oral anticoagulants kasabay ng pag-inom ng heparin, ang heparin withdrawal ay karaniwang ligtas. Ang low molecular weight heparin (LMWH) ay hindi gaanong immunogenic kaysa sa unfractionated na heparin. Gayunpaman, ang LMWH ay hindi ginagamit para sa heparin-induced thrombocytopenia dahil karamihan sa mga antibodies ay cross-react sa LMWH.
Gram-negatibong sepsis
Ang Gram-negative sepsis ay kadalasang nagiging sanhi ng nonimmune thrombocytopenia, na tumutugma sa kalubhaan ng impeksiyon. Ang thrombocytopenia ay maaaring sanhi ng maraming mga kadahilanan: disseminated intravascular coagulation, ang pagbuo ng mga immune complex na maaaring makipag-ugnayan sa mga platelet, complement activation, at platelet deposition sa mga nasirang endothelial surface.
impeksyon sa HIV
Ang mga pasyenteng nahawaan ng HIV ay maaaring magkaroon ng immune thrombocytopenia, katulad ng ITP, maliban kung may kaugnayan sa HIV. Maaaring mapataas ang bilang ng platelet sa pamamagitan ng pagbibigay ng mga glucocorticoid, na kadalasang pinipigilan hanggang sa bumaba ang bilang ng platelet sa ibaba 1/µL, dahil ang mga gamot na ito ay maaaring higit pang mabawasan ang kaligtasan sa sakit. Karaniwan ding tumataas ang bilang ng platelet pagkatapos gumamit ng mga antiviral na gamot.
Pathogenesis ng thrombocytopenia
Ang pathogenesis ng thrombocytopenia ay nakasalalay sa alinman sa patolohiya ng hematopoietic system at isang pagbawas sa paggawa ng platelet ng myeloid cells ng bone marrow (megakaryocytes), o sa may kapansanan sa hemodieresis at pagtaas ng pagkasira ng mga platelet (phagocytosis), o sa mga pathology ng sequestration at pagpapanatili ng platelet. sa pali.
Sa bone marrow ng malulusog na tao, ang average ng mga platelet ay nagagawa araw-araw, ngunit hindi lahat ng mga ito ay umiikot sa systemic circulation: ang mga reserbang platelet ay iniimbak sa pali at inilalabas kapag kinakailangan.
Kapag ang pagsusuri ng isang pasyente ay hindi nagbubunyag ng mga sakit na nagdudulot ng pagbaba sa mga antas ng platelet, isang diagnosis ng thrombocytopenia na hindi kilalang pinanggalingan o idiopathic thrombocytopenia ay ginawa. Ngunit hindi ito nangangahulugan na ang patolohiya ay lumitaw "ganun lang."
Ang thrombocytopenia, na nauugnay sa pagbaba sa produksyon ng platelet, ay bubuo na may kakulangan ng bitamina B12 at B9 (folic acid) sa katawan at aplastic anemia.
Ang leukopenia at thrombocytopenia ay pinagsama sa may kapansanan sa bone marrow function na nauugnay sa talamak na leukemia, lymphosarcoma, at mga metastases ng kanser mula sa ibang mga organo. Ang pagsugpo sa produksyon ng platelet ay maaaring dahil sa mga pagbabago sa istruktura ng hematopoietic stem cells sa bone marrow (ang tinatawag na myelodysplastic syndrome), congenital hypoplasia ng hematopoiesis (Fanconi syndrome), megakaryocytosis o myelofibrosis ng bone marrow.
Mga sintomas ng thrombocytopenia
Ang mga sakit sa platelet ay nagreresulta sa isang tipikal na pattern ng pagdurugo ng maraming petechiae sa balat, kadalasang mas kitang-kita sa mga binti; nakakalat na maliliit na ecchymoses sa mga lugar ng menor de edad na pinsala; pagdurugo ng mauhog lamad (nosebleeds, pagdurugo sa gastrointestinal tract at genitourinary tract; vaginal bleeding), matinding pagdurugo pagkatapos ng surgical intervention. Ang matinding pagdurugo sa gastrointestinal tract at central nervous system ay maaaring maging banta sa buhay. Gayunpaman, ang mga pagpapakita ng makabuluhang pagdurugo ng tissue (hal., malalim na visceral hematoma o hemarthrosis) ay hindi tipikal para sa patolohiya ng platelet at nagmumungkahi ng pagkakaroon ng mga karamdaman ng pangalawang hemostasis (hal., hemophilia).
Autoimmune thrombocytopenia
Ang pathogenesis ng tumaas na pagkasira ng platelet ay nahahati sa immune at non-immune. At ang pinakakaraniwan ay ang autoimmune thrombocytopenia. Ang listahan ng mga immune pathologies kung saan ito ay nagpapakita mismo ay kinabibilangan ng: idiopathic thrombocytopenia (immune thrombocytopenic purpura o Werlhof's disease), systemic lupus erythematosus, Sharpe's o Sjögren's syndromes, antiphospholipid syndrome, atbp. Ang lahat ng mga kondisyong ito ay pinagsama ng katotohanan na ang katawan ay gumagawa ng mga antibodies na umaatake sa sarili nitong malusog na mga selula, kabilang ang mga platelet.
Dapat tandaan na kapag ang mga antibodies mula sa isang buntis na may immune thrombocytopenic purpura ay pumasok sa daloy ng dugo ng fetus, ang lumilipas na thrombocytopenia ay napansin sa bata sa panahon ng neonatal.
Ayon sa ilang mga ulat, ang mga antibodies laban sa mga platelet (ang kanilang mga glycoprotein ng lamad) ay maaaring makita sa halos 60% ng mga kaso. Ang mga antibodies ay may immunoglobulin G (IgG), at bilang resulta, ang mga platelet ay nagiging mas mahina sa tumaas na phagocytosis ng splenic macrophage.
Congenital thrombocytopenia
Maraming mga deviations mula sa pamantayan at ang kanilang mga resulta - talamak thrombocytopenia - ay may genetic pathogenesis. Ang protina na thrombopoietin, na synthesize sa atay, na naka-encode sa chromosome 3p27, pinasisigla ang mga megakaryocytes, at responsable para sa epekto ng thrombopoietin sa isang partikular na protina ng receptor na naka-encode ng C-MPL gene.
Ipinapalagay na ang congenital thrombocytopenia (sa partikular, amegakaryocytic thrombocytopenia), pati na rin ang hereditary thrombocytopenia (na may familial aplastic anemia, Wiskott-Aldrich syndrome, May-Hegglin syndrome, atbp.) ay nauugnay sa isang mutation ng isa sa mga gene na ito. Halimbawa, ang isang minanang mutant gene ay gumagawa ng patuloy na naka-activate na thrombopoietin receptors, na nagiging sanhi ng sobrang produksyon ng mga abnormal na megakaryocytes na hindi makagawa ng sapat na mga platelet.
Ang average na habang-buhay ng circulating platelets ay 7-10 araw; ang kanilang cell cycle ay kinokontrol ng antiapoptotic membrane protein na BCL-XL, na naka-encode ng BCL2L1 gene. Sa prinsipyo, ang function ng BCL-XL ay upang protektahan ang mga cell mula sa pinsala at sapilitan apoptosis (kamatayan), ngunit ito ay lumiliko na kapag ang gene ay mutated, ito ay gumaganap bilang isang activator ng apoptotic na proseso. Samakatuwid, ang pagkasira ng platelet ay maaaring mangyari nang mas mabilis kaysa sa pagbuo ng platelet.
Ngunit ang hereditary disaggregation thrombocytopenia, na katangian ng hemorrhagic diathesis (Glanzmann's thrombasthenia) at Bernard-Soulier syndrome, ay may bahagyang naiibang pathogenesis. Dahil sa isang depekto ng gene, ang thrombocytopenia ay sinusunod sa mga maliliit na bata, na nauugnay sa isang disorder sa istraktura ng mga platelet, na nag-aalis sa kanila ng kakayahang "magkadikit" upang bumuo ng isang namuong dugo, na kinakailangan upang ihinto ang pagdurugo. Bilang karagdagan, ang gayong mga may sira na platelet ay mabilis na ginagamit sa pali.
Pangalawang thrombocytopenia
Sa pamamagitan ng paraan, tungkol sa pali. Splenomegaly - isang pagtaas sa laki ng pali - bubuo para sa iba't ibang mga kadahilanan (dahil sa mga pathology sa atay, impeksyon, hemolytic anemia, sagabal sa hepatic vein, paglusot ng mga selula ng tumor sa leukemia at lymphomas, atbp.), At ito ay humahantong sa katotohanan na maaari itong magpanatili ng hanggang sa ikatlong bahagi ng kabuuang masa ng platelet. Ang resulta ay isang talamak na karamdaman ng sistema ng dugo, na nasuri bilang sintomas o pangalawang thrombocytopenia. Kapag ang organ na ito ay pinalaki, sa maraming mga kaso splenectomy para sa thrombocytopenia o, sa madaling salita, ang pag-alis ng pali para sa thrombocytopenia ay ipinahiwatig.
Ang talamak na thrombocytopenia ay maaari ding bumuo dahil sa hypersplenic syndrome, na nangangahulugang hyperfunction ng pali, pati na rin ang napaaga at masyadong mabilis na pagkasira ng mga selula ng dugo ng mga phagocytes nito. Ang hypersplenism ay pangalawang likas at kadalasang nangyayari dahil sa malaria, tuberculosis, rheumatoid arthritis o tumor. Kaya, sa katunayan, ang pangalawang thrombocytopenia ay nagiging komplikasyon ng mga sakit na ito.
Ang pangalawang thrombocytopenia ay nauugnay sa bacterial o systemic viral infection: Epstein-Barr virus, HIV, cytomegavirus, parvovirus, hepatitis, varicella-zoster virus (ang causative agent ng chickenpox), o rubivirus (na nagiging sanhi ng rubella measles).
Kapag ang katawan (direkta sa bone marrow at myeloid cells nito) ay nalantad sa ionizing radiation at kumonsumo ng maraming alkohol, maaaring magkaroon ng pangalawang talamak na thrombocytopenia.
Thrombocytopenia sa mga bata
Ayon sa mga pag-aaral, sa ikalawang trimester ng pagbubuntis ang antas ng mga platelet sa fetus ay lumampas sa 150 thousand/μl. Ang thrombocytopenia sa mga bagong silang ay naroroon pagkatapos ng 1-5% ng mga kapanganakan, at ang matinding thrombocytopenia (kapag ang mga platelet ay mas mababa sa 50 thousand / μl) ay nangyayari sa 0.1-0.5% ng mga kaso. Kasabay nito, ang isang makabuluhang proporsyon ng mga sanggol na may ganitong patolohiya ay ipinanganak nang wala sa panahon o nagkaroon ng insufficiency ng placental o fetal hypoxia. Sa 15-20% ng mga bagong silang, ang thrombocytopenia ay alloimmune - bilang resulta ng pagtanggap ng mga antibodies sa mga platelet mula sa ina.
Itinuturing ng mga neonatologist ang mga genetic na depekto ng bone marrow megakaryocytes, congenital autoimmune pathologies, ang pagkakaroon ng mga impeksiyon, pati na rin ang DIC syndrome (disseminated intravascular coagulation) na iba pang mga sanhi ng thrombocytopenia.
Karamihan sa mga kaso ng thrombocytopenia sa mas matatandang mga bata ay nagpapakilala, at ang mga posibleng pathogen ay kinabibilangan ng fungi, bacteria, at mga virus, tulad ng cytomegalovirus, toxoplasma, rubella, o tigdas. Ang acute thrombocytopenia ay nangyayari lalo na madalas na may fungal o gram-negative bacterial infection.
Ang mga pagbabakuna para sa thrombocytopenia sa mga bata ay ibinibigay nang may pag-iingat, at sa malubhang anyo ng patolohiya, ang preventive vaccination sa pamamagitan ng iniksyon at mga aplikasyon sa balat (na may skin scarification) ay maaaring kontraindikado.
Thrombocytopenia sa panahon ng pagbubuntis
Ang thrombocytopenia sa panahon ng pagbubuntis ay maaaring magkaroon ng maraming dahilan. Gayunpaman, dapat itong isaalang-alang na ang average na bilang ng platelet sa panahon ng pagbubuntis ay bumababa (hanggang sa 215 thousand / μl), at ito ay normal.
Una, sa mga buntis na kababaihan, ang pagbabago sa bilang ng mga platelet ay nauugnay sa hypervolemia - isang physiological na pagtaas sa dami ng dugo (sa average ng 45%). Pangalawa, ang pagkonsumo ng platelet sa panahong ito ay nadagdagan, at ang mga megakaryocyte ng utak ng buto ay gumagawa hindi lamang ng mga platelet, kundi pati na rin ng higit na thromboxane A2, na kinakailangan para sa pagsasama-sama ng platelet sa panahon ng coagulation ng dugo (clotting).
Bilang karagdagan, sa mga α-granules ng mga buntis na platelet, ang dimeric glycoprotene PDGF, isang platelet-derived growth factor, ay masinsinang na-synthesize, na kinokontrol ang paglaki ng cell, paghahati at pagkita ng kaibhan, at gumaganap din ng isang kritikal na papel sa pagbuo ng mga daluyan ng dugo ( kabilang sa fetus).
Tulad ng tala ng mga obstetrician, ang asymptomatic thrombocytopenia ay sinusunod sa humigit-kumulang 5% ng mga buntis na kababaihan sa panahon ng normal na pagbubuntis; sa 65-70% ng mga kaso, nangyayari ang thrombocytopenia ng hindi kilalang pinanggalingan. 7.6% ng mga buntis na kababaihan ang nakakaranas ng katamtamang antas ng thrombocytopenia, at 15-21% ng mga babaeng may preeclampsia at gestosis ay nagkakaroon ng matinding thrombocytopenia sa panahon ng pagbubuntis.
IDIOPATHIC THROMBOCYTOPENIC PURPURA ICD-10 CODE;
DIAMOND-BLACKFAN ANEMIA ICD-10 CODE
D61. Iba pang mga aplastic anemia. Mga uri ng AA:
Congenital [Fanconi anemia (FA), Diamond-Blackfan anemia (DBA), dyskeratosis congenita, Shwachman-Diamond-Oski anemia, amegakaryocyte thrombocytopenia];
Nakuha (idiopathic, sanhi ng mga virus, gamot o kemikal).
Ang AA ay nangyayari na may dalas na 1-2 kaso bawat 1,000,000 populasyon bawat taon at itinuturing na isang bihirang sakit sa dugo. Nabubuo ang nakuhang AA na may dalas na 0.2-0.6 na kaso bawat taon. Ang average na taunang rate ng saklaw ng AA sa mga bata sa panahon mula 1979 hanggang 1992 sa Republika ng Belarus ay 0.43±0.04 na mga bata. Walang mga pagkakaiba sa saklaw ng AA sa mga bata bago at pagkatapos ng sakuna sa Chernobyl.
Ang DBA ay inilalarawan sa ilalim ng maraming pangalan; bahagyang red cell aplasia, congenital hypoplastic anemia, totoong erythrocyte anemia, pangunahing sakit sa pulang selula, erythrogenesis imperfecta. Ang sakit ay bihira, L.K. Diamond et al. noong 60s XX siglo inilarawan lamang ang 30 kaso ng sakit na ito; sa ngayon, higit sa 400 kaso ang inilarawan.
Sa mahabang panahon, pinaniniwalaan na ang insidente ng DBA ay 1 kaso sa bawat buhay na bagong panganak. Noong 1992, iniulat ni L. Wranne ang mas mataas na saklaw ng 10 kaso sa mga bagong silang. Ang rate ng insidente ng DBA ayon sa French at English na mga rehistro ay 5-7 kaso sa bawat buhay na bagong panganak. Ang ratio ng kasarian ay halos pareho. Mahigit sa 75% ng mga kaso ng DBA ay kalat-kalat; Ang 25% ay likas na pampamilya, at sa ilang pamilya ay maraming pasyente ang nakarehistro. Kasama sa rehistro ng mga pasyenteng may DBA sa USA at Canada ang 264 na pasyente na may edad mula 10 buwan hanggang 44 na taon.
D61.0. Constitutional aplastic anemia.
Ang FA ay isang bihirang autosomal recessive disorder na nailalarawan sa pamamagitan ng maraming congenital physical anomalya, progresibong bone marrow failure, at isang predisposisyon sa pagbuo ng mga malignancies. Ang saklaw ng AF ay 1 kaso bawat 000 000 populasyon. Ang sakit ay karaniwan sa lahat ng nasyonalidad at etnikong grupo. Ang pinakamababang edad ng pagpapakita ng mga klinikal na palatandaan ay ang panahon ng neonatal, ang maximum ay 48 taon. Ang rehistro ng mga pasyente na may AF ng Research Institute of Pediatric Hematology ng Ministry of Health ng Russian Federation ay naitala ang data ng 69 na mga pasyente. Ang average na edad ng pagpapakita ng sakit ay 7 taon (2.5-12.5 taon). Natukoy ang 5 kaso ng pamilya.
HEMORRHAGIC DISEASES Purpura at iba pang kondisyon ng hemorrhagic
D69.3. Idiopathic thrombocytopenic purpura.
Ang idiopathic thrombocytopenic purpura (ITP), ayon sa maraming hematologist, ay isang pangkaraniwang sakit na hemorrhagic. Gayunpaman, ang tanging pag-aaral sa ating bansa ay nagpapakita na ang rate ng saklaw ng ITP sa rehiyon ng Chelyabinsk ay 3.82 ± 1.38 kaso bawat taon at walang pagtaas ng trend.
Thrombocytopenia: sintomas at paggamot
Thrombocytopenia - pangunahing sintomas:
- Mga pulang spot sa balat
- Pinalaki ang mga lymph node
- Lagnat
- Pinalaki ang mga lymph node sa leeg
- Minor hemorrhages sa balat at mauhog lamad
- Mga asul na spot sa balat
Ang isang sakit na nagdudulot ng pagbaba sa bilang ng mga platelet sa dugo ay tinatawag na thrombocytopenia. Ito mismo ang tatalakayin ng artikulo. Ang mga platelet ay maliliit na selula ng dugo na walang kulay at mahalagang bahagi na kasangkot sa pamumuo ng dugo. Ang sakit ay medyo malubha, dahil ang sakit ay maaaring humantong sa pagdurugo sa mga panloob na organo (lalo na sa utak), at ito ay nakamamatay.
Pag-uuri
Tulad ng karamihan sa mga medikal na sakit, ang thrombocytopenia ay may sariling pag-uuri, na nabuo batay sa mga pathogenetic na kadahilanan, sanhi, sintomas at iba't ibang mga pagpapakita.
Ayon sa criterion ng etiology, dalawang uri ng sakit ay nakikilala:
Ang mga ito ay nailalarawan sa pamamagitan ng katotohanan na ang pangunahing uri ay nagpapakita ng sarili bilang isang independiyenteng sakit, at ang pangalawang uri ay pinukaw ng isang bilang ng iba pang mga sakit o pathological abnormalities.
Ayon sa tagal ng sakit sa katawan ng tao, mayroong dalawang uri ng karamdaman: talamak at talamak. Talamak - nailalarawan sa pamamagitan ng isang maikling tagal ng epekto sa katawan (hanggang anim na buwan), ngunit ipinakita ng mga agarang sintomas. Ang talamak na anyo ay nailalarawan sa pamamagitan ng isang matagal na pagbaba sa mga platelet sa dugo (higit sa anim na buwan). Ito ay ang talamak na uri na mas mapanganib, dahil ang paggamot ay tumatagal ng hanggang dalawang taon.
Ayon sa pamantayan para sa kalubhaan ng sakit, na nailalarawan sa dami ng komposisyon ng mga platelet sa dugo, tatlong degree ay nakikilala:
- I - komposisyon ay 150–50x10 9 /l - ang criterion ng kalubhaan ay kasiya-siya;
- II - 50–20x10 9 / l - pinababang komposisyon, na nagpapakita ng sarili na may kaunting pinsala sa balat;
- III - 20x10 9 / l - nailalarawan sa pamamagitan ng hitsura ng panloob na pagdurugo sa katawan.
Ang pamantayan ng mga selula ng dugo sa katawan ay katumbas ng 0.00/µl. Ngunit nasa katawan ng babae na ang mga tagapagpahiwatig na ito ay patuloy na nagbabago. Ang mga pagbabago ay naiimpluwensyahan ng mga sumusunod na kadahilanan:
Lumilitaw ang mga platelet sa katawan mula sa bone marrow, na nag-synthesize ng mga selula ng dugo sa pamamagitan ng pagpapasigla ng mga megakaryocytes. Ang synthesized na mga plate ng dugo ay umiikot sa dugo sa loob ng pitong araw, pagkatapos ay paulit-ulit ang proseso ng kanilang pagpapasigla.
Ayon sa International Classification of Diseases of the Tenth Convocation (ICD-10), ang sakit na ito ay may sariling mga code:
- D50-D89 - mga sakit ng sistema ng sirkulasyon at iba pang mga uri ng kakulangan.
- D65-D69 - mga karamdaman sa pamumuo ng dugo.
Mga sanhi
Kadalasan ang sanhi ng sakit ay isang reaksiyong alerdyi ng katawan sa iba't ibang mga gamot, na nagreresulta sa thrombocytopenia na dulot ng droga. Sa ganitong karamdaman, ang katawan ay gumagawa ng mga antibodies na nakadirekta laban sa gamot. Ang mga gamot na nakakaapekto sa pagkakaroon ng kakulangan sa selula ng dugo ay kinabibilangan ng mga sedative, alkaloids at antibacterial agent.
Ang mga sanhi ng kakulangan ay maaari ding mga problema sa immune system na sanhi ng mga kahihinatnan ng mga pagsasalin ng dugo.
Ang sakit ay nagpapakita ng sarili lalo na madalas kapag ang mga grupo ng dugo ay hindi tumutugma. Ang autoimmune thrombocytopenia ay madalas na sinusunod sa katawan ng tao. Sa kasong ito, hindi nakikilala ng immune system ang mga platelet nito at tinatanggihan ang mga ito mula sa katawan. Bilang resulta ng pagtanggi, ang mga antibodies ay ginawa upang alisin ang mga dayuhang selula. Ang mga sanhi ng naturang thrombocytopenia ay:
- Pathological kidney failure at talamak na hepatitis.
- Lupus, dermatomyositis at scleroderma.
- Mga sakit na leukemic.
Kung ang sakit ay may binibigkas na anyo ng isang nakahiwalay na sakit, kung gayon ito ay tinatawag na idiopathic thrombocytopenia o Werlhof's disease (ICD-10 code: D69.3). Ang etiology ng idiopathic thrombocytopenic purpura (ICD-10:D63.6) ay nananatiling hindi maliwanag, ngunit ang mga medikal na siyentipiko ay may hilig na maniwala na ang sanhi ay isang namamana na predisposisyon.
Ang pagpapakita ng sakit ay tipikal din sa pagkakaroon ng congenital immunodeficiency. Ang ganitong mga tao ay pinaka-madaling kapitan sa mga salik na nagdudulot ng sakit, at ang mga dahilan para dito ay:
- pinsala sa pulang buto ng utak mula sa pagkakalantad sa mga gamot;
- Ang immunodeficiency ay humahantong sa pinsala sa mga megakaryocytes.
Mayroong isang produktibong katangian ng sakit, na sanhi ng hindi sapat na produksyon ng mga platelet ng utak ng buto. Sa kasong ito, ang kanilang kakulangan ay nangyayari, na sa huli ay nagiging karamdaman. Ang mga sanhi ay itinuturing na myelosclerosis, metastases, anemia, atbp.
Ang kakulangan ng mga platelet sa katawan ay sinusunod sa mga taong may pinababang komposisyon ng bitamina B12 at folic acid. Ang labis na radioactive o radiation exposure upang maging sanhi ng kakulangan sa selula ng dugo ay hindi maaaring iwasan.
Kaya, ang dalawang uri ng mga sanhi na nakakaimpluwensya sa paglitaw ng thrombocytopenia ay maaaring makilala:
- Na humahantong sa pagkasira ng mga selula ng dugo: idiopathic thrombocytopenic purpura, autoimmune disorder, cardiac surgery, clinical circulatory disorder sa mga buntis na kababaihan at mga side effect ng mga gamot.
- Nag-aambag sa isang pagbawas sa paggawa ng mga antibodies ng utak ng buto: mga impluwensya ng viral, metastatic manifestations, chemotherapy at radiation, pati na rin ang labis na pag-inom ng alkohol.
Mga sintomas
Ang mga sintomas ng sakit na thrombocytopenia ay may iba't ibang uri ng mga pagpapakita. Depende:
- una, mula sa sanhi ng paglitaw;
- pangalawa, sa likas na katangian ng sakit (talamak o talamak).
Ang mga pangunahing palatandaan ng pinsala sa katawan ay mga pagpapakita sa balat sa anyo ng mga pagdurugo at pagdurugo. Ang mga pagdurugo ay madalas na sinusunod sa mga limbs at torso. Posible ang pinsala sa mukha at labi ng isang tao. Upang ilarawan ang pagpapakita ng mga pagdurugo sa katawan ng tao, ipinakita ang larawan sa ibaba.
Ang thrombocytopenia ay nailalarawan sa pamamagitan ng mga sintomas ng matagal na pagdurugo pagkatapos ng pagbunot ng ngipin. Bukod dito, ang tagal ng pagdurugo ay maaaring isang araw o sinamahan ng ilang araw. Depende ito sa lawak ng sakit.
Sa mga sintomas, walang pagtaas sa laki ng atay, ngunit madalas na napansin ng mga doktor ang pagpapalaki ng mga lymph node ng cervical region. Ang hindi pangkaraniwang bagay na ito ay madalas na sinamahan ng pagtaas ng temperatura ng katawan sa mga antas ng subfebrile (mula 37.1 hanggang 38 degrees). Ang pagtaas sa rate ng akumulasyon ng pulang selula ng dugo sa katawan ay katibayan ng pagkakaroon ng isang sakit na tinatawag na lupus erythematosus.
Ang mga sintomas ng kakulangan sa platelet ay madaling maobserbahan pagkatapos kumuha ng dugo para sa pagsusuri. Ang dami ng komposisyon ay makabuluhang mag-iiba mula sa pinakamataas na pamantayan. Kapag bumababa ang bilang ng mga platelet sa dugo, tumataas ang laki nito. Ito ay makikita sa balat bilang ang hitsura ng pula at mala-bughaw na mga spot, na nagpapahiwatig ng pagbabago ng mga selula ng dugo. Mayroon ding pagkasira ng mga pulang selula ng dugo, na humahantong sa isang pagbawas sa dami ng komposisyon, ngunit sa parehong oras ang bilang ng mga reticulocytes ay tumataas. Mayroong isang kababalaghan ng isang paglilipat sa leukocyte formula sa kaliwa.
Ang katawan ng tao na may pinababang komposisyon ng mga selula ng dugo ay nailalarawan sa pamamagitan ng pagtaas sa komposisyon ng mga megakaryocytes, na sanhi ng madalas at malawak na pagdurugo. Ang tagal ng pamumuo ng dugo ay kapansin-pansing tumaas, at ang pagbawas sa pamumuo ng dugo na inilabas mula sa sugat ay nabawasan.
Ayon sa mga sintomas ng sakit, tatlong antas ng mga komplikasyon ay nakikilala: banayad, katamtaman at malubha.
Ang mga banayad na degree ay karaniwang mga sanhi ng sakit sa mga kababaihan na may matagal at mabigat na regla, gayundin sa intradermal bleeding at nasal hemorrhages. Ngunit sa banayad na yugto, ang pag-diagnose ng sakit ay napakahirap, kaya ang pagkakaroon ng sakit ay maaaring kumpirmahin lamang pagkatapos ng isang detalyadong medikal na pagsusuri.
Ang average na antas ay nailalarawan sa pamamagitan ng paglitaw ng isang hemorrhagic rash sa buong katawan, na binubuo ng maraming pinpoint hemorrhages sa ilalim ng balat at sa mauhog lamad.
Ang mga malubhang grado ay nailalarawan sa pamamagitan ng mga gastrointestinal disorder na dulot ng pagdurugo. Ang bilang ng platelet sa dugo ay hanggang 25x10 9/l.
Ang mga sintomas ng pangalawang thrombocytopenia ay may katulad na mga tampok.
Pagbubuntis at karamdaman: sintomas
Ang thrombocytopenia sa mga buntis na kababaihan ay nailalarawan sa pamamagitan ng mga makabuluhang pagbabago sa dami ng komposisyon ng mga selula sa dugo ng mga kababaihan. Kung walang diagnosis ng sakit sa mga buntis na kababaihan, ngunit ang tagapagpahiwatig ng komposisyon ng platelet ay bahagyang bumababa, ito ay nagpapahiwatig na ang kanilang mahahalagang aktibidad ay bumababa at ang kanilang pakikilahok sa paligid ng sirkulasyon ng dugo ay tumataas.
Kung mayroong isang pinababang komposisyon ng mga platelet sa dugo ng isang buntis, kung gayon ang mga ito ay direktang mga kinakailangan para sa pag-unlad ng sakit. Ang mga dahilan para sa pagbawas ng bilang ng mga platelet ay ang mataas na rate ng pagkamatay ng mga katawan na ito at mababang rate ng pagbuo ng mga bago. Ang mga klinikal na palatandaan ay nailalarawan sa pamamagitan ng subcutaneous hemorrhages. Ang mga sanhi ng kakulangan ng walang kulay na mga selula ay hindi tamang komposisyon at mga pamantayan sa nutrisyon o isang maliit na halaga ng pagkonsumo ng pagkain, pati na rin ang pinsala sa immune system at iba't ibang pagkawala ng dugo. Sa pamamagitan ng prosesong ito, ang mga corpuscle ay ginawa ng bone marrow sa maliit na dami o may hindi regular na hugis.
Ang thrombocytopenia sa panahon ng pagbubuntis ay lubhang mapanganib, kaya ang isyu ng diagnosis, at lalo na ang paggamot, ay binibigyan ng pinakamataas na atensyon. Ang panganib ay ang kakulangan ng mga platelet sa dugo ng ina sa panahon ng pagbubuntis ay nag-aambag sa pagdurugo sa bata. Ang pinaka-mapanganib na pagdurugo sa sinapupunan ay tserebral, ang resulta nito ay nailalarawan sa mga nakamamatay na kahihinatnan para sa fetus. Sa unang palatandaan ng naturang kadahilanan, ang doktor ay gumagawa ng desisyon tungkol sa napaaga na kapanganakan upang maalis ang mga kahihinatnan.
Trombocytopenia ng pagkabata: mga sintomas
Ang thrombocytopenia sa mga bata ay medyo bihira. Kasama sa pangkat ng panganib ang mga batang nasa edad ng paaralan, na ang insidente ay mas karaniwan sa taglamig at tagsibol.
Ang thrombocytopenia at ang mga sintomas nito sa mga bata ay halos hindi naiiba sa mga matatanda, ngunit mahalaga para sa mga magulang na masuri ito batay sa mga unang palatandaan sa mga unang yugto ng pag-unlad ng sakit. Kasama sa mga sintomas ng mga bata ang madalas na pagdurugo mula sa lukab ng ilong at ang paglitaw ng maliliit na pantal sa katawan. Sa una, lumilitaw ang pantal sa mas mababang mga paa't kamay, at pagkatapos ay maaari silang maobserbahan sa mga bisig. Sa mga maliliit na pasa, maga at hematoma ang nangyayari. Ang ganitong mga palatandaan ay kadalasang hindi nagiging sanhi ng pag-aalala sa mga magulang, dahil sa kawalan ng mga sintomas ng sakit. Ito ay isang mahalagang pagkakamali, dahil ang anumang sakit sa advanced na anyo nito ay mapanganib.
Ang pagdurugo ng mga gilagid ay nagpapahiwatig ng kakulangan ng mga platelet sa dugo sa parehong mga bata at matatanda. Sa kasong ito, ang mga feces sa isang taong may sakit, at mas madalas sa mga bata, ay pinalabas kasama ng mga namuong dugo. Hindi maitatanggi ang pagdurugo dahil sa pag-ihi.
Depende sa antas ng epekto ng sakit sa immune system, ang isang pagkakaiba ay ginawa sa pagitan ng immune at non-immune platelet deficiency. Ang immune thrombocytopenia ay sanhi ng napakalaking pagkamatay ng mga selula ng dugo sa ilalim ng impluwensya ng mga antibodies. Sa ganoong sitwasyon, ang sariling mga selula ng dugo ng immune system ay hindi nakikilala at tinatanggihan mula sa katawan. Ang di-immune na sakit ay nagpapakita ng sarili sa pamamagitan ng pisikal na epekto sa mga platelet ng dugo.
Mga diagnostic
Ang isang tao ay dapat masuri sa mga unang palatandaan at sintomas ng sakit. Ang pangunahing paraan ng pagsusuri ay isang klinikal na pagsusuri sa dugo, ang mga resulta kung saan nagpapakita ng isang larawan ng dami ng komposisyon ng mga platelet.
Kung ang isang paglihis sa bilang ng mga selula ng dugo sa katawan ay nakita, isang indikasyon ay ibinibigay para sa pagsusuri sa bone marrow. Kaya, ang pagkakaroon ng megakaryocytes ay natutukoy. Kung wala sila, kung gayon ang pagbuo ng thrombus ay may kapansanan, at ang kanilang presensya ay nagpapahiwatig ng pagkasira ng mga platelet o ang kanilang pagtitiwalag sa pali.
Ang mga sanhi ng kakulangan ay nasuri gamit ang:
- genetic na pagsusuri;
- electrocardiograms;
- mga pagsubok para sa pagkakaroon ng mga antibodies;
- pagsusuri sa ultrasound;
- X-ray at endoscopy.
Ang thrombocytopenia sa panahon ng pagbubuntis ay nasuri gamit ang isang coagulogram, o, sa simpleng mga termino, isang pagsusuri sa pamumuo ng dugo. Ang pagsusuri na ito ay nagpapahintulot sa iyo na tumpak na matukoy ang komposisyon ng mga platelet sa dugo. Ang kurso ng proseso ng kapanganakan ay depende sa bilang ng mga platelet.
Paggamot
Ang paggamot sa thrombocytopenia ay nagsisimula sa therapy, kung saan ang isang gamot na tinatawag na Prednisolone ay inireseta sa ospital.
Mahalaga! Ang mga pamamaraan ng paggamot ay mahigpit na inireseta ng dumadating na manggagamot pagkatapos lamang sumailalim sa naaangkop na pagsusuri at pag-diagnose ng sakit.
Ang dosis ng gamot ay ipinahiwatig sa mga tagubilin, ayon sa kung saan ang 1 ml ng gamot ay kinuha bawat 1 kg ng timbang ng katawan. Habang lumalaki ang sakit, ang dosis ay tumataas ng 1.5-2 beses. Sa mga unang yugto, ang karamdaman ay nailalarawan sa pamamagitan ng isang mabilis at epektibong paggaling, kaya pagkatapos ng pagkuha ng gamot, maaari mong mapansin ang isang pagpapabuti sa kalusugan sa loob ng ilang araw. Ang gamot ay nagpapatuloy hanggang ang tao ay ganap na gumaling, na dapat kumpirmahin ng dumadating na manggagamot.
Ang epekto ng glucocorticosteroids ay may positibong epekto sa paglaban sa karamdaman, ngunit sa karamihan ng mga kaso nawawala lamang ang mga sintomas, at nananatili ang sakit. Ginagamit upang gamutin ang kakulangan sa mga bata at kabataan.
Ang paggamot ng idiopathic na talamak na thrombocytopenia ay isinasagawa sa pamamagitan ng pag-alis ng pali. Ang pamamaraang ito sa medisina ay tinatawag na splenectomy at nailalarawan sa mga positibong epekto nito. Bago ang operasyon, ang dosis ng Prednisolone ay nadagdagan ng tatlong beses. Bukod dito, ito ay iniksyon hindi sa isang kalamnan, ngunit direkta sa isang ugat ng tao. Pagkatapos ng splenectomy, ang pangangasiwa ng gamot sa parehong mga dosis ay nagpapatuloy hanggang sa dalawang taon. Pagkatapos lamang lumipas ang tinukoy na panahon ay isasagawa ang pagsusuri at sertipikasyon ng tagumpay ng splenectomy.
Kung ang operasyon sa pagtanggal ay hindi matagumpay, ang pasyente ay inireseta immunosuppressive chemotherapy na may cytostatics. Kabilang sa mga gamot na ito ang: Azathioprine at Vincristine.
Kapag ang isang nakuha na kakulangan ng isang hindi-immune na kalikasan ay nasuri, ang thrombocytopenia ay ginagamot nang may sintomas sa pamamagitan ng pagkuha ng mga estrogen, progestin at androxon.
Ang mas malubhang anyo ng idiopathic thrombocytopenia ay sanhi ng labis na pagdurugo. Ang pagsasalin ng dugo ay isinasagawa upang maibalik ang dugo. Ang paggamot sa mga malalang kaso ay nangangailangan ng paghinto ng mga gamot na maaaring negatibong makaapekto sa kakayahan ng mga platelet na bumuo ng mga clots.
Matapos masuri ang sakit, ang pasyente ay nakarehistro at isang pamamaraan ng pagsusuri ay nagaganap hindi lamang ng pasyente, kundi pati na rin ng kanyang mga kamag-anak upang mangolekta ng isang namamana na kasaysayan.
Sa mga bata, ang karamdaman ay maaaring gamutin nang maayos at walang mga komplikasyon, ngunit sa ilang mga kaso ang posibilidad ng symptomatic therapy ay hindi maaaring maalis.
Ang paggamot ng thrombocytopenia gamit ang tradisyunal na gamot ay mayroon ding mga makabuluhang tagumpay. Una sa lahat, upang mapupuksa ang problema ng kakulangan sa platelet sa dugo, dapat mong isama ang pulot at mga walnuts sa iyong diyeta. Ang mga decoction ng nettle at rosehip dahon ay nakakatulong din. Para sa mga hakbang sa pag-iwas, ginagamit ang birch, raspberry o beet juice.
Kung sa tingin mo ay mayroon kang Thrombocytopenia at ang mga sintomas na katangian ng sakit na ito, kung gayon ang isang hematologist ay makakatulong sa iyo.
Iminumungkahi din namin ang paggamit ng aming online na serbisyo sa diagnostic ng sakit, na pumipili ng mga posibleng sakit batay sa mga ipinasok na sintomas.
